Пять главных последствий коронавируса. Они грозят даже тем, кто перенес болезнь легко
COVID-19 и его последствия
Что будет с теми, кто переболел ковидом — выздоровел после тяжелой болезни или же перенес инфекцию легко, будут ли у них какие-либо последствия?
Ближайшие «родственники» COVID-19 — атипичная пневмония (SARS-CoV) и ближневосточный респираторный синдром (MERS), также вызываемые коронавирусами, внушали те же опасения. Эти тяжелые болезни, к счастью, не получившие широкого распространения, оставляли после себя стойкие симптомы: хроническую усталость, нарушения сна, когнитивную дисфункцию, депрессию, тревогу, дыхательные и неврологические расстройства.
Вскоре оказалось, что и от COVID-19 не приходится ждать ничего хорошего в плане «долгоиграющих» симптомов и патологических процессов. К июлю 2020 года было опубликовано несколько работ, продемонстрировавших высокую частоту различных симптомов у тех, кто вышел из острого состояния, перестал выделять генетический материал вируса и, казалось бы, должен был выздороветь и вернуться к нормальной жизни.
Многие из перенесших ковид пациентов жаловались на самые различные симптомы: те же усталость и утомляемость, головную боль, бессонницу, боли в мышцах и суставах, одышку, кашель, головокружение, диарею. Достаточно специфические и ставшие характерной меткой ковида потеря и/или извращения обоняния и вкуса также у многих сохранялись достаточно долго или не проходили совсем. Большинство симптомов напоминали те, что были у пациентов в острой фазе болезни и как бы задержались с исчезновением.
Но вскоре стало понятно, что это не просто остаточные явления.
У кого возникает постковидный синдром
Синдром получил название «постковидный», или просто «постковид». Другое его обозначение — «лонг-ковид». Оно указывает, что болезнь продолжается и после окончания острой фазы.
Первое — патологическая симптоматика сохраняется далеко не у всех, кто перенес COVID-19. Выздороветь без последствий — вполне реальная перспектива. То есть постковид не является фатальным и все-таки отмечается у меньшинства, если рассматривать всех переболевших (большинство из них, более 80%, болело не тяжело).
Второе — выраженность и частота постковидных симптомов напрямую зависит от тяжести перенесенной болезни.
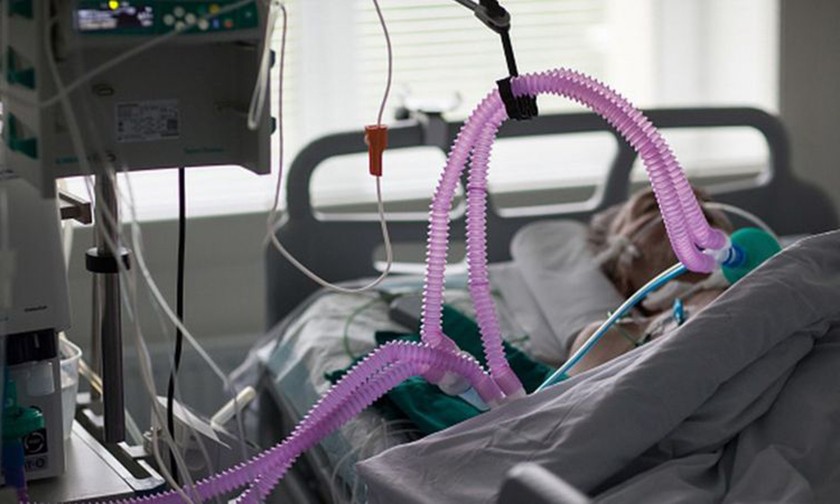
Тем, кто длительное время находился в реанимации, выжил после ИВЛ (механической вентиляции) или ЭКМО (экстракорпоральной мембранной оксигенации), различные проблемы со здоровьем почти гарантированы. Это связано с тем, что в крайне тяжелых, критических случаях патологические процессы охватывают различные органы и системы, нередки септические процессы, почечная недостаточность, другие опасные для жизни ситуации — понятно, что организм выходит из этого с большим трудом и постепенно. Развивается так называемый постреанимационный синдром.
Во многих пораженных при тяжелом ковиде органах — прежде всего в легких, но не только — формируются фиброзные, соединительнотканные структурные изменения, приводящие к нарушению их функции. Истощенный тяжелой болезнью и столь же тяжелым лечением организм требует длительного восстановления.
У тех, кто болел чуть менее тяжело, но также с выраженной симптоматикой, дыхательной недостаточностью и был госпитализирован, последствия ковида дают знать о себе тоже достаточно часто. Через пять месяцев после выписки из стационара более чем у 70% пациентов (только 27% из них были на механической вентиляции) отмечаются нарушения физического и/или психического здоровья, многие стали нетрудоспособными или потеряли работу, по данным исследования британского фонда исследования постковида PHOSP-COVID.
Среди перенесших ковид легко, кому госпитализация не потребовалась, все тоже не очень благополучно. И это — один из ключевых вопросов, связанных с постковидом.
В то же время вопрос о том, может ли нетяжелый ковид серьезно ухудшить здоровье, долго оставался открытым.
Самые опасные последствия коронавируса
22 апреля ведущий мировой научный журнал Nature опубликовал результаты глобального исследование частоты последствий COVID-19 среди пациентов медицинской системы Министерства по делам ветеранов США на протяжении полугода после окончания острой фазы.
Исследование было контролируемым: контролем стали те, кто наблюдается в этой медицинской системе и не заболел ковидом. 73,5 тысячи переболевших в легкой форме, не потребовавшей госпитализации, и почти 5 миллионов не болевших. Важно, что обе сравниваемые когорты пациентов исходно существенно не различались по возрасту и состоянию здоровья.
Увеличение смертности среди перенесших ковид в 1,6 раза — это, наверное, самый драматичный результат исследования. Подчеркиваю — перенесших его легко.
Увеличилась частота 379 различных патологических состояний и симптомов, частота употребления различных лекарств и отклонений в лабораторных показателях, в наибольшей степени — легочной тромбоэмболии (в 3 раза), других тромбоэмболий, тромбофлебитов, поражения нижних дыхательных путей, дыхательной недостаточности, сердечных аритмий, усталости и утомляемости.
Частота бессонницы увеличилась в 1,3 раза, нейрокогнитивных нарушений — в полтора, примерно настолько же возросла частота сахарного диабета, сердечной недостаточности, анемий, бактериальных инфекций и так далее.
Среди тех, кто был госпитализирован (около 10 тысяч человек), и особенно среди попавших в реанимацию (3,5 тысячи), количество неблагоприятных симптомов и состояний было намного выше. Но и легкий ковид вполне неблагоприятно сказался на здоровье и общем уровне жизни.
В другой ветви исследования сравнивались последствия для здоровья госпитализированных по поводу COVID-19 и аналогичной по тяжести группы госпитализированных по поводу сезонного гриппа. И здесь разница разительная: после ковида в пять раз выше частота миопатий, в три раза — легочной тромбоэмболии, в два раза — дыхательной недостаточности.
Смертность в течение полугода среди выживших при COVID-19 была в полтора раза выше, чем после гриппа.
Эти результаты — еще один гвоздь в крышку гроба представлений о том, что ковид «не тяжелее сезонного гриппа». Намного тяжелее, и не только по острым проявлениям, но и по отдаленным последствиям.
Переболел легко, а спустя месяцы начался постковид
Почему же нетяжелый ковид, не вызывающий в острой фазе серьезного поражения органов, не исчезает бесследно или с минимальными остаточными явлениями, как тот же грипп или большинство других респираторных инфекций? К пониманию этого факта можно прийти, если учитывать, что SARS-CoV-2 в большей степени поражает центральную нервную систему и систему иммунитета, чем другие респираторные вирусы.
Выше мы говорили о SARS и MERS — эти инфекции также связаны с таким поражением и с тяжелыми последствиями. Многие другие вирусы — можно вспомнить вирус Эпштейна-Барра — могут поражать иммунную систему и длительно сохраняться в организме.
Неудивительно, что и для новой коронавирусной инфекции гипотеза длительного инфекционного процесса и сохранения вируса в активном состоянии в каких-то резервуарах в организме стала актуальной.
В каких — неизвестно, да и сама теория персистенции (длительного сохранения) коронавируса в организме пока не доказана.
Коронавирус поражает мозг и нервную систему?
Другой возможный механизм длительного подострого течения ковида — продолжение воспалительной реакции (на что может указывать длительное повышение лабораторных показателей воспаления), в том числе как проявление гипериммунной реакции. Уровень активации иммунитета не достигает критических величин цитокинового шторма, несущего угрозу жизни человека, но также несет в себе разрушительный потенциал.
Близко к этому представление о развитии при постковиде аутоиммунных процессов в организме — таких, как синдром Гийена-Барре (аутоиммунная периферическая нейропатия). Другой аутоиммунный процесс, встречающийся после ковида — мультисистемный воспалительный синдром, первоначально описанный у детей, но иногда поражающий и взрослых.
Центральная нервная система, которая обычно хорошо защищена от проникновения вредоносных факторов, может оказаться уязвимой, и если вирус попадает в нее, то покидает с трудом. Есть много данных о том, что SARS-CoV-2 является нейротропным вирусом, а его «входными воротами» в головной мозг могут быть как раз обонятельные нервы и обонятельные луковицы.
Поражением головного мозга могут быть обусловлены часто наблюдаемые при постковиде хроническая усталость, снижение когнитивных функций и «туман в голове» (brain fog), депрессия, тревога, бессонница.
Да, нарушение психических функций может быть связано и с переживаниями пациентов, последствиями тяжелых состояний и психических травм — нередко отмечается и посттравматическое психическое расстройство.
Свой негативный вклад вносят социальные и финансовые факторы: длительная нетрудоспособность, потеря работы, снижение доходов.
Психосоматические расстройства, которые в целом очень распространены, вполне могут развиваться и у людей, перенесших COVID-19 и связанный с ним стресс.
И здесь лечащий врач оказывается перед непростой дилеммой. Утомляемость, непереносимость физических и психических нагрузок, «туман в голове» — все это не имеет никакого объективного подтверждения, основывается на ощущениях пациента и не верифицируется. Обследование в таких случаях может не выявить никакой патологии, а пациент не способен работать и начисто выбит из нормального образа жизни.
Результатом может стать конфликтная ситуация между врачом и пациентом, и мы нередко видим негативные отзывы страдающих от постковида в адрес медицинских структур и врачей на постковидных форумах. Мне кажется, в нынешнее время следует использовать своеобразную «презумпцию болезни» и не пытаться убедить больного человека в том, что он на самом деле здоров и все это ему только кажется. Вреда от признания серьезно больного человека здоровым и трудоспособным будет на порядок больше, чем от ошибки противоположного свойства.
Как помочь пациентам с постковидным синдромом
Вообще постковид — далеко не единое состояние, и в нем перемешаны различные патологии, различающиеся как по клиническим проявлениям, так и по причинам и механизму развития. Возможно обострение хронических или скрытых до ковида заболеваний различных органов и систем.
Не следует забывать и про ятрогенные (связанные с медицинской деятельностью) воздействия — побочные эффекты различных лекарств, применявшихся как обоснованно, для спасения жизни и здоровья, так и без всякого смысла — например, антибиотиков при отсутствии подтвержденной бактериальной инфекции. Патология кишечной микробиоты и выраженная иммуносупрессия — пожалуй, основные последствия фармакотерапии ковида.
Поскольку постковидный синдром — не однородное состояние, его лечение также включает в себя множество различных аспектов. Многие из них находятся в стадии изучения, и каких-либо высокоэффективных методов, применимых в большинстве случаев, просто нет. Важно признавать право пациентов, перенесших ковид, на различные болезненные состояния и обеспечивать их всеми доступными методами медицинской помощи. В том числе психологической поддержкой.
С постковидными больными должны работать мультидисциплинарные команды специалистов, включающих врачей различного профиля и психологов. Осталось только создать такие команды и сделать их помощь доступной всем, кто в этом нуждается.
Можно надеяться на то, что более глубокое и точное понимание механизмов патологии при постковиде позволит в обозримом будущем применить эффективные методы лечения, влияющие на эти механизмы и способные восстановить здоровье огромного количества людей.
Восстановление после ковида: сколько занимает и можно ли его ускорить
Даже после того, как ПЦР при коронавирусе оказывается отрицательным и пациент объявляется здоровым, самочувствие может в течение некоторого времени оставаться неважным. Люди, переболевшие коронавирусом, часто испытывают такие симптомы:
Большинство людей, перенесших ковид, полностью восстанавливаются за 2-3 недели. Но не всем так везет: нередки случаи так называемого долгого ковида, при котором недомогание и неприятные симптомы сохраняются дольше четырех недель после получения отрицательных тестов и официального выздоровления. А при постковидном (посткоронавирусном) синдроме восстановление после коронавируса может занять несколько месяцев.
Какие органы поражает коронавирус
Ковид влияет на весь организм в целом, а потому восстановление может потребоваться в самых разных направлениях.
Легкие
Чаще всего ковид связывают с поражением легких. Действительно, пневмония является одним из самых распространенных осложнений. После ковида легкие часто оказываются повреждены: легочная ткань замещается соединительной. Из-за этого проблемы с дыханием, даже после того как болезнь миновала, не редкость.
Сердце
Коронавирусная инфекция влияет на сердце, даже если болезнь протекала в легкой или умеренной форме, сердечная мышца может оказаться повреждена. На восстановление ее работы могут уйти долгие месяцы, а риск инфаркта, аритмий и других проблем с сердцем после ковида возрастает.
Проблемы с памятью, концентрацией внимания, решением задач очень распространены и встречаются у людей разного возраста. Кроме того, ковид может вызывать судороги, а также повышает риск развития таких заболеваний, как болезнь Альцгеймера и болезнь Паркинсона.
Кровеносные сосуды
Ковид связан с образованием тромбов – их усиленное образование характерно для заболевших, а потому назначение лекарств, разжижающих кровь, является важной частью лечения. Принимать такие препараты необходимо и после выздоровления. Образование тромбов может привести к инсультам и инфарктам, повлиять на работу почек, печени и других органов.
Эмоции и настроение
Ковид влияет не только на физическое состояние: он вызывает эмоциональные нарушения, а также провоцирует ментальные расстройства. Многие переболевшие ковидом рассказывают, что часто чувствуют подавленность, сильную усталость и сильную тревожность.
Врачи часто диагностируют у пациентов, перенесших ковид (особенно если они переболели в тяжелой форме), депрессию и постравматический стрессовый синдром.
Как восстанавливаться после ковида
Медики и врачи признают, что им известно далеко не всё о последствиях коронавирусной инфекции. Ясно одно – начинать восстанавливаться нужно еще до выписки из больницы (если пациента госпитализировали) или до окончания больничного, если лечение проходит дома. При этом форсировать события не нужно – подготовься к тому, что привычные действия могут занимать теперь гораздо больше времени.
Файона Ловенштейн, 26-летняя журналистка, рассказывает, что после длинного ковида ей пришлось непросто: «Я много спала и разрешала себе тратить на ежедневные утренние дела часы. Завтрак я готовила сидя, так же чистила зубы, давая себе отдохнуть от этих действий. Днем я добиралась до компьютера и работала несколько часов – до тех пор пока не чувствовала, что наступает конец моей активности на сегодня».
В рекомендациях отечественного Минздрава сказано, что «наиболее перспективными для респираторной реабилитации являются первые два месяца после острого периода коронавирусной инфекции — это период терапевтического окна», а это значит, что медлить нельзя. Помочь восстановиться могут в санаториях, стационарах при больницах и поликлиниках – это можно сделать по ОМС, а можно – на платной основе или в домашних условиях.
Всемирная организация здравоохранения выпустила специальные рекомендации для тех, кто восстанавливается дома.
Жизнь после Covid-19: что делать, чего не делать? Бонус — тест на состояние психики
С пандемией пока непонятно — где-то идет на спад, где-то вводят новые ограничения. Но пострадавшие и переболевшие пытаются пережить пост-ковидный период с минимальными потерями. Яна Зубцова поговорила с врачами, которые специализируются на этой теме.
Не хотела бы я быть специалистом по Covid-проблематике, но жизнь заставила: этой заразой переболела вся семья. В попытках поставить на ноги маму (85+), убедилась, что здесь, как и в любой горячей теме (особенно в новой горячей теме, связанной со здоровьем), масса мифов, страхов, домыслов и доморощенных советчиков, которые «точно знают, потому что у соседки так было». И мало специалистов, которые понимают суть. Даже среди хороших врачей.

Оба столкнулись с ковидом и пост-ковидом в первую волну, в марте 2020. За год накопили максимально возможный опыт. Я делала с Еленой Владимировной и Сергеем Владимировичем прямые эфиры. (Вот ссылки на первый и второй, правда, во время второго связь барахлила нещадно, простите все, кто пытался смотреть.) И на основании этих интервью составила что-то вроде универсальной памятки для пост-ковидников.
Надеюсь, будет полезно всем, кто столкнулся.
Почему от ковида не так просто выздороветь?
Елена Касимцева: Ковид затрагивает не только (и иногда не столько) легкие. Он воздействует на нервную систему, на сердечную мышцу, на печень, происходит нарушение гемостаза. Это системное многоточечное воздействие. Вылечив ковидную пневмонию и получив отрицательный ПЦР, нельзя быть уверенным, что человек вылечился.
В Германии было проведено исследование, в котором пациентов, перенесших ковид, через 2 месяца сканировали на признаки миокардита. И эти признаки были выявлены у большинства, вне зависимости от возраста, пола и тяжести заболевания.
Даже у тех, кто переболел в легкой форме, период восстановления занимает 3-4 недели. Иногда последствия тянутся полгода и больше. Поэтому появился термин «Long-Сovid синдром». Это понятие ввели британские медики осенью 2020. Оно, безусловно, оправдано.
А что нужно сделать, чтобы считать себя здоровым? Повторное КТ?
Елена Касимцева: Нет. КТ вообще не является базовой процедурой, которую делают «на всякий случай». Даже в начале болезни его не имеет смысл делать раньше, чем на 5-7 день — это неинформативно. Через месяц после перенесенной болезни — тоже. Если были повреждения в легких, на картинке они будут видны еще долго. Важнее, как будет восстанавливаться функция дыхания. Об этом скажем ниже.
Тогда, наверное, надо сдать тест на антитела?
Елена Касимцева: Опять нет. Антитела формируются не раньше 7 дня от начала заболевания, но могут появиться и на 14 день, и на 21, и позже. Оптимальное время для такого теста — 3-4 недели после заболевания. Но зачем его вообще делать? Допустим, пациент хочет понять, насколько он защищен и может ли общаться с родственниками, не боясь их заразить. Но, во-первых, даже человек с антителами может быть переносчиком вируса.
Во-вторых, есть исследования, доказывающие, что высокий титр антител IgG, который, как считалось, показывает, что вы приобрели «ковидную неуязвимость», на самом деле мало информативен. Появилось исследование, которое доказывает: есть общий пул антител IgM и IgG, которые сформировались при встрече с вирусом, а есть анти-RBD тела. И это именно защитный титр антител, который помогает блокировать вирус при следующей встрече. Может быть так, что, например, IgG у вас 300, а защитных — всего 10, но вы будете думать, что неуязвимы. Кстати, после вакцинации делают тест именно на RBD-тела.
Есть еще миф, что если у человека присутствуют антитела IgM, то он находится в процессе болезни и является заразным. Это не так. На практике IgM-тела могут сохраняться 3-5 месяцев, но в это время человек уже не представляет опасности для окружающих и не должен сидеть на изоляции.
Человек точно переболел, но антител нет. Такое бывает?
Да, бывает. Во-первых, см. выше — возможно, тест на антитела был сдан не в правильные сроки. Во-вторых, даже если он был сдан вовремя, но делался только на IgM — IgG тела, и их не показал, у человека может быть клеточный иммунитет, и второй раз он не заболеет. В-третьих, есть люди, которые в принципе не подвержены этому вирусу. Все в семье болели, кроме него. Антител у него, разумеется, нет. Он идет делать прививку — и даже после прививки у него нет антител. Это 5-10% от популяции. Причина? На генетическом уровне организм этих людей не взаимодействует с этим видом вируса.
Ок, не тест на антитела — но что-то же надо сдать?
Елена Касимцева: Да, причем всем переболевшим, вне зависимости от возраста, пола и тяжести заболевания. Для начала — базовый общий анализ крови с лейкоцитарной формулой и биохимический, со специфическими «ковидными» показателями: С-реактивный белок (показатель аутоимунных воспалительных процессов), D-димер (показатель риска тромбозов, инфарктов, инсультов и тромбоэмболии легочной артерии), печеночные ферменты ALT, AST — особенно если болели тяжело и лечились с большим количеством медикаментов, в том числе «Коронавиром» и подобными, которые широко назначались. (Не говоря о том, что сам коронавирус оказывает воздействие на клетки печени.) А вот высоких показателей СОЭ бояться не надо, часто он приходит в норму 2-3-4 месяца.
Почему этот анализ нужно сдавать всем? А если человек молод, нормально себя чувствует и в хорошей спортивной форме?
Елена Касимцева: Не всегда молодые и спортивные выходят из болезни легче, чем пожилые. Один наш пациент, молодой человек, не выдержав реабилитационный период, вернулся к тренировкам и поехал кататься на лыжах. Плохо себя почувствовал — и по показателям гемостадиограммы у него оказался в 10 раз повышен D-димер. Это очень высокий риск тромбоза.
Сергей Казимов: Неправильно считать, что, если у вас восстановились функции дыхания и кровообращения, вы полностью здоровы и можете вернуться к прежним нагрузкам. И чем выше были эти нагрузки, тем опаснее. Можно прозаниматься месяц, а потом получить откат в пост-ковидные осложнения и срыв. Нужно наблюдаться и тренироваться «с сопровождением» хотя бы 1-2 месяца.
А как все-таки без КТ проверить легкие? Вдруг там что-то не в порядке?
Елена Касимцева: Нужно оценить функцию внешнего дыхания, ФВД. Другие названия того же исследования — спирометрия, спирография. Оно показывает резервы легочной ткани, и по нему можно понять, насколько пострадали легкие. Это базовая процедура, она присутствует во всех поликлиниках и в кабинетах функциональной диагностики.
Но бывает, что анализы идеальные, хоть сейчас в космос. А человек никак не может прийти в себя. Люди жалуются на туман в голове, слабость, депрессию, раздражительность, панические атаки…
Елена Касимцева: Да, бывает, и часто. Некоторые из этих симптомов могут быть последствиями медикаментозной терапии, так называемые побочки. Но не только. Туман в голове, слабость, депрессия — это результат воздействия вируса на нервную систему. Он разрушает астроциты (клетки головного мозга), с которыми, кстати, имеет биохимическое родство. Плюс при тяжелом течении болезни, поражении легких и низкой сатурации наступает гипоксия, клетки мозга опять-таки страдают, им не хватает питания, возникает ишемия. По данным неврологов, 55 % пациентов, перенесших ковид, имеют когнитивные расстройства и нервные нарушения.
И что делать в каждом конкретном случае? Давайте подробнее?
Елена Касимцева: Одно из самых распространенных последствий — бессонница. Если это ваш случай, можно начать прием мелатонина. Это не рецептурный препарат, пить его надо за 30-40 минут до сна. И эти 30-40 минут проводить без телефона, компьютера и прочего. Действие у мелатонина накопительное, на нормализацию циклов сна уходит 6-8 недель. Если мелатонин не помогает, лучше обратиться к психиатру или неврологу и попросить назначить рецептурные препараты. То же касается перепадов настроения, панических атак, депрессии. Искать помощи у врачей в этой ситуации можно и нужно. Терпеть и надеяться, что «само пройдет» — нет. Если нет возможности обратиться к врачу, а мучают панические атаки, можно принимать витамины группы В и магний. В организме эти вещества не накапливаются, поэтому их можно принимать без предварительного контроля исходного уровня. Сердцебиение, страх, раздражительность они помогут снять.
Сергей Казимов: Одним из частых пост-ковидных симптомов может быть еще нарушение нормальной работы ЖКТ. Ковид часто имеет гастроэнтерологические проявления и вообще бьет по хроническим заболеваниям. И тут (в дополнение к терапевту и гастроэнтерологу) может помочь клинический психолог. Да-да, мы влияем на ЖКТ «через голову», и это работает.
Почему вообще при восстановлении после ковида важен психолог? Потому что это треугольник: болезнь — пациент — врач (терапевт, гастроэнтеролог, кардиолог, любой другой специалист). Если пациент в депрессии, он психологически находится на стороне болезни, то болезнь выиграет, и восстановление будет проходить вязко. Если пациент спокоен и верит в выздоровление, шансы на успех резко возрастают. Одна из задач психолога — настроить пациента на победу и взаимодействие с лечащим врачом.
Кроме того, медицинский психолог может помочь людям, которые, например, выводят из постковидного синдрома пожилых родителей. Объяснить им, что испытывает человек, и как с ним правильно себя вести. При реабилитации после инфарктов и инсультов это, кстати, тоже очень важно.
А пресловутый «туман в голове»? С ним как быть?
Елена Касимцева: Да, именно что «многомесячное состояние мозгового тумана». Его так описали в Британии, и описали точно. Невозможность сконцентрироваться, все будто в тумане, те же бессонница, раздражительность, депрессия, и все замыкается в один круг. Почему, откуда? Во-первых, потому, что во время болезни человек переживает сильный страх. Психиатры и неврологи сходятся, что этот страх нужно начинать лечить даже не после ковида, а в процессе болезни, чтобы это не вылилось в пост-травматическое стрессовое расстройство. И, во-вторых, снова непосредственное влияние вируса на нервные клетки. Если у человека ранее были сосудистые проблемы и проблемы с нервами, он особенно этому подвержен. Опять-таки, терпеть и надеяться, что «пройдет», не стоит. Нужно обращаться к врачам. Что касается когнитивных функций, то тут кое-что можно делать самому. Например, учиться чему-то новому. Кататься на коньках — прекрасно. Решать задачки на логику для начальных классов — отлично. Можно выращивать на окне томаты. Начинайте с самого элементарного. Цель — научить мозг учиться.
Сергей Казимов: В начале пандемии пациенты приходили к нам в центр реабилитации после стационаров, с нарушенными функциями внешнего дыхания и кровоснабжения. По мере того как все больше людей переносили заболевание на дому, в более легкой форме — обострились жалобы на когнитивные функции, потерю работоспособности, повышение утомляемости и проблемы с памятью. Например, человек раньше запоминал 30 иностранных слов в день — теперь может только 10. Мог написать в день главу — теперь два абзаца. Музыканты забывают ноты, и так далее. Неспособность коммуницировать с близкими, неспособность работать в коллективе — тоже частые жалобы, наши клинические психологи работают с такими случаями.

Еще многие жалуются на выпадение волос. При чем тут вообще волосы?
Елена Касимцева: Японские медики установили: у 25% пациентов, перенесших коронавирус (неважно, насколько тяжелой была форма), наблюдалось выпадение волос. Огромная цифра. Почему это так? Потому что коронавирус очень чувствителен к быстро делящимся клеткам, он поражает их в первую очередь. Рост волос происходит постоянно, и волосяной фолликул для него — отличная мишень. Он затрагивает и ногти, но это не так заметно. А когда волосы начинают выпадать пучками, на это трудно не обратить внимание. Случается это обычно на 2-3 месяц после ковида. Что говорят трихологи? Главная хорошая новость: нет, никто навсегда не облысеет. Алопеция вам не грозит. Поможет ли мезотерапия и/или витамины? Специалисты, материально не заинтересованные в том, чтобы вы отнесли им деньги, считают, что нет. Да, может совпасть: начали пить витамины, и выпадение волос остановилось. Но по факту остановится оно потому, что старый волосяной покров, пораженный вирусом, выпал, но фолликулы не пострадали, и волосы начали расти. Так что этот период просто нужно пережить. Если психологически проще пережить его с мезотерапией — вреда не будет. Но мы должны быть честны с пациентами. Массировать кожу головы и местно втирать спецсредства — можно, это стимулирует кровообращение. Но бежать делать уколы не стоит.
Исчезновение вкусов и запахов тоже частая история. Вы выздоровели, а они не вернулись. Неприятно и страшновато.
Елена Касимцева: Происходит это, во-первых, потому, что вирус на пике заболевания вызывает отек и тем поражает обоняние и вкусовые рецепторы. Во-вторых, этот вирус проникает в головной мозг и поражает специфические клетки, в том числе в зоне, которая отвечает за восприятие вкусов и обоняние. В-третьих, тот же вирус поражает нервные клетки, нарушается взаимодействие с обонятельным нервом. Пока не существует препарата, который точечно может воздействовать на эти зоны и «лечить» нюх и вкус. Как можно себе помочь? Устраивать ольфакторные тренинги. Об этом говорят и неврологи, и отоларингологи. Несколько раз в день подносить к носу яркие запахи — мяту, чеснок, любимый парфюм, кофе, ваниль — и стараться вспомнить, как они пахнут. Как бы заново разрабатывать навык нюхать, восстанавливать те связи, которые разрушены.
А еще бывают такие странные состояния: люди как будто непрочно стоят на ногах, теряют равновесие — это что?
Сергей Казимов: Да, особенно у пожилых людей. Часто, перенеся ковид, они боятся ходить по улицам — чувствуют неуверенность, слабость, устают, пугаются. У нас в лаборатории нейрофизиологии и биомеханики есть кабинет стабилометрии. Здесь помогают натренировать функции баланса и устойчивости.
Проверяется баланс так: стоя на платформе и перенося центр тяжести с ноги на ногу и вперед-назад, нужно собрать пазл на экране, который находится перед вами. По сути, собрать его головой и силой мысли.

Если паззл складывается не очень, есть ряд упражнений, как восстановить управление центром тяжести. Например, практиковать простой шаг — носок к пятке, носок к пятке. Отличные упражнения для всех, у кого проблема с координацией, в том числе, после инсультов.
Так к каким врачам бежать со всем этим букетом?
Сергей Казимов: Восстановление после ковида — не работа одного доктора, не театр одного актера. Реабилитация — командная игра, в которой при необходимости участвуют и кардиологи, и неврологи, и терапевты, и специалисты по врачебной физкультуре, и физиотерапевты, и гастроэнтеролог, и клинический психолог. И хорошо, если все эти врачи специализируются именно на восстановлении после ковида. Потому что тут может быть и другая симптоматика, и другая клиника.
Будем реалистами: много ли в России таких центров?
Елена Касимцева: Тогда важно, чтобы был хотя бы один врач, который будет консультировать онлайн и при необходимости сможет подключить других.
Спортсменов и фитнес-фанатов волнует, когда можно возвращаться к тренировкам?
Елена Касимцева: Зависит от тяжести болезни, но месяц — пороговый срок, который лучше выдержать. Затем начинать тренироваться в режиме 1/3 от своих обычных нагрузок и наблюдать за реакцией организма. Если до болезни вы тренировались 3 раза в неделю, пока достаточно 1-2 раз. Если пробегали 10 км, начните с быстрой ходьбы на дистанцию 3 км. Если делали 30 отжиманий, попробуйте отжаться 10 раз. И не пугайтесь, если не получится. Это нормально. И одышка, и аритмия, и пульс 170 на тренировке (тогда как обычно 130) — тоже нормально. Не забываем, что во время болезни страдал головной мозг, который отвечает за все регуляторные функции. Поэтому запасаемся терпением. За олимпийским золотом побежим позже.

Сергей Казимов: Возвращение должно быть плавным и, по возможности, под контролем врача по спортивной медицине. Среди наших пациентов, например, был человек, профессионально занимавшийся аргетинским танго. В этом танце есть элемент, когда, управляя своим центром тяжести, партнер дает понять партнерше, какое движение от нее ожидает. А у человека сбилась способность управлять этим центром. То же характерно для спортсменов-борцов. Нарушение скорости передачи сигналов по нервным волокнам — одно из последствий ковида. Или, скажем, утрата чувствительности: вы прикасаетесь к горячему и не чувствуете этого.
Как можно вычислить нарушения в работе нервной системы и понять, где что нарушено? Например, с помощью аппарата электронейромиографа. Метод называется электронейромиография: с помощью электродов аппарат считывает скорость проведения сигнала по нервам и по нейромышечным группам. Для спортсменов это актуально: многие жалуются, что после коронавируса они играют «как в замедленном режиме». Причина может быть в нарушении скорости доведения до мышц нейронных команд. И не только для спортсменов. Если вы много работаете за компьютером и держите правой рукой мышь, могут возникать проблемы с работой пальцев. Это называется «синдром карманного канала». Для музыканта или графического дизайнера — критично. На ранних стадиях это лечится с помощью препаратов, местных инъекций и физиотерапии. При запущенных случаях — только операция. Поэтому чем раньше обнаружить — тем лучше.
Фанаты бани волнуются — когда можно в парилку?
Елена Касимцева: Не раньше, чем через 3-4 недели после выздоровления, и начинать с температуры не больше 40 градусов.
А любители выпить… ну, сами понимаете, что их интересует:)
Елена Касимцева: В умеренных дозах, если вы не пьете антибиотики и нет других ограничений, связанных с медикаментами — да, можно. В избытке — ослабляет иммунитет, которого после ковида не хватает. И способствует обезвоживанию. А многие после ковида жалуются на сухость губ и полости рта. Это может быть побочным эффектом от приема лекарств, но алкоголь это усугубит.
И всех-всех-всех волнует: нужно ли прививаться при наличии антител?
Елена Касимцева: Согласно мнению наших израильских коллег, если вы переболели и есть антитела с тем самым фактором защиты — можно подождать, пока они не исчезнут. Условно безопасный период — ориентировочно 6 месяцев.
И на сладкое. Тест-опросник «Самочувствие — активность — настроение» для перенесших ковид или другое заболевание.
Этот тест позволит выяснить объем остаточных нарушений высших психических функций после болезни. Не удивляйтесь, если некоторые вопросы в нем будут повторяться. Это не ошибка. Это умысел. Погнали!
Оцените свое нынешнее состояние 0 до 3 баллов, где 0 — минимум, 3 — максимум, отталкиваясь от своего обычного состояния до болезни.
1) Мое самочувствие хорошее (3 — я чувствую себя так же хорошо, как до болезни, 0 — я чувствую себя гораздо хуже, чем до болезни)
2) Я чувствую себя сильным/ой
4) Я малоподвижен/на
6) У меня хорошее настроение
7) Я работоспособный/ая
9) Я медлительный/ая
10) Я бездеятельный/ая
12) Я жизнерадостный/ая
13) Я напряженный/ая
17) Я востроженный/ая
19) Я отдохнувший/ая
22) У меня есть желание отдохнуть
24) Я оптимистично настроен(а)
27) Мне трудно соображать
29) Я полон/на надежд
30) Я доволен/на своим состоянием
Комментарий медицинского психолога центра «Медскан», описывающий ваше нынешнее психологическое состояние, можно получить, отправив письмо на адрес rehabilitation@medscannet.ru
А я еще раз благодарю своих (наших) врачей. Иногда понимаешь, что их присутствие в твоей жизни — дар Божий. Будьте все, пожалуйста, здоровы.