Коарктация аорты у плода что это
Открытый артериальный проток обеспечивает жизнеспособность детей со стенозом или атрезиеи легочного ствола, с тетрадой Фалло, с атрезиеи желудочков. Наоборот, открытый артериальный проток ухудшает состояние при коарктации аорты и при дефекте межжелудочковой перегородки.
Легочная гипертензия развивается при увеличении тока крови по открытому артериальному протоку и при вызванных им вторичных изменениях сосудов легкого. Границей считается 80 мм рт. ст. По мере увеличения легочной гипертензии характерный «машинный шум» уменьшается и даже может исчезнуть.
ЭКГ у таких детей выявляет гипертрофию правого желудочка или комбинированную гипертрофию. Катетеризация сердца обнаруживает высокое давление в легочном стволе.
У этих детей нередко ошибочно предполагают наличие широкого дефекта межжелудочковой перегородки (Mustard).
Сужение аорты (коарктация аорты, перешейка аорты) клинически проявляется в зависимости от расположения, формы и степени сужения (коарктации): в самой начальной части аорты, на месте перешейка, перед местом (проксимально) впадения артериального протока пли дистальнее его.
Степень коарктации разная: от небольшого до резкого сужения, даже полного заращения просвета — атрезии аорты. Существование ребенка тогда возможно только за счет обходных путей кровообращения: открытого овального окна, открытого артериального протока, дефекта межжелудочковой перегородки и т. п.
При локализации коарктации аорты дистальнее от места впадения артериального протока последний обычно сам закрывается в первые месяцы жизни. Нагрузка ложится на левую половину сердца. Если же артериальный проток остается открытым, то сброс крови происходит слева направо.
При расположении сужения перед артериальным протоком, т. е. проксимально от него, последний остается широко открытым. Через него аорта дистальнее сужения получает кровь от левой легочной артерии. Левой половине сердца приходится преодолевать не только препятствие от сужения, но и от перегрузки током крови через артериальный проток к легким. Появляющаяся гипертензия в малом круге кровообращения увеличивает нагрузку также правой половины сердца, и создается перегрузка обоих желудочков. Пульс прощупывается и усилен на верхних конечностях.
У детей в раннем возрасте симптомы значительно отличаются от симптомов этого порока у детей более старшего возраста. Отмечаются одышка, цианоз, особенно нижних конечностей и нижней части тела, и сердечная недостаточность, преимущественно левой половины сердца. Летальность достигает 87% на первом году жизни (Mustard). Прогноз особенно неблагоприятен при широком артериальном протоке и дефекте межжелудочковой перегородки. Выживают дети с менее выраженной коарктацией этого типа.
В 80% случаев над верхней частью грудины справа прослушивается грубый систолический шум с дрожанием, который проводится в сонные артерии.
ЭКГ показывает признаки перегрузки левой половины сердца в зависимости от степени стеноза. Рентгенологически видна сильная пульсация восходящей части аорты, в зависимости от локализации коарктации, а также увеличение сердца.
Диагноз ставится по совокупности симптомов.
Симптомы менее грозные при локализации коарктации аорты дистальнее места впадения артериального протока.
Сужение аорты встречается чаще, чем диагностируется, вследствие незначительности или даже отсутствия симптомов у детей при более легких формах. Порок нередко врач обнаруживает случайно, при обследовании ребенка по другому поводу.
Субъективные симптомы: ощущение прилива и жары в голове, руках, верхней части туловища, шум в ушах, головокружение, иногда головная боль, чувство слабости и холода в ногах, быстрая утомляемость при ходьбе. Эти симптомы зависят от гипертензии в системах сонных и подключичных артерий и гипотензпи в артериях нижней части тела.
Коарктация аорты
Слово коарктация означает сужение. В типичных, наиболее частых случаях, оно находится на месте перехода дуги аорты в ее нисходящий отдел, т.е. довольно далеко от сердца, рядом с артериальным протоком, на внутренней стороне задней поверхности грудной клетки, слева от позвоночника. Вариантов врожденного сужения аорты в этом месте может быть много, но во всех имеется препятствие кровотоку, выраженное в большей или меньшей степени, что и определяет степень тяжести клинических проявлений порока.
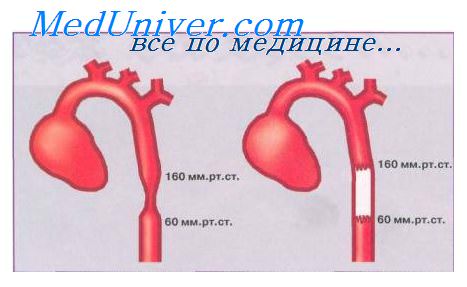
При очень резком сужении аорты левый желудочек, нагнетающий кровь в аорту, постоянно работает с повышенной нагрузкой. В результате артериальное давление в верхней половине (в сосудах шеи, головы, верхних конечностей) существенно выше, чем в нижней (в сосудах органов брюшной полости, нижних конечностей). Верхняя половина тела живет постоянно с «гипертонической болезнью», а нижняя — с постоянной гипотонией. Это не значит, что в нижние отделы поступает меньше крови, нет. Сердечный выброс остается достаточным. Сердце справляется, но за счет учащения ритма сокращений, увеличения объема левого желудочка, утолщения его стенок. Эти явления, особенно при резком сужении аорты, могут привести к тяжелым последствиям.
У новорожденных и младенцев первых месяцев жизни коарктация аорты может быть столь тяжелой, что кровоснабжение нижних отделов осуществляется только через открытый артериальный проток. Ситуация очень опасная, критическая. Признаки сердечной недостаточности и гипертонии в верхней половине тела, угрожающей необратимой травмой сосудов мозга, нарастают. Тут требуется неотложное вмешательство кардиохирурга.
Сама операция заключается в устранении участка сужения аорты. Это можно сделать двумя способами: либо полностью убрать место коарктации и затем сшить оба здоровых участка аорты между собой («конец в конец»), или рассечь вдоль суженный участок и вшить в него заплату из собственной подключичной артерии ребенка или из синтетического материала. Оба метода примеряются достаточно широко и, судя по отдаленным результатам — 10-15 и более лет — ни один из них не имеет особых преимуществ. Дело в том, что у 20-25% всех больных, оперированных в раннем возрасте, в месте операции может вновь возникнуть сужение, независимо от метода. Проявиться это может через несколько лет.
Сегодня благодаря методам рентгенохирургии можно расширить повторное сужение путем введения в аорту катетера с баллончиком. В баллоне создается давление и суженное место расширяется. При рецидивах так часто и делают. Также суженный участок аорты у более взрослых детей можно стентировать, то есть в просвет аорты ставится трубчатая конструкция, так называемый «стент», которая своими стенками как каркасом, удерживает стенки аорты от стремления к сужению и возникновению рецидива коарктации. Но к каждой из данных методик есть свои показания и противопоказания, о которых вам расскажет ваш врач.
В любом случае, ребенок, перенесший операцию по поводу коарктации в младенчестве должен быть под наблюдением кардиологов в течение всей жизни. Но при этом надо всегда помнить, что когда-то, когда он был совсем маленьким, операция спасла ему жизнь.
У более старших детей, даже маленьких, но не новорожденных, коарктрация аорты может протекать достаточно спокойно и быть случайной находкой при очередном врачебном осмотре (конечно, в том случае, если будет прощупан пульс не только она руках, но и на бедренных артериях).
Показаниями к операции будет не столько сам диагноз коарктации, сколько нарушения кровообращения и степень артериальной гипертонии верхней части тела.
Операция будет носить плановый характер, а выбор метода зависит от конкретной ситуации. Об этом вам расскажет оперирующий хирург. Но не надо ждать долгие годы. Коарктация не пройдет и не уменьшится, а последствия сужения аорты будут только нарастать. У взрослых, в далеко зашедших случаях операция устранения коарктации сопряжена со значительно большим риском осложнений, чем у ребенка дошкольного возраста или даже подростка.
К сожалению, коарктацию аорты рентгенохирургическим путем пока устранить нельзя (только ее рецидив поддается этому методу). Но технология движется вперед с удивительной скоростью и, очень может быть, в ближайшем будущем такое лечение станет вполне возможным.
Симптомы
Симптомы зависят от тяжести заболевания. Симптомы у пациентов со значительным сужением появляются уже в детстве, в то время как небольшое сужение может не вызвать каких-либо изменений в организме достаточно долгое время. Как правило, тяжелые случаи проявляют себя сразу после рождения. Ребенок может внезапно стать бледным, раздражительным, усиливается потливость, возникает затруднение дыхания. Если оставить порок без коррекции, то это может привести к возникновению сердечной недостаточности и последующей смерти.
У детей старшего возраста и у взрослых симптомы стертые, так как сужение незначительное. Часто единственным признаком может быть повышенное давление, измеренное на руках. Другие симптомы:
Причины
Редко, коарктация аорты возникает в течение жизни. Причинами может стать атеросклеротическое поражение аорты, травма или синдром Такаясу.
Факторы риска
У пациентов с синдромом Шерешевского-Тернера имеется генетическая предрасположенность к возникновению коарктации. У этих людей вместо 46 хромосом всего лишь 45. и у 1 из 10 пациентов сданным синдромом выявляют коарктацию аорты.
Также коарктация аорты может сочетаться и с другими врожденными пороками сердца.
Когда необходимо обратиться за помощью
Если у вас сильная загрудинная боль, внезапно возникшая одышка, вам срочно необходимо обратиться к вашему лечащему врачу или в службу 03; если вы или ваш врач зарегистрировали необъяснимое повышение артериального давления, которое сложно контролировать, — необходимо пройти обследование на предмет наличия у вас коарктации аорты, так как своевременное лечение позволит избежать драматического развития событий.
Диагностика
Возраст выявления патологии зависит от тяжести заболевания. Если степень сужения велика — диагностика возможна уже в раннем возрасте. Пациенты с незначительным сужением часто даже не знают о наличии у себя порока аорты. Заболевание часто является случайной находкой.
Врач может предположить наличие патологического сужения аорты при наличии:
Инструментальные методы исследования
Рентгенография грудной клетки. Существуют определенные рентгенологические признаки, позволяющие установить правильный диагно).
Эхокардиография. Метод, позволяющие визуализировать дефект, а также распознать сопутствующую сердечную патологию, например двустворчатый аортальный клапан
Магнитно-резонансная томография. Метод высокого разрешения, позволяющие определить точную локализацию коарктации.
Зондирование сердца также необходимо для определении тяжести поражения и анатомических особенностей порока.
Осложнения
Также в дополнении следует сказать, что внутренние органы плохо кровоснабжаются, так как есть препятствие току крови, что постепенно может привести к дегенеративным изменениям в них с последующим нарушением функции.
Лечение коарктации аорты
Хирургическое лечение
Существует несколько методов резекции и реконструкции аорты:
Медикаментозное лечение
Лечебные препараты не способны устранить сужение аорты, но принимаются до хирургической коррекции, а часто и длительное время после нее для контроля повышенного артериального давления.
Послеоперационный период
в послеоперационном периоде возможно то, что ваше артериальное давление еще какое-то время останется повышенным и вам необходимо будет принимать гипотензивные препараты. Также даже через несколько лет после операции может возникнуть расширение реконструированного участка (аневризма) или опять произойдет его сужение, что может потребовать проведения повторной операции.
Профилактика
Если в вашей семье высок риск возникновения данной патологии (в семье были случаи данной патологии) — вам необходимо пройти медико-генетическое консультирование и определить с врачом на сколько высок риск возникновения коарктации у ваших детей.
Это важно знать!
Во время беременности женщина с коарктацией аорты должна проходит тщательное наблюдение у врача кардиолога и акушера-гинеколога в связи с возможным развитием осложнений со стороны сердечно-сосудистой системы. А если имеет аневризма реконструированного участка аорты — то во время беременности и родов возможен разрыв данного участка. В связи с этим необходим строгий контроль показателей гемодинамики, а особенно вашего артериального давления.
Пациенты с коарктацией аорты находятся в зоне риска по возникновению инфекционного эндокардита, так как измененные ткани аорты в области коарктации являются благоприятной средой для развития патогенных организмов. Непременно посоветуйтесь с вашим врачом о возможной антибиотикопрофилактике перед стоматологическим процедурами для снижения риска возникновения эндокардита.
Хирургическое или интервенционное лечение коарктации аорты у детей
Общая информация
Краткое описание
Коарктация аорты – врожденное сужение нисходящей аорты, степень которого бывает различной и может достигать полного перерыва аорты.
Коарктация аорты составляет 8% всех врожденных пороков сердца. У мальчиков встречается в два раза чаще, чем у девочек.
В изолированном виде порок встречается нечасто (в 18% случаев). Обычно он сочетается с другими аномалиями (двустворчатый аортальный клапан, открытый артериальный проток, дефект межжелудочковой перегородки и другие). В норме у плода в области отхождения открытого артериального протока имеется физиологическое сужение – перешеек аорты. После рождения ребенка открытый артериальный проток закрывается, аорта на уровне перешейка расширяется. В противном случае в области перешейка формируется коарктация аорты (90% от всех случаев коарктации аорты).
Факторы риска: У пациентов с синдромом Шерешевского – Тернера (45 ХО хромосом вместо 46) имеется генетическая предрасположенность к возникновению коарктации аорты – 1: 10.
Название протокола: Хирургическое или интервенционное лечение коарктации аорты у детей.
Код протокола:
Код (-ы) МКБ-10:
Q 25.1 – Врожденная коарктация аорты
Дата разработки протокола: апрель 2013 года.
Категория пациентов: новорожденные, грудные дети, дети до 18 лет с коарктацией аорты, находящиеся на стационарном лечении.
Пользователи протокола: кардиохирурги, детские кардиологи, интервенционные кардиологи, неонатологи, педиатры.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация [5]:
Различают три типа коарктации аорты:
I – изолированная коарктация аорты;
II – коарктация аорты в сочетании с ДМЖП;
III – коарктация аорты при сложных ВПС.
Сроки оперативной коррекции [1]:
1. При наличии дисфункции левого желудочка/ застойной сердечной недостаточности или тяжелой гипертензии верхней половины тела (значительное превышение возрастной нормы): оперативная коррекция в срочном порядке (класс I).
2. Нормальная функция левого желудочка без застойной сердечной недостаточности с умеренной гипертензией верхней половины тела: коррекция в возрасте 3-6 месяцев (класс IIа).
3. При отсутствии гипертензии, сердечной недостаточности: коррекция в возрасте 1-2 лет (класс IIа).
4. Коррекция не показана, если во время допплеровского исследования градиент давления на уровне коарктации не превышает 20 мм.рт.ст., и у пациента нет признаков дисфункции левого желудочка (класс III).
Диагностика
ІІ. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных диагностических мероприятий
Минимум обследования при госпитализации в стационар (пациент):
1. Общий анализ крови
2. Биохимический анализ крови (определение общего белка, общего и прямого билирубина, АЛТ, АСТ, креатинина, мочевины, глюкозы)
3. Общий анализ мочи
4. Маркеры гепатитов В и С
5. Исследование на ВИЧ
6. Микрореакция
7. Исследование на носительство возбудителей сальмонеллеза, дизентерии, брюшного тифа
8. Кал на яйца гельминтов
9. Рентгенография органов грудной клетки в одной проекции
10. Мазок из зева на патологическую флору с чувствительностью к антибактериальным препаратам
11. Эхокардиография
12. ЭКГ
13. Консультации: ЛОР – врача, стоматолога и профильных специалистов при наличии сопутствующих патологий
Минимум обследования при госпитализации в стационар (сопровождающее лицо):
1. Исследование на возбудителя сальмонеллеза, дизентерии, брюшного тифа
2. Исследование кала на яйца гельминтов
3. Микрореакция
4. Флюорография
Основные диагностические мероприятия в стационаре:
1. Общий анализ мочи
2. Общий анализ крови
3. Биохимический анализ крови (определение общего белка, глюкозы, электролитов, АлТ, АсТ, С-реактивного белка, мочевины, креатинина, билирубина)
4. Коагулограмма (протромбиновое время, фибриноген, фибриноген, МНО, АЧТВ, агрегация тромбоцитов)
5. Определение группы крови и резус – фактора
6. ЭКГ
7. Эхокардиография (трансторакальная)
8. Обзорная рентгенография органов грудной клетки
9. Микробиологическое исследование (мазок из зева), чувствительность к антибиотикам
10. Мультислайсная КТ-ангиография
Дополнительные диагностические мероприятия:
11. МРТ
12. Эхокардиография чрезпищеводная
13. Катетеризация полостей сердца
14. Холтеровское мониторирование
15. Нейросонография
16. ИФА, ПЦР на внутриутробные инфекции, гепатиты В,С
17. УЗИ органов брюшной полости, забрюшинного пространства, плевральной полости
18. ФГДС
19. Pro-BNP
20. КЩС
21. Кровь на стерильность и гемокультуру
22. Кал на дисбактериоз
Диагностические критерии
Жалобы и анамнез:
1. Головные боли, тяжесть и ощущение пульсации в голове, быстрая умственная утомляемость, ухудшение памяти и зрения, носовые кровотечения.
2. Боли в области сердца, ощущение перебоев, сердцебиение, одышка.
3. Чувство слабости и похолодание нижних конечностей, боли в икроножных мышцах при ходьбе.
4. Признаки сердечной недостаточности у новорожденных: утомляемость при кормлении, тахикардия, застойные хрипы в легких, тахипноэ, потливость, медленная прибавка истинного веса. Гепатомегалия и периферические отеки при правожелудочковой недостаточности.
Физикальное обследование:
1. Пальпация бедренных артерий (может быть нормальной у новорожденных с большим ОАП) – ослаблена либо отсутствует.
2. Измерение давления на верхних и нижних конечностях (наличие градиента более 20мм.рт.ст.) с определением лодыжечно-плечевого индекса (норма 0.9-1.35).
Лабораторные исследования: изменения не специфичны.
Инструментальные исследования:
1. Обзорная рентгенография органов грудной клетки (узурация ребер и гипертрофия миокарда левого желудочка).
2. Эхокардиография (наличие сужения и нарушение кровотока нисходящего отдела аорты, наличие градиента более 20 мм.рт.ст., гипертрофию миокарда левого желудочка, исключение сопутствующей патологии).
3. Мультислайсная спиральная томография, КТ-ангиография (грудные дети)/МРТ грудной аорты (подростки, взрослые). Позволяет определить локализации, протяженность, наличие сопутствующих аномалий.
4. МРТ головного мозга для исключения аневризмы сосудов Велизиева круга (подростки и взрослые).
5. ЭКГ (признаки гипертрофии левого желудочка).
6. Катетеризация полостей сердца с аортографией, проводится на усмотрение хирурга/интервенционного кардиолога.
Показания для консультации специалистов:
Показанием для консультации специалистов является наличия у пациента сопутствующих патологий других органов и систем за исключением ССС. Консультации могут осуществляться как до, так и в послеоперационном периоде.
Дифференциальный диагноз
Дифференциальный диагноз:
1. Критический стеноз аортального клапана – систолический шум громче и грубее, чем при коарктации, хорошо определяется систолическое кошачье дрожание с эпицентром во II-III межреберье справа, а не слева. Пульс малый, медленный и редкий, артериальное давление не повышено. Характерным рентгенологическим признаком является «аортальная конфигурация сердца», отсутствует коллатеральное кровообращение.
2. Перерыв дуги аорты – возможна асимметричность пульсации. Основной ориентир на данные КТ – ангиографии.
3. Артериальная гипертензия, не связанная с коарктацией аорты, исключается по повышенному давлению одновременно как на верхних, так и на нижних конечностях.
4. Неспецифический аорто-артериит – нет четкой симметричности поражения обеих конечностей, пульсация брюшной аорты хорошо сохранена (при коарктации снижена или отсутствует); нет коллатерального кровообращения.
5. Аневризма аорты – пульсация сохранена, нет характерного коллатерального кровообращения.
Лечение
Цели лечения
Устранение коарктации аорты и профилактика развития осложнений.
Тактика лечения
Определение критериев операбельности, исключение сопутствующей патологии препятствующих оперативному вмешательству, профилактика осложнений послеоперационного периода. При возможности одномоментная радикальная коррекция порока в период новорожденного и раннего грудного возраста.
Предоперационная подготовка: дообследование, установление точного диагноза, выбор способа хирургического лечения, проведение операции, послеоперационное ведение, подбор консервативной терапии.
Немедикаментозное лечение: режим постельный, диета.
Медикаментозное лечение
Тактика лечения:
Консервативная терапия в дооперационном периоде:
1. У новорожденных:
— кислородотерапия не показана при наличии дуктузависимой системной циркуляции;
— соблюдение точного гидробаланса с ограничением поступления жидкости;
— титрование простагландина E1. При кардиогенном шоке необходимо начинать с относительно высокой дозы 0.1мкг/кг/мин, далее доза снижается до 0,01-0,03мкг/кг/мин;
— коррекция кислотно-щелочного баланса;
— при ИВЛ: оптимизация легочного сопротивления к системному сопротивлению, путем снижения FiO2 до21% и поддержкой PCO2 выше 45мм.рт.ст.;
— при необходимости ИВЛ – проведение ее воздухом;
— оптимизация сердечного выброса путем титрования кардиотоников;
— диуретическая терапия;
— осторожно наращивать энтеральное питание и проводить почасовое наблюдение для выявления симптомов некротического колита (вздутие живота, гемопозитивный стул) как следствие обкрадывания системной перфузии.
2. При наличии застойной сердечной недостаточности вне периода новорожденности (после 28 дней жизни): дигоксин (ежедневная поддерживающая пероральная доза 5-12 мкг/кг/день) [6].
Диуретическая терапия:
— Фуросемид 1-4мг/кг/день перорально либо 1мг/кг до 3-4 раз в день внутривенно, либо непрерывная инфузия1-4мг/кг/день. Непрерывная инфузия предпочтительна при острой сердечно сосудистой недостаточности и в послеоперационном периоде.
— Верошпирон 2-4мг/кг/сутки в 2-4 приема, перорально.
— Гидрохлортиазид 2мг/кг/день в 2 приема, перорально.
Гипотензивная терапия:
Препараты выбора B-блокаторы:
— пропранолол 1-3мг/кг/сутки в 3 приема, перорально
— метопролол 0.2-0.4мг/кг/сутки до 1мг/кг/сутки в 2 приема, перорально
Другие виды лечения: Интервенционное вмешательство.
Рекомендации для интервенционных методов лечения:
1. Градиент давления >20 мм.рт.ст. (класс 1, уровень доказательности С).
2. Градиент давления >20 мм.рт.ст., при наличии визуальных анатомических доказательств, отображающих сужение с радиологическими доказательствами наличия коллатерального кровотока (класс 1, уровень доказательности С).
3. Выбор чрескожного интервенционного вмешательства вместо хирургической коррекции должен быть определен консилиумом детского кардиолога, интервенционного кардиолога и хирурга (класс 1, уровень доказательности С).
4. Чрескожное интервенционное вмешательство показано при рекоарктации с градиентом более 20 мм.рт.ст. (класс 1, уровень доказательности В).
Хирургическое вмешательство:
1. Балонная дилатация или хирургическая коррекция у детей с возрастом >6 месяцев.
2. Хирургическая коррекция у детей с возрастом 10 лет (класс II b).
4. Плановое стентирование аорты может рассматриваться у детей в возрасте Процедура, операция
| Баллы БША | Смертность | Риск осложнений. Длительность пребывания в ОИТ | Сложность |
| 1 | 0-24часов | Элементарная | |
| 2 | 1-5% | 1-3 дней | Простая |
| 3 | 5-10% | 4-7 дней | Средняя |
| 4 | 10-20% | 1-2 недели | Существенная |
| 5 | >20% | >2 недель | Повышенная |
Условия операции:
Положение больного на столе:
— На здоровом боку, под который подложен валик на уровне большой грудной мышцы. Рука на стороне выполнения операции согнута в локтевом суставе и отведена кверху и вбок, фиксирована над головой больного. Тазовый пояс находится в боковом положении.
— Продольная срединная стернотомия.
Мониторинг:
— инвазивное АД на правой (левой при правой дуге аорты) лучевой артерии и любой из бедренных артерий
— сатурации
— температуры тела (необходимо избегать гипертермии, в виду возможного повреждения спинного мозга при слаборазвитой системе коллатералей)
— ЭКГ в стандартных отведениях
— Установка назогастрального зонда
— Исходный уровень активированного времени свертывания с последующим контролем после введения гепарина (целевое значение 200-250 сек)
Доступ:
— боковая торакотомия в 4-5 межреберье, слева, либо справа, при правом типе дуги аорты для выполнения: резекции коарктации аорты с формированием анастомоза «конец в конец», резекция коарктации аорты с формированием анастомоза «конец в конец» на протяжении, истмопластики синтетической заплатой, пластики лоскутом левой подключичной артерии.
— срединная стернотомия для выполнения: резекции при наличии сопутствующей патологии (ДМЖП, двустворчатый аортальный клапан), аорто-аортальное шунтирование.
Осложнения хирургической коррекции в раннем послеоперационном периоде:
1. Абдоминальные боли
2. Параплегия (риск
Госпитализация
Показания к госпитализации: Наличие коарктации аорты.
Поступление: плановое, при наличии дуктусзависимой циркуляции – экстренное.
Информация
Источники и литература
Информация
ІІІ. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола:
1. Горбунов Д.В. – заведующий ДКХО Национального научного кардиохирургического центра, врач-кардиохирург.
2. Ракиш Ж.А. – врач ДКХО Национального научного кардиохирургического центра.
3. Бесбаева Г.К. – врач ОАРИТ ДКХО Национального научного кардиохирургического центра.
4. Мусаев А.А. – заведующий лабораторией катетеризации.
5. Абзалиев К.Б. – д.м.н., независимый эксперт «Ассоциации независимых экспертов».
Рецензенты:
Медресова А.Т. – врач-кардиохирург Национального научного кардиохирургического центра.
Указание на отсутствие конфликта интересов: отсутствует.
Условия пересмотра протокола: Пересмотр протокола производится не реже, чем 1 раз в 5 лет, либо при поступлении новых данных по диагностике и лечению соответствующего заболевания, состояния или синдрома.