Реконструктивная хирургия нижних конечностей по методике Илизарова
Александр Александрович Артемьев, травматолог-ортопед Клинического госпиталя на Яузе, рассказал порталу Медвестник о реконструктивной хирургии нижних конечностей по методике Илизарова.
Место метода Илизарова в травматологии и ортопедии
«Аппарат и метод Илизарова — это единственная отечественная технология, которая получила признание во всем мире. Это визитная карточка России в медицинских кругах», — считает Александр Александрович Артемьев.
Несмотря на то, что этот метод лечения переломов, устранения деформаций костей и выравнивания длины конечностей был изобретен в середине прошлого века, над совершенствованием самого аппарата трудилось не одно поколение врачей. Сегодня это высокоэффективный способ, позволяющий не только успешно сращивать кость при переломе, но и корректировать форму ног и увеличивать рост.
Однако в настоящее время проблемой является отсутствие системного подхода, отлаженной и стандартизированной системы подготовки специалистов.
Эффект Илизарова
Метод основан на «эффекте Илизарова»: если после пересечения кость постепенно вытягивать с помощью аппарата, пространство между фрагментами заполняется костной тканью. В итоге форма и длина ног корректируется. Методика позволяет увеличить рост пациента на А сложная конструкция из колец и спиц позволяет жёстко зафиксировать отломки в правильном положении, обеспечивая выравнивание оси конечности.
Преимущества метода Илизарова
Аппаратом можно вывести ось конечности в идеальное положение практически в 100% случаев, — отмечает А.Артемьев. Возможности метода Илизарова гораздо шире по сравнению с другими видами остеосинтеза. Он имеет меньше противопоказаний и минимальное количество осложнений. Нет необходимости в продолжительном предоперационном планировании, реабилитационный период также сокращен: пациент начинает ходить уже через дней после операции.
Кроме того, метод Илизарова не имеет альтернатив при тяжелых механических травмах и огнестрельных ранениях снижая риск развития воспаления или остеомиелита.
Индивидуальный подход
Лечение по методу Илизарова требует, прежде всего, индивидуального подхода к каждому пациенту и его постоянного контакта с врачом, который его оперировал, — подчеркивает Александр Александрович. Чтобы процесс сращения кости шёл правильно, после проведенной операции в течение нескольких месяцев пациент должен находиться под наблюдением специалиста, посещая врача раз в недели для контроля всех этапов восстановления. Врач делает рентгеновские снимки, дает рекомендации по расширению двигательной активности. Такой лечебный процесс является оптимальным.
Профилактика, а не эстетика
Коррекция формы ног — это не просто решение эстетической проблемы, а вклад в собственное здоровье. Деформация (искривление) конечностей создаёт хроническую чрезмерную нагрузку на суставы, в разы повышая риск развития артроза коленных и тазобедренных суставов, приводящий после лет к необходимости их эндопротезирования. В 70% случаев, по мнению доктора, замена сустава бы не понадобилось, если своевременно, в молодом возрасте провести операцию по выпрямлению ног.
Тетерин О.Г.: Роль чрескостного остеосинтеза при коррекции формы нижних конечностей. Применение аппаратов Илизарова и Егорова при коррекции осевых деформаций ног
Роль чрескостного остеосинтеза при коррекции формы нижних конечностей.
Автор статьи: Тетерин Олег Геннадьевич – Заслуженный врач РФ, член-корреспондент РАЕН, доктор медицинских наук, заведующий курсом травматологии и ортопедии ФУВ Волгоградского государственного медицинского университета, заведующий Волгоградским городским центром ортопедии и ортопедической косметологии
Среди многообразия существующих конструкций для остеосинтеза имеются приспособления многоцелевого назначения, универсальные, а также более узкого или совершенно определенного назначения. Оправдано ли использование большого числа разнообразных технических средств для остеосинтеза? При всей универсальности некоторых устройств (например, аппаратов Илизарова) они не могут быть абсолютно универсальными и, являясь средством выбора в одних случаях, в других могут иметь лишь относительные показания к применению или вовсе не иметь показаний.
Область применения других средств может быть огромной, но их использование в специальных случаях будет наиболее целесообразным. Следовательно, большое разнообразие технических средств для остеосинтеза, как многоцелевого, так и конкретного назначения, оправдано и целесообразно, поскольку, с одной стороны, создается возможность выбора рационального способа остеосинтеза, а с другой – создает условия «естественного отбора» наиболее удачных в практическом применении конструкций.
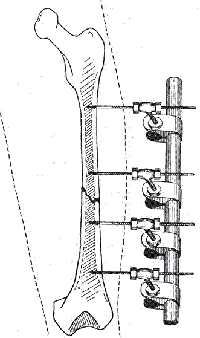
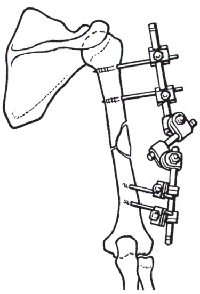
E. Bittner (1934), Л.С. Перцовский (1938) разработали аппараты для наружной чрескостной фиксации, в которых в качестве опоры использовались металлические кольца.
В СССР с 50-х годов нашего столетия, благодаря работам Г.А. Илизарова, М.В. Волкова, О.В. Оганесяна, В.К. Калнберза, О.Н. Гудушаури, С.С. Ткаченко и другим, стал широко использоваться дистракционно-компрессионный остеосинтез для лечения различных заболеваний и повреждений опорно-двигательной системы.

Многолетнее использование нами аппарата Илизарова при коррекции формы ног выявило ряд конструктивных недостатков. Так, в аппарате Илизарова, при постепенной коррекции имеющейся деформации, сложно обеспечить необходимую стабильность костных фрагментов, что нередко приводило к нежелательным ротационным смещениям. Осуществляемая в последствии деротация негативно сказывалась на формирование костного регенерата, что увеличивало срок лечения. Четыре шарнирных соединения, особенно при значительных деформациях не обеспечивали движения костных фрагментов по необходимой траектории, что приводило к смещению по ширине. Установка дополнительных шарнирных соединений усложняло конструкцию аппарата Илизарова и увеличивало его габариты. Нами была поставлена цель оптимизации чрескостного остеосинтеза при косметической коррекции нижних конечностей путём разработки и внедрения в практическое здравоохранение специального устройства – аппарата внешней фиксации. Полученный при использовании разработанного аппарата результат достигнут за счет удобства и точности коррекции деформации в заданной плоскости (М.Ф. Егоров, Б.И., 1999.- № 9).
При этом обеспечивается возможность изменения положения оси вращения по ширине и длине для совмещения с линией остеотомии, что предупреждает нежелательное смещение отломков в процессе коррекции и обеспечивает беспрепятственное смещение опор аппарата относительно друг друга. Шестишарнирная соединительная система между опорами аппарата устроена таким образом, что при возникающих усилиях исключается «заедание» и перекос деталей, а наличие деротационного устройства повышает надежность в плане предупреждения нежелательных ротационных смещений в процессе коррекции. Применение сквозных соединительных стержней дает возможность их быстрого снятия и установки в процессе операции, что предусмотрено техникой оперативного вмешательства.
Аппарат Егорова является устройством многоразового использования, поэтому, собрав из деталей цельное устройство, в последующем для подбора аппарата другим пациентам достаточно внести некоторые коррективы в размеры по длине, установить необходимый исходный угол взаимного смещения опор и положение шарниров применительно к конкретному случаю.

Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.

Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Синдром беспокойных ног
Синдром беспокойных ног (болезнь Экбома или Виллиса-Экбома) – это состояние, при котором человек испытывает неприятные ощущения в ступнях и голенях во время засыпания, вынуждающие его постоянно шевелить нижними конечностями, вставать, ходить или делать массаж. Ночной отдых становится неполноценным, возникает дневная сонливость. В тяжелых состояниях недостаток сна приводит к развитию депрессии, повышенной тревожности и других сопутствующих проблем.
Общая информация и синдроме
По данным статистики, синдром беспокойных ног возникает у 2-10 человек из 100. Ему больше подвержены пожилые люди, беременные, а также молодежь в возрасте до 30 лет. Женщины страдают чуть чаще мужчин.
Биомеханизм заболевания точно не известен. Считается, что патология связана с нарушением выработки или обмена дофамина и нарушением работы гипоталамуса, отвечающего за чередование сна и бодрствования.
Виды и причины возникновения
Выделяют две формы заболевания: идиопатическая (первичная) и вторичная. В первом случае проблема возникает без видимой причины и нередко является наследственной. Именно эта разновидность встречается у молодых.
Вторичная форма синдрома беспокойных ног возникает на фоне различных заболеваний и состояний. В список причин входит:
Развитие патологии в детском возрасте часто возникает на фоне синдрома дефицита внимания и гиперактивности (СДВГ).
Симптомы
Симптомы синдрома беспокойных ног не зависят от его причины. Основным признаком патологии является неприятное ощущение в стопах и голенях. Пациенты описывают его как жжение, зуд, покалывание, распирание или сдавливание, боли, тяжесть и т.п. Дискомфорт появляется в покое, чаще всего во время засыпания, и вызывает стойкое желание пошевелить ногами. Ощущения прекращаются во время движения и возобновляются в покое. В результате процесс засыпания нарушается.
В течение ночи проблема сохраняется. Человек продолжает двигать ногами (а иногда и руками) неосознанно, в результате чего сон становится поверхностным и прерывистым. Сила приступов особенно выражена в начале и середине ночи (до 2-3 часов утра), затем дискомфорт постепенно сходит на нет. Недостаточный ночной отдых приводит к появлению сонливости в дневное время. У пациента снижается внимание, способность к концентрации. В тяжелых случаях развивается стойкое расстройство сна, а оно, в свою очередь, приводит к нервному истощению и депрессии.
Некоторые люди отмечают появление дискомфорта в ногах и в дневное время. Длительное пребывание в сидячем положении, например, во время поездки, работы за компьютером или посещения театра также провоцирует приступ.
Диагностика
Диагноз синдрома беспокойных ног ставится на основе жалоб пациента на характерную симптоматику, стандартного и неврологического осмотра. Для подтверждения назначаются два обследования:
Помимо постановки основного диагноза врач старается выявить причину патологии. Для этого могут быть назначены:
При необходимости пациент направляется на консультацию к узким специалистам (эндокринолог, гастроэнтеролог, уролог и т.п.).

Лечение синдрома беспокойных ног
Лечение требует комплексного подхода. Если патология носит первичный характер, используются следующие препараты:
Препараты первых трех групп являются рецептурными. Их прием должен проводиться в строгом соответствии с назначением врача. В тяжелых случаях используются опиоидные препараты, но их применение строго ограничено.
Если заболевание возникло на фоне другой патологии, назначаются средства для устранения причины:
Улучшить эффект медикаментозного лечения помогает физиотерапия (магнитотерапия, дарсонвализация), массаж, лечебная физкультура. Эти методики являются вспомогательными.
В долгосрочной перспективе желательно пройти курс санаторно-курортного лечения, направленный на укрепление нервной системы. Грязевые ванны, хвойные ванны, водолечение, лимфопрессотерапия – все это способствует нормализации психического состояния, улучшает сон и снижает частоту приступов.
Профилактика приступов
Чтобы не мучиться вопросами, что делать при синдроме беспокойных ног и как его вылечить, рекомендуется скорректировать образ жизни. Правильное питание, физическая активность, полноценный отдых – все это помогает уменьшить частоту приступов и даже полностью избавиться от них. Врачи рекомендуют придерживаться следующих правил:
Умеренная физическая активность является хорошей профилактикой гиподинамии. При синдроме беспокойных ног лучше отдавать предпочтение ходьбе, легкому бегу, а также плаванию. Добиться улучшения можно также с помощью йоги и медитации, особенно тех асан, которые снимают напряжение ног.
Лечение в клинике «Энергия здоровья»
Специалисты клиники «Энергия здоровья» готовы прийти на помощь при синдроме беспокойных ног любой тяжести. К Вашим услугам опытные врачи отделения Неврологии клиники, которые поставят диагноз и подберут эффективное лечение. Мы используем комплексный подход, который включает в себя:
При необходимости на помощь придут наши психотерапевты.
Преимущества нашей клиники
«Энергия здоровья» – это многопрофильный медицинский центр, предлагающий каждому пациенту медицинские услуги высшего качества. В распоряжении наших специалистов имеется современное диагностическое оборудование, позволяющее быстро определить причину проблем и подобрать лечение. Обращаясь к нам, Вы получаете:
Синдром беспокойных ног способен превратить каждую ночь в ад. Запишитесь на обследование и лечение в клинику «Энергия здоровья» и подарите себе полноценный ночной отдых.
Как «ставят на ноги» после COVID-19?
Постковидный синдром или «долгий ковид» затрагивает порядка 20% людей, перенесших коронавирусную инфекцию. Многим требуется серьезная реабилитационная программа в стационарах. Рассказываем, почему важно восстановление и как это уже делают.
Возвращение двигательной активности
Тяжелые больные с COVID-19 подолгу лежат. Бездействие ослабляет мышечный тонус и может вызывать боли в шее и плечах. Также отсутствие нагрузки снижает подвижность суставов — в них замедляется выработка синовиальной жидкости. Как это работает, мы рассказывали в статье о проблемах с суставами. Некоторым пациентам даже сложно удерживать равновесие и ходить. Поэтому врачи озадачились вопросом скорейшего восстановления.
«Во время почти годовой работы с пациентами после коронавирусной инфекции, мы разработали программы в зависимости от тяжести течения заболевания», — рассказывает профессор кафедры спортивной медицины и медицинской реабилитации Сеченовского университета д.м.н. Елизавета Конева.
Восстановить подвижность можно с помощью лечебной физкультуры, которую назначают в реабилитационных центрах. Специальной программы ЛФК для постковидного синдрома нет, но нюансы зависят от тяжести течения болезни и осложнений.
«У двигательной реабилитации после COVID-19 нет никаких особенностей, — подтверждает невролог и мануальный терапевт GMS Clinic Григорий Башкирцев. — У всех людей болезнь протекает индивидуально, а значит и подход к реабилитации должен быть тоже максимально индивидуальный, с учетом имеющихся патологий».
В качестве двигательной реабилитации, например, используют гимнастику для тренировки баланса и простые аэробные упражнения, в которых человек задействует легкие и легочную мускулатуру.
«В основном применяются гимнастические упражнения и аппаратный массаж, — говорит Конева. В процессе восстановления мы учитываем жалобы пациента, следим за сатурацией и КТ и, исходя из полученных данных, корректируем терапию».
С виду все эти тренировки могут показаться очень простыми в исполнении, но после длительного лечения может быть сложно даже пройтись. Поэтому весь процесс проходит под наблюдением реабилитологов, которые непрерывно следят за пациентом и корректируют интенсивность ЛФК.
Респираторная реабилитация
Частое осложнение после коронавирусной инфекции — вирусная пневмония. Из-за фиброза, то есть рубцевания, легких после нее некоторые заболевшие испытывают проблемы с дыханием: появляется одышка, тяжелее ходить и подниматься по лестницам, не хватает воздуха. Даже заниматься простыми домашними делами становится сложно.
Понять, насколько серьезны осложнения, можно по нескольким признакам: количеству отделяемой мокроты, переносимости физических нагрузок, а также измерению объема выдыхаемого воздуха в динамике.
Респираторные реабилитационные мероприятия должны подбираться индивидуально, особенно для людей с сопутствующими заболеваниями и пожилых.
«Пациентам после пневмонии нужно восстановить акт дыхания с помощью дыхательных гимнастик. Вернуть подвижность ребер, грудного отдела и диафрагмы, скорректировать подвижность шеи», — уточняет Григорий Башкирцев.
Помимо аэробных упражнений, требующих ритмичного дыхания, при реабилитации применяют дыхательные тренировки. Они также помогают регулировать ритм дыхания и мобилизуют дыхательные мышцы, ослабленные после отсутствия нагрузки.
Восстановление обоняния
Кроме нарушений дыхания и двигательной активности при заболевании коронавирусной инфекцией, пациенты жалуются на потерю обоняния.
Считается, что вирус, попадая в организм через дыхательные пути, вступает в реакцию с особым белком АПФ-2. После этого вирус перемещается к обонятельным рецепторам, попадает в нервную систему и вызывает множество неврологических нарушений: нарушения сна, тревожность, панические атаки.
Обычно аносмия проходит после полного выздоровления, но в некоторых случаях встречается фантосмия, то есть люди чувствую запахи, которых нет, или паросмия — чувствуют искаженные запахи. Иногда чувствительность рецепторов не восстанавливается гораздо дольше.
Но пока заниматься реабилитацией пациентов с потерей запахов сложно, потому что все существующие методы восстановления обоняния — промывание солевым раствором, ароматерапия с эфирными маслами, применение спреев с гормонами — имеют слабую доказательную базу. Наука пока еще ищет действенное решение.






