Коккобациллярная флора в мазке: что это такое, чем опасно и как лечится
Коккобациллы — особый вид бактерий, относящийся к патогенной флоре в мазке. Их наличие в мазке из половых путей не является вариантом нормы, может свидетельствовать о развитии у женщины бактериального вагиноза и венерических болезней.
Что означает кокковая, бациллярная и коккобациллярная флора в мазке у женщин, в том числе при беременности, каковы причины обильной и скудной микрофлоры, чем лечить такое состояние?
Что значит такая флора в гинекологическом анализе
При определенных факторах соотношение микроорганизмов меняется, полезная флора вытесняется или погибает. Здоровье женской репродуктивной системы подрывается из-за развивающихся патологий (дисбактериоза, ЗППП).
Такое соотношение не позволяет патогенным микробам негативно влиять на женское здоровье.
Кокковая

Самые распространенные представители микрофлоры:
Если в мазке на флору обнаружены кокки, самые опасные — первые два микроба из-за способности вызывать тяжелые инфекционные болезни, поражающие кишечник, мозг, другие органы.
Гонококки провоцируют развитие венерических болезней. Особенность кокковой флоры — в высокой устойчивости к антибиотикам и нагреванию.
Чем лучше подмываться женщинам: совет гинеколога найдете в этом материале.
Лечение недержания мочи у женщин пожилого возраста подробно рассмотрено в данной публикации.
Бациллярная
Бациллярная флора в мазке — что это такое? Разновидность микрофлоры включает как полезные, так и патогенные палочковидные микроорганизмы.
Молочная кислота поддерживает оптимальный биоценоз во влагалище, не допуская роста вредных бактерий, грибка.
К опасным представителям бацилл в мазке на флору относят мелкую палочковую флору — грамотрицательные микробы, способные вызывать воспалительные реакции и дисбактериоз половых путей.
Мелкопалочковая флора понижает общий и местный иммунитет, замедляя процесс выздоровления.
Коккобациллярная

Коккобациллярная флора может быть представлена хламидиями, гемофильной палочкой, гарднереллой.
Такие микроорганизмы вызывают серьезные заболевания, трудно поддающиеся лечению, — хламидиоз, гемофильную инфекцию, кольпиты, гарднереллез.
При обнаружении коккобациллярной микрофлоры нужно обратиться за медицинской помощью.
Варианты нормы и отклонений
При обнаружении подобной микрофлоры в мазке ведущую роль отводят количеству патогенов.
Количество коккобацилл в мазке на флору может быть охарактеризовано как:
Отсутствие или скудное содержание коккобациллярной флоры — вариант нормы.
Если флора бацилл обильно представлена в гинекологическом мазке, это тревожный признак, сопровождающийся отклонениями в женском здоровье: выделениями слизистого или гнойного характера, болью в животе, дискомфортом, сбоями менструального цикла.
Дополнительная диагностика

Мазок берется из влагалища и шейки матки. Это необходимо для выявления степени активности патологии.
В качестве дополнительных методов диагностики используют:
Результаты всех диагностических процедур сводятся воедино и анализируется, затем выставляется диагноз с указанием причины болезни.
Режущая боль внизу живота слева у женщин — о чем сигнализирует? Узнайте в этой публикации.
Если болит низ живота у женщины справа, каковы возможные причины? Читайте в данном материале.
Лечение патологии
Лечить коккобациллярную флору необходимо, иначе возможно развитие неблагоприятных последствий для здоровья, наиболее опасное из которых — бесплодие.
Терапия назначается после результатов обследования и включает:
На первом этапе назначают:
Следующий этап не менее важен, его цель — создание оптимального биоценоза во влагалище.
Наиболее результативные препараты — Ацилакт, Вагинорм-С, Вагилак.
Не менее эффективны тампоны, пропитанные раствором Лактобактерина и Бифидумбактерина. Курс для восстановления флоры длится не менее 14 дней.
Третий этап направлен на повышение местного и общего иммунитета. Применение иммуномодуляторов (местно и перорально, в виде инъекций) на протяжении 10-14 дней скорректирует иммунные возможности в сторону усиления.
Применяются следующие медикаменты:
Уровень опасности при беременности

Лечение требуется обязательно, иначе велик риск передачи инфекции ребенку (при прохождении через родовые пути), развития у плода гипоксии, серьезного воспаления матки у женщины вплоть до метроэндометрита.
Терапия включает щадящие антимикробные препараты в виде медикаментов для наружного применения: Клацид гель и Метронидазол в виде свечей.
После подавления вредных бактерий необходимо применение средств с содержанием лакто- и бифидобактерий (суппозитории и лечебные тампоны).
Дополнительно беременным назначают витаминные комплексы (Элевит, Компливит мама) и эубиотики (Линекс, Бифиформ) для общего укрепления организма и профилактики дисбиоза.
Что такое кокковая, бациллярная и коккобациллярная флора в мазке у женщин, в чем заключается лечение подобного состояния, мы рассмотрели.
Обнаружение коккобациллярной флоры указывает на серьезные неполадки в женской репродуктивной системе.
Наличие инфекционных болезней или дисбактериоз половых органов — повод для немедленного обследования и лечения.
При своевременном обращении к гинекологу от патогенной флоры можно успешно избавиться за месяц без негативных последствий.
Гинекологический мазок «на флору»: на что смотреть, и как понять
Большинству женщин мазок «на флору» знаком, как самый «простой» гинекологический анализ. Однако исследование куда «полезнее», чем может казаться. И всего несколько (а то и одно) отклонений способны подсветить значимые проблемы, еще до появления каких-либо симптомов. Так как же понять полученные результаты? Рассказываем по пунктам.
1. Эпителий
Как известно, любой живой объект в природе имеет ограниченный срок жизни, по истечении которого он погибает «от старости».
Эпителий в гинекологическом мазке – это и есть слущенные «старые» клетки слизистой оболочки влагалища, цервикального или уретры (в зависимости от оцениваемого локуса). Которые могут присутствовать в материале в умеренных количествах.
Превышение нормативных пределов («много» или «обильно») может указывать на:
Уменьшение или отсутствие эпителия в мазке – на атрофические изменения, недостаток эстрадиола или избыток андрогенов.
Кроме того, ввиду зависимости эпителия от уровня половых гормонов, его количество в материале может сильно меняться в зависимости от дня цикла, начиная с единичного «в поле зрения» в самом начале – до умеренного и даже большого количества ближе к овуляции и во время нее.
А появление в мазке так называемых «ключевых клеток» (эпителий, «облепленный» мелкими кокковыми бактериями) – является маркером бактериального вагиноза.
2. Лейкоциты
«Норма» лейкоцитов в мазке также сильно зависит от стадии цикла и уровня половых гормонов, а также исследуемого локуса.
Так, за «максимум» для:
Повышение показателя – очевидно, свидетельствует о воспалении, а полное отсутствие может иметь место в норме в самом начале цикла.
Слизь
Результат «отсутствует», «мало» или «умеренно» для этого показателя является нормой, что тоже связано с индивидуальными особенностями гормонального фона и циклом.
А вот «много» слизи в мазке – может свидетельствовать о том, что мазок взят в середине цикла, дисбиотических изменениях или избытке эстрогенов. Поэтому требует внимания специалиста или, как минимум, контроля в динамике.
Флора
Преобладающей флорой женских половых путей в норме у женщин репродуктивного возраста, как известно, являются лактобактерии (или палочки Дедерлейна). Количество которых может быть от умеренного до обильного, в том зависимости, в том числе, от фазы менструального цикла.
Патологические элементы
Присутствия мицелия грибов, трихомонад, диплококков (в том числе и возбудитель гонореи), лептотрикса, мобилункуса и прочих патогенных микроорганизмов в нормальном мазке не допускается, даже в минимальном количестве. А их выявление – серьезный повод незамедлительно обратиться за лечением.
Что означает коккобацилярная флора, нужно ли ее лечить и каким образом
Коккобацилярная флора в мазке может быть вариантом нормы или сигнализировать о заболевании. Все зависит от симптоматики и наличия на слизистой половых органов коккобацилл определенного вида. Не все они требуют лечения и вызывают беспокойство.
Тема для данной статьи была выбрана не случайно. Неидеальный мазок периодически бывает у каждой женщины. Но в русскоязычном сегменте интернета качественной информации именно на эту тему нет… Только пространные размышления, имеющие к теме отдаленное отношение. Мы докопались до правды, проконсультировались со знакомыми гинекологами и подготовили информативный материал для людей, не имеющих к медицине прямого отношения. То есть доступным языком.
Если вам еще не поставили точный диагноз и не назначили лечение, сохраните к себе в закладки эту статью. Она наверняка вам пригодится.
Кокки и бациллы
В микробиологии каждая бактерия имеет свое имя. Кокки — бактерии шаровидной формы, бациллы — палочковидной формы. А есть промежуточная форма, напоминающая под микроскопом объемные палочки, их называют коккобациллами.
Обнаруживаются эти бактерии не только в результатах гинекологического мазка, но и в анализе из зева (горла), например. Часть бацилл или кокков (стрептококки, стафилококки и т. д.) — условно-патогенные и могут навредить организму только при особых обстоятельствах, когда падает иммунитет. От других, патогенных, нужно избавляться, так как они всегда представляют опасность.
Первая традиционно считается возбудителем бактериального вагиноза (еще его называют дисбактериоз или дисбиоза влагалища, гарднереллез), а вторая – венерического заболевания – хламидиоза. Дисбиоз не является болезнью, передаваемой половым путем.
Если вы обнаружили в своем мазке пометку о том, что ваша флора коккобацилярная, это совсем необязательно означает то, что вы должны лечиться. В норме флора должна быть палочковой, представленной лактоморфотипами в большом количестве. Но присутствие коккобацилл возможно, особенно грамположительных (гр +), которые редко дают негативную симптоматику и не являются потенциально опасными для здоровья.
Лечение требуется, если:
Бактериальный вагиноз или гарднереллез
Раньше считалось, что основным виновником дисбактериоза влагалища (по сути это именно он – дисбактериоз, нарушение микрофлоры) является гарднерелла – та самая бактерия, коккобацилла, которая провоцирует неприятный рыбный запах из влагалища. Но сейчас достоверно установлено, что не только эта бактерия виновна в заболевании. Провоцирует нарушение биоценоза влагалища – уменьшение лактобацилл и параллельное увеличение количество коккобацилл.
Диагноз «бактериальный вагиноз» ставят женщинам, у которых имеется симптоматика заболевания и обнаруживаются так называемые ключевые клетки в результатах мазка.
Откуда берется гарднереллез и чем он опасен
Причинами бактериального вагиноза становятся ситуации, при которых количество лактобацилл резко снижается, а микробов увеличивается. Такое происходит при:
И это далеко не все возможные причины. Нередко заболевание возникает из ниоткуда. Часто такое происходит при беременности. Так называемая степень чистоты влагалища во время вынашивания ребенка редко бывает первой и второй степени, чаще третьей, а то и четвертой.
Чем опасно это для будущей мамы? Некоторые кокки могут проникать в цервикальный канал, внутренний зев матки и «разъедать» плодный пузырь, из-за чего произойдет внутриутробное заражение плода инфекцией и преждевременное отхождение околоплодных вод. И чем обильнее во влагалище находятся коккобациллы, тем потенциально рискованнее это для плода. Диагностированная сплошь в мазке кокковая флора во время беременности — всегда повод для лечения.
ЭКО при нарушенном биоценозе влагалища делать не будут. Если женщина планирует зачатие ребенка в скором будущем, ей нужно как минимум сдать мазок из влагалища. Особенно если что-то беспокоит.
Правила постановки диагноза
Поставить диагноз врач может на основании следующих показателей в анализах (цитологии и общем мазке на флору, окрашенном по Граму).
Про последний пункт хочется сказать отдельно. Для бактериального вагиноза вообще не характерен лейкоцитоз в мазке на флору из влагалища, уретры или шейки матки. Повышения числа лейкоцитов не происходит из-за огромного количества вагинальных гарднерелл, они могут вот таким образом снижать местный иммунитет женщины.
Между тем гинеколог даже при осмотре на кресле может заподозрить данное заболевание у женщины. Его ярким симптомом является рыбный запах. Этот запах продуцируют гарднереллы. Прибавим к этому жалобы на зуд и необычные выделения, ключевые клетки в мазке и получим типичный бактериальный вагиноз.
Ориентироваться только на результаты вагинального мазка не следует. Особенно если нет симптомов болезни. Коккобацилярная флора в умеренном или скудном количестве в п зр (в поле зрения клинициста 0-1, 2, 3) может выявляться перед началом месячных. Это нормально. Плоский эпителий при этом обычно в норме. Смешанная флора диагностируется и в последние дни менструального кровотечения. Лучше посещать гинеколога с 10 по 20 день цикла.
Передается ли бактериальный вагиноз половым путем
Нет, это не венерическое заболевание (не зппп). Тем не менее при интимных контактах без барьерной защиты (презерватива) партнеры обменивают микрофлорой, что может иногда провоцировать воспалительные процессы у женщины. Но условно-патогенные кокки, то есть транзиторная (от слова транзит — временная) микрофлора у партнерши — это не повод для лечения ее партнера.
Для наглядности список микроорганизмов, выявляемый в мазке здоровых женщин.
Лечение дисбактериоза влагалища
Главным здесь является противомикробный, антибактериальный препарат. Обычно назначают препараты, содержащие метронидазол. Например, вагинальные таблетки «Трихопол». Если у женщины выявлены и кандиды (молочница), то вместе с противогрибковым компонентом, чтобы и кандидоз сразу вылечить. Например, свечи «НЕО-ПЕНОТРАН» или «Клион Д».
Пример схемы лечения:
При беременности и после родов во время лактации часто назначают «Гексикон», «Тержинан» или «Полижинакс».
Препараты от бактериального вагиноза используются местно, то есть вагинально. Смысла в приеме внутрь метронидазола нет.
Хламидиоз — скрытая инфекция, передающая половым путем
Как вы уже, наверное, догадались — это венерическое заболевание. Протекает у женщин практически бессимптомно, а проблемы в будущем вызывает огромные.
Чем опасен хламидиоз и его проявления у женщин
У больных хламидиозом женщин бесплодие также возникает из-за невозможности плодного яйца имплантироваться в стенку матки. Зачатие происходит, но внедриться в ткани матери для своего развития оплодотворенная яйцеклетка не может. А если и получается имплантироваться, то происходят нарушения ее развития и выкидыш на ранних сроках.
Еще опаснее хламидиоз, который обострился в первые недели после начала задержки менструации во время беременности. У детей могут возникнуть дефекты нервной трубки.
После 20-ой недели беременности заболевание угрожает внутриутробным инфицированием плода, преждевременными родами и острым послеродовым эндометритом матери.
Неявные симптомы заболевания могут появиться через 2-4 недели после заражения, реже через 1 неделю. Передается хламидиоз абсолютно точно половым путем, а также во время естественных родов ребенку. Теоретически возможно заражение хламидиями бытовым путем (например, при пользовании туалетом), так как они могут сохраняться жизнеспособность в течение 2 суток. Но доказательств такого типа передачи болезни пока нет.
Сама женщина на признаки хламидиоза вряд ли обратит внимание. Это скудные слизистые выделения с гнойной примесью. Также воспаляется шейка матки и весь цервикальный канал. Это уже видно на осмотре у врача при использовании гинекологического зеркала. Боли и зуда нет.
Диагностика хламидиоза: достоверные анализы
Есть несколько способов определить хламидиоз, но чаще всего врачами назначаются ПЦР-мазок с шейки матки или ИФА — анализ крови из вены. При этом мазок показывает только то, есть хламидиоз или нет. А второй показывает наличие антител в крови. По результату первого невозможно сказать, как давно женщина больна, значительное количество антител обнаружено в крови или небольшое. А по результату второго можно.
Однако гинекологи предпочитают именно ПЦР-мазок. Это очень точный анализ. Обычно врачи назначают не отдельно мазок на хламидиоз, а на скрытые инфекции (то есть протекающие бессимптомно). К ним относится также микоплазмоз и уреаплазмоз.
Еще один способ узнать о заболевании — сдать посев на хламидии. Таким образом можно сразу определить и чувствительность микроорганизмов к антибиотикам, если они будут обнаружены.
Обычный мазок на флору (про него очень хорошая и подробная статья здесь) в этом случае не информативен. Однако именно он обычно дает повод к дополнительному обследованию на скрытые инфекции. Не просто так мы рассказываем вам о хламидиозе в рамках статьи про коккобацилярную флору влагалища.
Когда нужно лечиться и какими препаратами
Лечится данная болезнь антибиотиками. Препараты первого выбора в табличке.
Название препарата
Рекомендации по приему.
По 1 таблетке 500 мг в течение 3 дней или 1 г внутрь однократно (режим для беременных).
100 мг 2 раза в сутки в течение 7 дней.
Таблетки по 500 мг 4 раза в сутки в течение 7 дней или таблетки по 250 мг в течение 14 дней.
1 таблетка 500 мг в сутки в течение 7 дней.
Таблетки по 300 мг 2 раза в сутки в течение 7 дней.
В Европе назначается «Джозамицин» по 500-1000 мг в течение недели. А «Эритромицин» европейские медики вообще не советуют назначать при хламидийной инфекции.
Также отечественными врачами иногда назначается «Кларитромицин», а беременных лечат «Вильпрафеном», «Эритромицином» или «Амоксициллином» (таблетки по 500 мг 4 раза в сутки в течение одной недели).
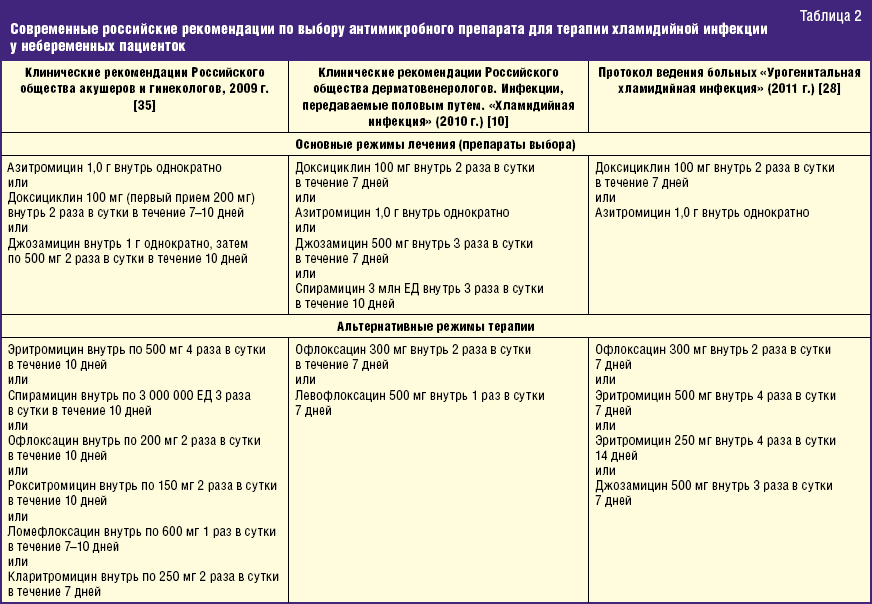
И это еще не все возможные режимы лечения хламидий. Предлагаем вам ознакомиться с современными российскими рекомендациями по выбору антимикробного препарата для небеременных женщин. По клику таблицы увеличиваются и открываются в новой вкладке браузера.
Это таблица с рекомендациями по лечению беременных женщин.
Если заболевание носит не хронический характер и нет осложнений, обычно достаточно одного антибиотика. Причем принимать лекарство должен и половой партнер, даже если у него анализ в данный момент отрицательный.
Когда можно говорить об излечении
Некоторые врачи советуют через 1,5-2 месяца после окончания приема антибактериального препарата сдать анализ крови (ИФА), титр антител должен снизиться в 4-8 раз. Но такой подход практикуют только отечественные врачи. За рубежом его считают неправильным. Там через 4 недели после окончания лечения сдают мазок методом ПЦР, в случае излечения он отрицательный, или через 3 недели посев (культуральное исследование) на хламидии (их роста не должно быть).
И помните, к хламидиозу иммунитет не вырабатывается, и после окончания приема препаратов вы легко можете подцепить его снова. Будьте осторожны.
Если же незащищенный половой контакт состоялся, или презерватив порвался, а вы боитесь, что чем-нибудь могли заразиться, воспользуйтесь антисептическим средством «Мирамистин». Он эффективно убивает большинство кокков и другие виды болезнетворных микроорганизмов. Но не на 100%, конечно же.
Термины, которые вы можете встретить в результатах мазка
Грамвариабельные коккобациллы морфологически сходные с g vaginalis — это как раз-таки гарднереллы, кокки, которые в случае наличия ключевых клеток говорят о бактериальном вагинозе.
Полиморфная коккобацилярная флора — в мазке содержится большое количество коккобацилл, вряд ли это является вариантом нормы, нужно лечиться.
Недифференцированные коккобациллы — читайте просто, как «коккобациллы».
Гемофильная палочка — микроорганизм, вызывающий воспаление влагалища и шейки матки.
Лептотрикс — условно-патогенная бактерия, которую часто находят одновременно с другими возбудителями бактериального вагиноза и хламидиоза. Подробная статья о нем здесь.
Если вы любите разбираться в своих мазках, то вам наверняка будет интересно это очень информативное видео от практикующего врача.
Коккобациллярная флора в мазке, что это такое?
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/01/maz.png?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/01/maz.png?fit=825%2C550&ssl=1″/>
Коккобациллы являются следствием возникновения у женщины половых инфекций или развития бактериального вагиноза. Также такие бактерии могут присутствовать в кале, что в скором времени приведет к появлению дисбактериоза.
| Прием гинеколога с высшей категорией | 1000 руб. |
| Консультативный прием врача по результатам анализов, по результатам УЗИ | 500 руб. |
| Расширенная кольпоскопия | 1500 руб. |
| Амино-тест на бактериальный вагиноз | 300 руб. |
| Медикаментозный аборт (все включено) | 4500 |
| Запись по телефону: 8-800-707-15-60 (бесплатный звонок) |
| *Клиника имеет лицензию на удаление новообразований |
Коккобациллы — что это такое?
Коккобациллярная флора представляет собой наличие определенного рода бактерий, которые объединяются в 2 подвида — это бациллы и кокки. К ним можно отнести хламидии и возбудителей болезни — гарднереллеза.
Нарушение баланса флоры половых органов происходит по причине увеличения количества коккобацилл. Когда это связано с бактериями, которые распространяются половым путем, то развивается бактериальный вагиноз, поражающий сотни миллион женщин на земле.
Кокки до определенного момента являются полезными микроорганизмами, но если полиморфная флора нарушена, увеличена щелочная среда влагалища, то исчезает защита и болезнетворные бактерии начинают активно распространяться по половым органам, ухудшая самочувствие пациентки.
Появление кокков во влагалище женщины может быть спровоцировано различными факторами, представленными:
Оптимальное соотношение коккобациллярной флоры в женском организме
Контрольный мазок берется при каждом плановом посещении гинеколога, либо же при наличии болезненных симптомов половой системы. Благодаря такому анализу определяется количество палочки кокков в выделениях.
Полученные анализы можно разделить на 3 вида:
Если же полученные результаты не соответствуют статистическим данным, то речь идет о возникновении грамположительных кокков, которые разрушают микрофлору влагалища и ведут к ухудшению репродуктивной системы пациентки.
Когда смешанная флора в мазке приближается по показателям к щелочной, тогда можно вести речь о развитии дисбактериоза, по причине запущенного воспаления половых органов.
Внимание: размножение коков часто является распространенной причиной бесплодия, а потому нужно не затягивать поход к гинекологу (при появлении специфических выделений и болей в области яичников).
Кокки при беременности
Женщины в период вынашивания ребенка должны регулярно контролировать уровень микрофлоры, показания рН в щелочной среде. При увеличении палочек кокков могут возникнуть различные нарушения и осложнения, которые чреваты замиранием плода и самопроизвольным выкидышем.
В некоторых случаях воспалительный процесс в запущенной стадии может перейти на прямую кишку, маточную область, вызывая серьезные отклонения в репродуктивной сфере женского организма.
Дополнительная диагностика
При появлении симптомов нарушения функции половой системы (зуд и жжение во влагалище, обильные выделения темного окраса со специфическим запахом, боли в нижней части живота) важно незамедлительно обратиться к гинекологу для осмотра и лечения заболевания.
Первым делом проверяется микрофлора женщины, делается три контрольных мазка:
Образцы наносятся на специальное стекло и отправляются в лабораторию. Палочки кокковой и бациллярной флоры тщательно изучены, а потому не будет проблем с их идентификацией.
При выявлении коккобациллярной флоры для дополнительных исследований может понадобиться кровь и моча. Только после проведения комплексного исследования удастся определиться с разновидностями кокков и бацилл, населяющих слизистую влагалища, а также установить их количество и наличие сопутствующих болезней.
Применяемые препараты и схемы лечения кокковой и бациллярной флоры
Курс лечение состоит из приема противобактериальных средств, антибиотиков, иммуномодуляторов. В период беременности медикаментозные препараты подбираются индивидуально, дабы избежать негативного влияния лекарственных компонентов на развивающийся организм.
Важно отметить, что при наличии коккобациллярной инфекции можно гарантировано говорить о заражении полового партнера женщины, а потому лечить их нужно обеих.
Для устранения болезни специалисты назначают Метронидазол, совместно можно применять гель и мазь с клиндамицином. Эффективность такие препаратов – 95%, они являются более безопасными по сравнению с таблетированными аналогами.
В некоторых случаях для лечения дисбактериоза достаточно скорректировать питание, ввести в рацион больше растительной продукции, кисломолочных изделий среднего процента жирности.
В качестве вспомогательного средства могут назначаться пробиотики – «Линекс», «Бифидумбактерин», «Лактобактерин», «Трилакт». Для улучшения состояния иммунной системы нужно принимать поливитаминные комплексы, употреблять в пищу больше овощей, ягод и фруктов.
В списке народных средств, которые могут подавить распространение патогенной флоры можно выделить:
Во избежания рецидива необходимо тщательнее уделять внимание гигиене половых органов, пересмотреть средства, которые могут вызвать нарушение кислотности микрофлоры.
При половых актах нужно пользоваться презервативами, избегать случайных половых связей, регулярно проходить профилактические осмотры у гинеколога. Нельзя заниматься самолечением во избежания серьезных осложнений в репродуктивной системе женщины.
Коккобациллярная флора далеко не всегда свидетельствует о серьезных заболеваниях и патологических изменениях, поэтому при выявлении каких-либо отклонений от нормы не стоит впадать в панику.
Выводы
Помните, что своевременная диагностика, медикаментозная и народная терапии способны справиться с этим недугом. А вот самостоятельное лечение приведет к хроническим патологиям.