Колэктомия это что такое
Этот метод позволяет быстро удалить пораженную кишку без формирования анастомозов и сложной тазовой диссекции, с сохранением прямой кишки для дальнейшей реконструкции, т.е. «не сжигая мостов за собой».
а) Место проведения. Стационар, операционная.
б) Альтернатива:
• Проктоколэктомия с формированием тонкокишечного J-резервуара или концевой илеостомой.
• Колэктомия с формированием концевой илеостомы.
• Формирование илеостомы и колостомы по Торнболлу в очень редких случаях.
в) Показания для колэктомии с концевой илеостомой:
• Фульминантный колит с токсической дилатацией.
• Осложненный колит, например, со спонтанными или ятрогенными перфорациями.
• Колит с тяжелой мальнутрицией.
• Лечение большими дозами стероидов, возможно инфликсимабом.
• Вялотекущий, рефрактерный к лечению колит, вызванный С. defficile.
г) Подготовка к колэктомии с концевой илеостомой:
• Больной в токсическом шоке: кратковременная интенсивная терапия и мониторинг.
• Другие больные: ухудшение или отсутствие улучшения после 72-часовой консервативной терапии; врачи, проводящие лечение, должны заранее определить критерии и время, по истечении которого терапию следует считать неэффективной.
• Маркировка места наложения стомы: может оказаться невозможной в скоропомощных условиях или при выраженном вздутии живота.
• Антибиотикотерапия, возможно, ударные дозы стероидов.
д) Этапы операции колэктомии с концевой илеостомой:
1. Положение пациента: модифицированное положение для промежностного камнесечения или лежа на спине.
2. Широкая срединная лапаротомия: необходимость в хорошей экспозиции, расширенные/истонченные стенки кишок часто ранимы, тракции невозможны вследствие риска перфорации.
3. Установка ранорасширителя для экспозиции всей брюшной полости.
4. Быстрая аккуратная ревизия брюшной полости: вторичные патологические изменения (печень/желчный пузырь, толстая кишка, женские половые органы, тонкая кишка), другие изменения.
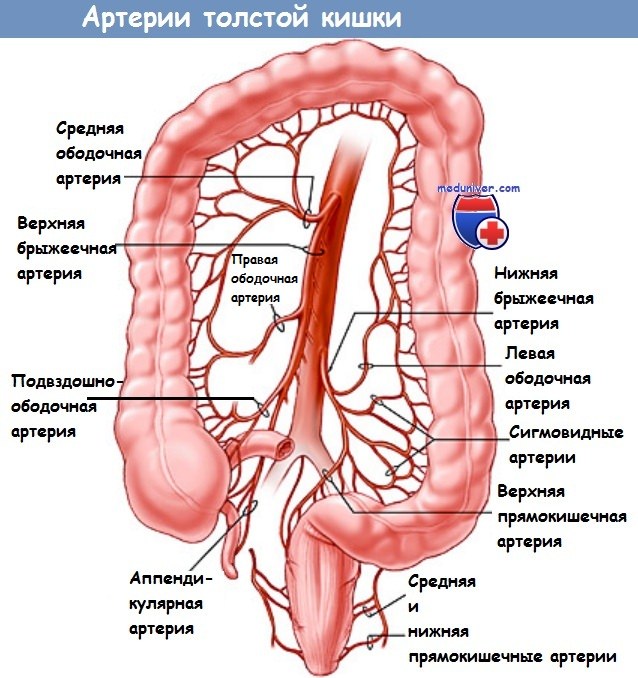
5. Мобилизация правой половины ободочной кишки: начинается от илеоцекального соединения и продолжается вдоль латерального канала до печеночного изгиба. Анатомические ориентиры: мочеточник, двенадцатиперстная кишка (избегать травмы!).
6. Рассечение сальниковой сумки и поэтапное пересечение желудочно-ободочной связки; альтернатива: сохранение сальника, отделение сальника от поперечноободочной кишки (более длительная операция).
7. Ретроградное рассечение брюшины вдоль сигмовидной кишки в направлении селезеночного изгиба вдоль белой линии Тольдта. Вход в забрюшинное пространство, выполненное рыхлой соединительной тканью. Тупое отделение брыжейки сигмовидной кишки от забрюшинных тканей, идентификация левого мочеточника. Разрез брюшины продолжается на таз.
8. Окончательная мобилизация селезеночного изгиба с поэтапной перевязкой, выделение дистальной поперечно-ободочной и проксимальной нисходящей кишок. Следует избегать надрывов капсулы селезенки.
10. Пересечение терминальной части подвздошной кишки 75 мм линейным степлером.
11. Дистальная граница резекции: поэтапное рассечение брыжейки или мезоректум между зажимами с перевязкой.
12. Пересечение в области дистальной границы резекции с помощью перезаряжаемого 75 мм линейного степлера или поперечного линейно-режущего степлера в зависимости от состояния тканей; высокий риск несостоятельности скрепочного шва диктует необходимость ручного закрытия дистальной культи или оставление ее открытой (слизистая фистула).
13. Осторожное удаление препарата и макроскопическое исследование: верификация диагноза. В сомнительных случаях срочное гистологическое исследование замороженных срезов границ резекции.
14. Маркировка культи прямой кишки с помощью длинной цветной монофиламентной нерассасывающейся нити (для облегчения идентификации культи при повторной операции).
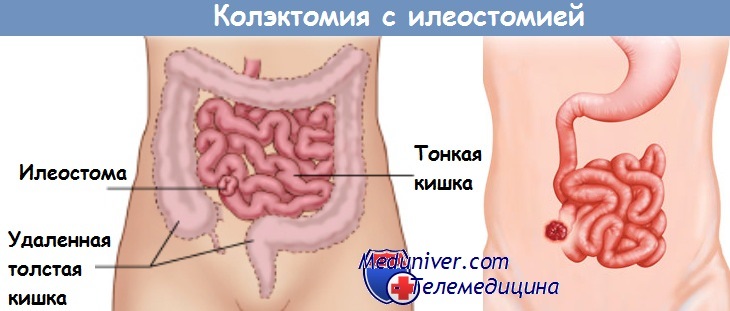
15. Формирование концевой илеостомы. Иссечение кожи в виде диска на месте, выбранном и маркированном до операции. Рассечение подкожно-жировой клетчатки, апоневроза, разведение мышц и формирование отверстия под стому. Выведение подвздошной кишки на переднюю брюшную стенку.
16. Ушивание лапаротомной раны.
17. Формирование илеостомы.
18. Промывание культи прямой кишки йод-повидоном. Установка временного дренажа в культю прямой кишки (для профилактики скопления жидкости и несостоятельности культи).
е) Анатомические структуры, подверженные риску повреждения: оба мочеточника, двенадцатиперстная кишка, мезентериальные сосуды, яичковые/ яичниковые сосуды.
ж) Послеоперационный период:
• Мониторинг и стабилизация в условиях ПИТ. Экстубация в соответствии с показателями дыхания и гемодинамики.
• Восстановление перистальтики: в отсутствии тошноты/рвоты (экстубированный больной) и отделяемого по назогастральному зонду => прием жидкости через рот или по катетеру для энтерального питания, расширение диеты по мере переносимости.
• Антибиотикотерапия.
• Снижение дозы стероидов, если необходимо.
• Закрытие илеостомы через 3-6 месяцев, когда физическое состояние и нутритивный статус пациента стабилизируются, а доза стероидов снижена.
з) Осложнения:
• Кровотечение (связанное с хирургическим вмешательством): неадекватное дотирование сосудов, разрывы селезенки, яичковые/яичниковые сосуды.
• Текущий инфекционный процесс, сепсис, ОРДС, полиорганная недостаточность.
• Несостоятельность культи прямой кишки.
• Повреждение мочеточника (0,1-0,2%)
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
КОЛЭКТОМИЯ
Колэктомия (лат. colon ободочная кишка + греч. ektome вырезание, удаление) — удаление всех отделов ободочной кишки — от слепой до сигмовидной включительно. В литературе этим термином чаще обозначают операцию, при к-рой удаляют все отделы ободочной кишки, кроме дистальной части сигмовидной. Последнюю выводят на переднюю брюшную стенку в виде концевой колостомы или ушивают наглухо, оставляя культю в брюшной полости либо подшивая к брюшине и апоневрозу передней брюшной стенки. Такую операцию правильнее называть субтотальной резекцией ободочной кишки.
Колэктомию производят при неспецифическом язвенном колите, распространенном гранулематозе (болезнь Крона), при диффузном (семейном) полипозе толстой кишки, некоторых формах мегаколона и при повреждениях.
Особенности подготовки к Колэктомии определяются не столько обширностью оперативного вмешательства, сколько тяжестью и характером течения патологических процессов, обусловливающих показания к хирургическому лечению. Т. к. при неспецифическом язвенном колите, болезни Крона и диффузном полипозе обычно имеются выраженные нарушения обменных процессов и малокровие, основной задачей предоперационной подготовки и послеоперационного ведения является максимально возможная коррекция этих нарушений путем интенсивной трансфузионной терапии. Нередко такие операции приходится выполнять в срочном порядке (при осложнениях язвенного колита перфорацией или токсической дилатацией) и, следовательно, лишь после минимальной подготовки больного.
Колэктомия может быть успешно выполнена только в условиях общего обезболивания с эффективной релаксацией мышц брюшной стенки. Наиболее рациональным доступом является срединная лапаротомия (см.). Произведя лапаротомию, рассекают брюшину левого бокового канала параллельно наружному краю всей нисходящей ободочной кишки и постепенно мобилизуют всю нисходящую ободочную кишку путем рассечения фасциальных волокон забрюшинной клетчатки при смещении кишки кнутри и кпереди. Затем отделяют большой сальник от поперечной ободочной кишки на всем протяжении и заканчивают мобилизацией селезеночного изгиба. Далее хирург надсекает париетальную брюшину и волокна поперечной фасции живота по наружному краю терминального отдела подвздошной, слепой и восходящей кишок, одновременно завершая мобилизацию печеночного изгиба толстой кишки и отслаивая ее от передней стенки нисходящей части двенадцатиперстной кишки. В результате такой препаровки окружающих кишку тканей все ее отделы становятся подвижными и легко выводятся в рану. При этом становятся доступными для перевязки и пересечения основные артерии (подвздошно-ободочная, средняя ободочная, нижняя брыжеечная) и сопровождающие их вены. Заднюю париетальную брюшину и брыжейку поперечной ободочной кишки после перевязки основных сосудистых стволов пересекают в бессосудистых участках и всю ободочную кишку удаляют после пересечения сначала подвздошной кишки, а затем дистального отдела сигмовидной ободочной или проксимального отдела прямой кишки. Операцию заканчивают наложением или концевой илеостомы (см. Энтеростомия), или илеосигмоидного либо илеоректального анастомозов (см. Илеопроктостомия).
Послеоперационное течение может осложниться длительным парезом оставшейся части желудочно-кишечного тракта, а также перитонитом как следствием основного заболевания. Кроме того, возможно развитие спаечной непроходимости и других осложнений. Летальность после операции К. значительна. В связи с этим Колэктомия является операцией, проводимой только по жизненным показаниям.
Библиография: Ривкин В. Л. и др. Полипы и диффузный полипоз прямой и толстой кишок, М., 1969, библиогр.; Юдин И. Ю. Хирургическое лечение неспецифического язвенного колита, М., 1976; Юхвидова Ж. М. и Левитан М. X. Неспецифический язвенный колит, М. 1969, библиогр.
Колэктомия в Израиле

Рассмотрим подробнее операцию колэктомию. Для того чтобы удалить все злокачественные клетки, врач проводит иссечение опухоли и небольшого количества здоровых тканей, прилегающих к новообразованию, после чего оставшиеся части кишки соединяются.
Обратившись в «Tlv.Hospital» за помощью, вы сможете переложить груз навалившихся на вас проблем на наши плечи. Мы готовы создать для вас максимально комфортные условия лечения и проживания в Израиле, выбрать лучшее медицинское учреждение, решить всевозможные бюрократические и организационные вопросы ради того, чтобы вы смогли прожить долгую счастливую жизнь и избавились от рака толстой кишки навсегда.
В клиниках Израиля колэктомия может проводиться для лечения:
Колэктомия также известная, как резекция толстой кишки, может быть выполнена открытым и лапароскопическим методом в зависимости от особенностей протекания заболевания, индивидуальных факторов, общего состояния здоровья пациента, стадии развития злокачественного новообразования (если операция проводится для лечения рака) и наличия метастазов.
Колэктомия открытым способом в израильских клиниках
После соответствующей подготовки кишечника пациент тщательно фиксируется (привязывается) в наклонном положении на операционном столе. На протяжении всей операции он находится под общим наркозом. При традиционном (открытом) методе колэктомии хирург делает нижний срединный разрез для получения доступа к внутренним органам. Далее проводится резекция пораженной области нижней части кишечника, после чего врач соединяет два здоровых конца – накладывает анастомоз до того, как ушить разрез. Размер удаленного участка толстой кишки зависит от формы заболевания и стадии опухоли, для лечения которой выполняется колэктомия.
Лапароскопическая колэктомия в Израиле
Операция часто выполняется малоинвазивным (лапароскопическим) способом, который имеет ряд преимуществ перед традиционной (открытой) хирургией:
В ходе лапароскопической колэктомии хирург делает от 3 до 5 небольших разрезов в абдоминальной области, после чего в один из них вводится лапароскоп – тонкая трубка, оборудованная крошечной видеокамерой, которая позволяет хирургу увидеть внутренние органы на мониторе. Брюшная полость наполняется углекислым газом для улучшения обзора и облегчения выполнения операции. Далее врач вставляет через надрезы хирургические инструменты, при помощи которых он осуществляет удаление больного участка толстой кишки. Среднее время проведения лапароскопической колэктомии составляет около 3 часов.
При лечении рака толстой кишки проводится резекция не только пораженной опухолью области и соседних здоровых тканей, но и ближайших лимфатических узлов, после чего между концами кишечника накладывается анастомоз.
Колэктомия: последствия, осложнения и риски
Послеоперационный уход за пациентом включает в себя постоянный мониторинг его пульса, дыхания, артериального давления и температуры тела, в большинстве случаев ему дают обезболивающие препараты для контроля уровня боли. Как правило, он встает с постели спустя 8-24 часа после колэктомии. Время пребывания пациента в больнице составляет от 5 до 7 дней при открытой операции, но этот срок сокращается для людей, перенесших лапароскопическую процедуру, до 2-3 дней.
Послеоперационные осложнения: последствия колэктомии
Для того чтобы снизить риск осложнений после колэктомии, необходимо выполнять все предписания и инструкции лечащего врача, точно следовать индивидуальному лечебному плану, а также:
Полное восстановление после колэктомии занимает приблизительно 2 месяца.
Колэктомия это что такое
а) Место проведения: стационар, операционная.
б) Альтернатива:
• Лапароскопический доступ.
• Колэктомия с формированием концевой илеостомы.
• Проктоколэктомия с формированием тонкокишечного J-резервуара или концевой илеостомой.
в) Показания для субтотальной колэктомии:
• Наследственный неполипозный колоректальный рак ННПРТК.
• Семейный аденоматоз толстой кишки и его аттенуированный вариант с возможностью сохранения прямой кишки ( 
г) Подготовка к субтотальной колэктомии:
• Полное обследование толстой кишки с гистологическим исследованием во всех плановых случаях, маркировка татуировкой наиболее дистальных полипов, ректороманоскопия для выявления рака прямой кишки.
• Механическая подготовка кишки (традиционно) или без подготовки (развивающаяся концепция).
• Установка мочеточниковых стентов в случаях повторных операций или выраженных анатомических изменений (например, при воспалении).
• Маркировка места формирования стомы.
• Антибиотикопрофилактика.
• При ВЗК: физиологические исследования адаптационной способности прямой кишки; исследование тонкой кишки с помощью капсулы или КТ энтерографии для исключения признаков вовлечения, стрессовая доза стероидов (если необходима), прекращение приема других иммуносупрессоров.
д) Этапы операции субтотальной колэктомии:
1. Положение пациента: модифицированное положение для промежностного камнесечения.
2. Лапаротомия:
а. Средне-(нижне-)срединная: нижняя лапаротомия считается достаточной, если достижим желудок, в противном случае, разрез должен быть продлен выше пупка.
б. Альтернативный доступ: поперечная надлобковая лапаротомия (с пересечением прямых мышц), по Пфанненштилю (поперечное рассечение кожи и апоневроза с разведением прямых мышц живота).
3. Установка абдоминального ранорасширителя и ручных зеркал для экспозиции сначала правых, а затем левых отделов ободочной кишки.
4. Ревизия брюшной полости: местная резектабельность, вторичные патологические изменения (печень/желчный пузырь, толстая кишка, женские половые органы, тонкая кишка), другие изменения.
5. Определение дистальной границы резекции:
а. Колэктомия: верхнеампулярный отдел прямой кишки (слияние тений).
б. Субтотальная резекция (ННПРТК, медленнотранзитный запор): проксимальная часть сигмовидной кишки/уровень наиболее дистального полипа (ННПРТК) или средняя треть сигмы (медленнотранзитный запор).
6. Мобилизация правой половины ободочной кишки: начинается от илеоцекального соединения и продолжается вдоль латерального канала до печеночного изгиба. Анатомические ориентиры: мочеточник, двенадцатиперстная кишка (избегать травмы!).
7. Рассечение сальниковой сумки: онкологические принципы резекции требуют выполнения, по крайней мере, гемиоментэктомии со стороны опухоли; разделение желудочно-ободочной связки проводится в несколько этапов (при доброкачественном заболевании сальник можно сохранить, отделив его от поперечно-ободочной кишки).
8. Ретроградное рассечение брюшины вдоль сигмовидной кишки по направлению к селезеночному изгибу вдоль белой линии Тольдта. Вход в забрюшинное пространство, выполненное рыхлой соединительной тканью. Тупое отделение брыжейки сигмовидной кишки от забрюшинных тканей, идентификация левого мочеточника. Разрез брюшины продолжается на таз.
9. Окончательная мобилизация селезеночного изгиба с поэтапной перевязкой, выделение дистального сегмента поперечно-ободочной и проксимального сегмента нисходящей кишок. Следует избегать надрывов капсулы селезенки.
11. Пересечение терминальной подвздошной кишки 75 мм линейным степлером.
12. Дистальная граница резекции: поэтапное рассечение брыжейки или мезоректум между зажимами с перевязкой.
13. Пересечение в области дистальной границы резекции с помощью перезаряжаемого 75 мм линейного степлера или поперечного линейно-режущего степлера.
14. Удаление препарата и макроскопическое исследование: верификация диагноза. В сомнительных случаях срочное гистологическое исследование замороженных срезов границ резекции.
15. А) Степлерный илеоректальный анастомоз (ИРА) «конец в конец» или илеосигмоидный анастомоз (ПСА): кисетный шов на проксимальном конце кишки (ручной, аппаратный) завязывается на введенной в просвет головке циркулярного степлера максимально возможного размера. Введение степлера в прямую кишку и формирование анастомоза без натяжения. Проверка целостности колец.
Б) Функциональный ИСА «конец в конец»: в параллельно расположенные подвздошную и сигмовидную кишку вводится линейно-режущий аппарат и формируется анастомоз «бок в бок»; оставшийся просвет обеих кишок закрывается линейным или линейно-режущим степлером.
16. Проверка анастомоза: погружение в воду, перекрытие кишки пальцами проксимальнее анастомоза и инсуффляция воздуха в прямую кишку.
17. Необходимость в дренировании и НГЗ обычно отсутствует.
е) Анатомические структуры, подверженные риску повреждения: оба мочеточника, двенадцатиперстная кишка, мезентериальные сосуды, яичковые/ яичниковые сосуды.
ж) Послеоперационный период:
• Ведение больных «fast-track»: прием жидкостей на первый послеоперационный день (при отсутствии тошноты и рвоты) и быстрое расширение диеты по мере переносимости. Снижение дозы стероидов, если необходимо.
з) Осложнения субтотальной колэктомии:
• Кровотечение (связанное с хирургическим вмешательством): неадекватное лигирование сосудов, разрывы селезенки, яичковые/яичниковые сосуды.
• Несостоятельность анастомоза (2%): технические ошибки, натяжение, неадекватное кровоснабжение, высокие дозы стероидов, истощенные больные.
• Повреждение мочеточника (0,1-0,2%).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Колэктомия это что такое
К сожалению, не во всех случаях ЯК удается справиться с активностью заболевания с помощью лекарственной терапии. Не менее 20 – 25 % больных нуждается в хирургической операции. Абсолютными (обязательными для сохранения жизни больного) показаниями к хирургическому лечению являются:
Кроме того, вопрос о целесообразности плановой операции встает при формировании гормонозависимости и невозможности лечения другими препаратами (непереносимость других лекарств, экономические причины), задержке роста у детей и больных юношеского возраста, наличии выраженных внекишечных проявлений, развитии предраковых изменений (дисплазии) кишечной слизистой оболочки. В тех случаях, когда заболевание принимает тяжелую или непрерывно рецидивирующую форму, операция приносит избавление от многочисленных страданий.
Эффективность хирургического лечения и качество жизни больного ЯК после операции во многом зависит от ее типа.
Полное удаление всей толстой кишки (проктоколэктомия) считается радикальным методом лечения ЯК. Протяженность воспалительного поражения кишки не влияет на объем операции. Так, даже при поражении только прямой кишки (проктите) для положительного результата необходимо удаление всей толстой кишки. После колэктомии больные обычно чувствуют себя значительно лучше, у них исчезают симптомы ЯК, восстанавливается вес. Но часто в плановом порядке пациенты на такую операцию соглашаются неохотно, так как для выведения каловых масс из оставшейся части здоровой тонкой кишки в передней брюшной стенке делается отверстие (постоянная илеостома). К илеостоме прикрепляется специальная емкость для сбора кала, которую пациент сам освобождает по мере ее заполнения. Сначала пациенты трудоспособного возраста испытывают значительные психологические и социальные проблемы. Однако со временем большинство из них адаптируется к илеостоме, возвращаясь к нормальной жизни.



