ФГДС и колоноскопия
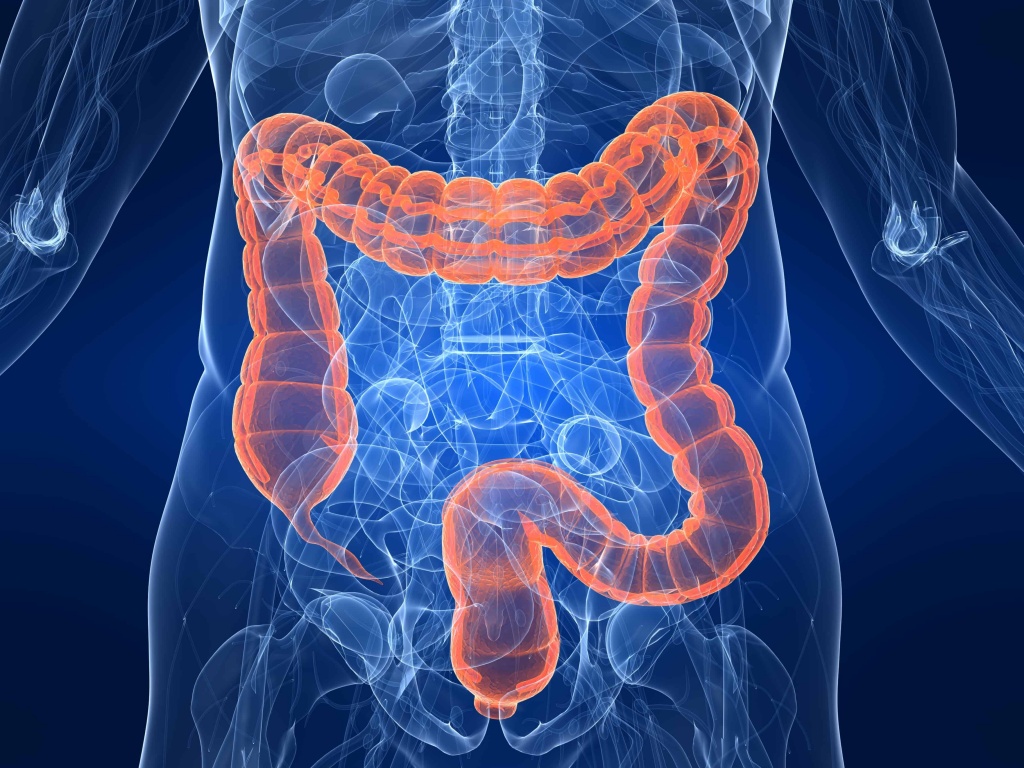
ЭГДС (ФГДС) и колоноскопия – это наиболее точные методы диагностики пищевода, желудка, 12-перстной кишки и кишечника. Суть эзофагогастродуоденоскопии состоит в осмотре пищеварительного тракта специальным оптическим устройством (зондом), оборудованным миниатюрной видеокамерой, которая выдает четкое изображение на экран монитора. Колоноскопия кишечника – обследование того же типа, только в центре внимания доктора находится внутренняя поверхность толстой кишки.
Какие заболевания выявляют при колоноскопии и ЭГДС?
ЭГДС (гастроскопия) проводится планово при подозрении на злокачественные опухоли, язвенную болезнь, эрозию, хронический гастрит, дивертикулы пищевода. Эндоскопия также помогает диагностировать:
К экстренному обследованию прибегают при обнаружении инородного тела в полости и кровотечениях.
Колоноскоп позволяет выявить колит, полипы, язвы. В числе прочих диагностируемых с помощью обследования патологий:
При колоноскопии зонд длиной 120 см позволяет не только диагностировать болезнь, но и провести забор образца или удалить полип.
Несмотря на эффективность и безопасность методик, они имеют некоторые общие противопоказания: острые нарушения кровообращения (инфаркт миокарда, инсульт) и терминальные состояния (агония и пр.).
Технология диагностических процедур
В случаях, когда показана колоноскопия кишечника, готовиться к обследованию предстоит за 3-4 дня. Подготовка к процедуре заключается в соблюдении диеты, приеме очистительных препаратов и воздержании от пищи за сутки до диагностики. В случае с гастроскопией перерыв в трапезе длится полдня.
Исследование кишечника методом колоноскопии может проводиться при внутренней анестезии. Перед ЭГДС рвотный рефлекс ослабляют местной анестезией. При необходимости организуют гастроскопию и колоноскопию под наркозом – пациента погружают в медикаментозный сон.
Зная, что такое колоноскопия кишечника, логично обозначить, в чем разница колоноскопии и ректороманоскопии. В первом случае исследованию подвергается толстая кишка, во втором – прямая и сигмовидная кишка. При диагностике используют разные эндоскопические приборы – эндоскоп и ректороманоскоп. Разница методик состоит также в показаниях и противопоказаниях к колоноскопии и альтернативному методу.
Мифы о диагностике
Отзывы пациентов о колоноскопии и ЭГДС позволяют развеять мнимые страхи тех, кому предстоит пройти обследование:
К предстоящей процедуре важно подготовиться психологически. Необходимо сохранять позитивный настрой, доверится врачу, следовать его рекомендациям до, в момент и после диагностики. Такой подход поможет пройти процедуры с минимальным дискомфортом.
Если предстоит пройти колоноскопию в Бердске, обратитесь в клинику «ЛОРпрактика». Для записи на обследование позвоните по номеру 8 (983) 138-55-61 или выберите удобное для себя время диагностики, заполнив форму на сайте.
Колоноскопия и фгдс в чем разница
Для продолжения изучения на мобильном устройстве ПРОСКАНИРУЙТЕ QR-код с помощью спец. программы или фотокамеры мобильного устройства
Случайный выбор
данная функция, случайным образом выбирает информацию для Вашего изучения,
запустите выбор нажав кнопку ниже
Случайный выбор
Обратная связь
Напишите нам
Сообщение об ошибке
Что улучшить?
Введение:
В статье вы можете узнать основные особенности, касающиеся гастроскопии и колоноскопии, а именно:
Полный текст статьи:
Обследования, позволяющие получить информацию о состоянии ЖКТ, нельзя назвать приятными процедурами. Колоноскопия, гастроскопия очень часто являются для пациентов поводом, чтобы не обращаться к специалистам. Но современная медицина предлагает сделать колоноскопию и ФГДС под наркозом одновременно, тем самым избавив пациента от столь неприятных ощущений и даже минимальной боли.
Когда необходимо делать гастроскопию?
Ошибочно недооценивать эффективность этих двух методов при определении целого ряда заболеваний. Для врачей они являются основными в исследовании ЖКТ.
Гастроскопия помогает определить такие заболевания, как:
Чаще всего врач направляет на гастроскопию при жалобах на желудочные боли, при частых изжогах, рвоте, потери аппетита, снижении массы тела, при затруднении глотания и болях, связанных с приемом пищи.
Современный эндоскоп способен показать максимально точную информацию о состоянии ЖКТ врачу, при этом обследование проводится более тщательно под медикаментозной седацией.
Основными требованиями для пациента при проведении гастроскопии является ограничение в приеме пищи за 10 часов до исследования, а также воздержание от питья воды за три часа.
Если пациенту необходимо принимать лекарства по особому расписанию, то стоит согласовать это с врачом.
Когда проводят колоноскопию с наркозом
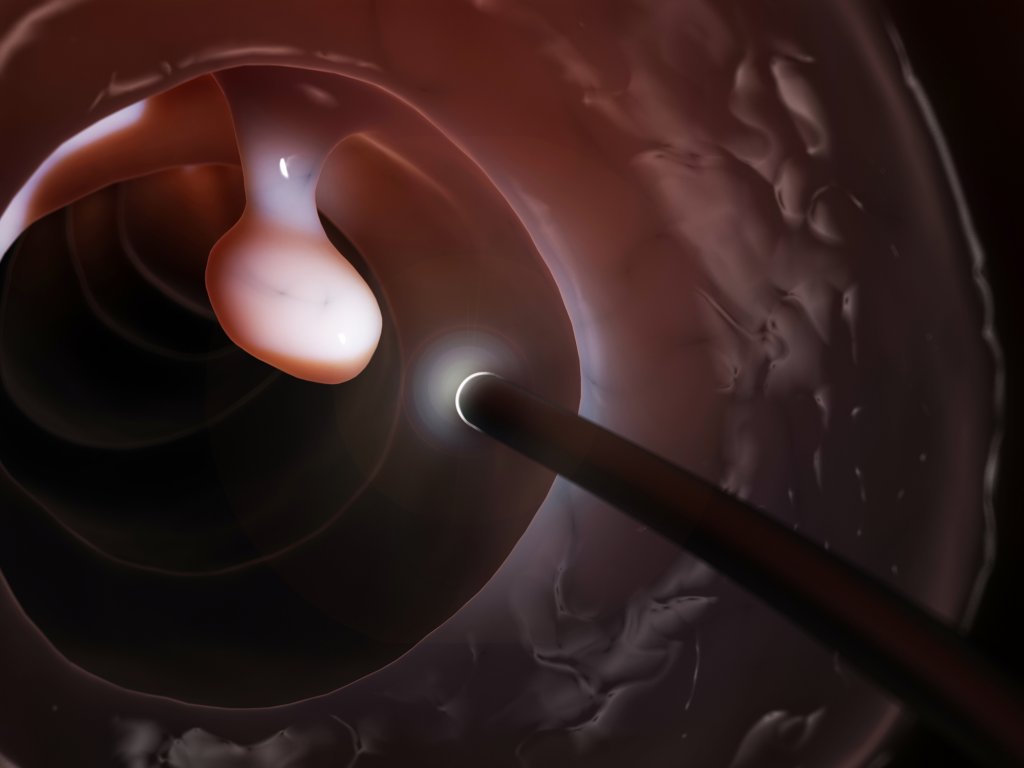
При помощи видеоколоноскопа врач может рассмотреть состояние слизистой толстой кишки и терминального отдела подвздошной кишки, взять биопсию интересующего участка. Часто при помощи такой процедуры можно выявить причину кровотечения, полип, онкологическое заболевание даже на ранних стадиях.
Колоноскопия и гастроскопия под наркозом позволяют определить причины множества проблем, связанных с желудком и кишечником на начальном этапе. Особая точность исследований позволяет врачу диагностировать дивертикулы, эрозии, рак, язвенный колит и болезнь Крона.
Колоноскопия выполняется при диагностике таких заболеваний, как:
В качестве профилактики необходимо выполнять исследование после 40 лет с периодичностью 1 раз в год.
Проводя ЭГДС и колоноскопию под наркозом, врач может определить заболевания с особой точностью и взять биопсию тканей для исследования. В целом эти процедуры необходимы тем, кому не могут поставить диагноз из-за нечеткого проявления тех или иных симптомов заболевания. Назначают диагностику при длительных запорах, диареи.
По времени процедуры суммарно занимают около получаса.
Действие наркоза при подобных исследованиях необходимо, если у пациента наблюдается повышенная чувствительность к боли, детский возраст, наличие спаек в кишечнике, болезнь Крона, при разрушающих кишечник заболеваниях.
В каждом случае врач подбирает препараты. Оказывающие седативное действие индивидуально. При выборе анестетиков необходимо учитывать возраст пациента, сопутствующие заболевания и возможную аллергическую реакцию.
Всего существует три метода, позволяющих провести анестезию при колоноскопии. Это:
В целом к проведению колоноскопии существует ряд противопоказаний. Они обязательно будут учтены при назначении процедуры. Исследование категорически запрещено при:
Также необходимо проконсультироваться с врачом о возможности проведения колоноскопии и гастроскопии одновременно, если было проведено недавнее хирургическое вмешательство в области желудка.
Основные заблуждения по поводу капсульной эндоскопии, ФГС и колоноскопии
1. Капсульная эндоскопия полностью заменяет ФГС и колоноскопию!
«Видеокапсула» ни в коей мере не заменяет ФГС и колоноскопию. Капсула позволяет оценить, прежде всего, состояние тонкого кишечника. Для всех других отделов пищеварительного тракта это скриннинговый метод, позволяющий оценить картину в целом.
Видеокапсула продвигается по кишечнику посредством перистальтики и не всегда ровно. Порой она проходит через участки, закрытые содержимым, что может затруднять обзор.
Она не расправляет складки, которым например «богат» толстый кишечник, т.е. можно пропустить патологию, расположенную между складок.
Находясь в желудке, видеокамера не может зафиксировать 100 % поверхности слизистой желудка.
Иногда, при капсульной эндоскопии недостаточно хорошо визуализируется двенадцатиперстная кишка, что может ввести в заблуждение доктора.
Капсульная эндоскопия не дает возможности для забора тканей кишечника на исследование.
Всех этих недостатков, в руках грамотного специалиста и при наличии современного оборудования лишены как ФГС, так и колоноскопия. Но, ни ФГС, ни колоноскопия не дают информацию о тонком кишечнике .
2. Проведя капсульную эндоскопию и не найдя патологию, можно с уверенностью считать, что тонкий кишечник «здоров».
К сожалению, капсульная эндоскопия позволяет выявлять лишь поверхностные, т.е. расположенные на слизистой, патологические процессы тонкого кишечника. Образования, например некоторые опухоли, расположенные внутри стенок тонкого кишечника она «не видит». В свою очередь, с помощью спиральной компьютерной томографии эти образования успешно диагностируются, а также диагностируется патология, располагающаяся около тонкого кишечника (в брыжейке, сальнике и забрюшинном пространстве).
Недостатком спиральной компьютерной томографии является то, что она не позволяет выявлять поверхностные, патологические процессы тонкого кишечника, которых большинство .
3. ФГС и колоноскопия крайне болезненны.
Если Вам никогда не проводили ни ФГС, ни колоноскопию, а Вы слышали о них лишь от окружающих, то Вы должны знать, что «страхи» беспочвенны. Людям свойственно «приукрашивать» свои подвиги, особенно людям впечатлительным.
Современные, местно действующие анестетики, нивелируют неприятный компонент, особенно когда исследование проводит «Мастер». Поверьте, информация, полученная при данных методах исследования «бесценна», по сравнению с перенесенным дискомфортом.
Если, несмотря на сказанное, Вы не решаетесь на обследование, Вам может быть предложено исследование во время медикаментозного сна с полным «эффектом отсутствия».
В заключение хотелось бы отметить, что не существует идеального метода диагностики желудочно-кишечного тракта. В одном случае требуется один метод диагностики, в другом два или три, а иногда целый комплекс диагностических мероприятий и мы гордимся тем, что можем предложить Вам лучший из возможных!
Более подробную информацию о капсульной эндоскопии Вы можете получить у эндоскопистов клиники «Здоровье 365» г. Екатеринбурга.
Колоноскопия и фгдс в чем разница
«Мы можем больше, чем думают наши пациенты. Даже некоторые коллеги не всегда знают, на что мы способны», — рассказывает Алексей Петкевич, врач-эндоскопист с 22-летним стажем. На его счету — несколько тысяч эндоскопических процедур и операций, благодаря которым его пациенты не попали на операционный стол к хирургам. Об особенностях проведения гастро- и колоноскопий, скрининге и профилактике колоректального рака, возможностях его лечения в РКМЦ — в интервью со специалистом.
Алексей Алексеевич Петкевич. Врач-эндоскопист, заведующий эндоскопическим отделением Республиканского медицинского клинического центра. Стаж работы — 22 года. В РКМЦ — с 2010-го. До этого 12 лет работал врачом Полоцкого онкологического диспансера.
“Главное правило такое: если у человека заболел живот и он не может объяснить себе причину боли, обязательно нужно обратиться к врачу”
— У нас в отделении мы проводим два основных исследования: гастроскопия и колоноскопия, — начинает разговор Алексей Алексеевич. — Немного реже, потому что бронхопульпомонология не наш профиль, делаем бронхоскопию. Это значит, что эндоскоп вводится в просвет бронхиального дерева, и мы можем увидеть многое: и опухоли, и сужения, и инородные тела.
Сегодня эндоскопия очень сильно продвинулась вперед. Мы можем больше, чем думают наши пациенты. Даже некоторые коллеги не всегда знают, на что мы способны. В тех случаях, где раньше были все показания для хирургического лечения, сейчас мы можем помочь эндоскопически.
— Недавно мы работали с пациенткой, у которой был очень сложный холедохолитиаз. В желчном протоке был обнаружен огромный камень, который сформировался после удаления желчного пузыря. Размер камня — около двух сантиметров, его невозможно было зацепить эндоскопической корзиной. В разных клиниках девушке не раз пытались помочь, проникнув в желчный проток через двенадцатиперстную кишку. Но не смогли, потому что случай был действительно непростой.
Мы решили провести довольно сложную процедуру: рассекли фатеров сосочек иглой, проникли туда холангиоскопом [дочерний эндоскоп, который вводится в основной. — Прим.], нашли камень. Затем лазером разрушили его на мелкие части, которые смогли достать обычными корзинами.
В целом, сегодня это довольно развитая ветвь эндоскопии, которая открывает массу возможностей. По сути, мы отбираем работу у хирургов, что идет на пользу пациентам: при хирургических операциях процент осложнений на порядок выше.
— Что обычно приводит человека на эндоскопические обследования?
— Я бы разделил эндоскопию с точки зрения профилактики и лечения на две большие группы: на ту, где для эндоскопии нет показаний, и ту, где они есть.
«Показана без показаний» — так по-другому можно назвать скрининг. У нас в клинике развит скрининг толстой кишки. Мы проводим ее исследование без показаний или наличия симптомов пациентам от 50 лет. Хотя, я думаю, этот нижний порог будет сдвигаться до 45 лет.
Если показания к гастро- или колоноскопии есть, то на эти процедуры, как правило, пациентов отправляют терапевты, гастроэнтерологи или хирурги. Сам пациент не должен назначать себе эндоскопию.
Какие симптомы обычно приводят людей к врачу? По пищеводу — это нарушение глотания, по желудку — боли вверху живота. По толстой кишке — запоры, поносы, кровь в кале. Падение гемоглобина может быть симптомом как заболевания желудка, так и толстой кишки. В этом случае тоже показано эндоскопическое исследование. Пересказывать можно долго.
Поэтому главное правило такое: если у человека заболел живот и он не может объяснить себе причину боли, обязательно нужно обратиться к врачу.
Боли в животе, нарушение пищеварения, потеря аппетита или усиленный аппетит — все это может быть показанием для исследования. Но дифференцировать боль — это забота врача. Пациент не может поставить себе диагноз. Он будет только читать статьи в интернете и находить один диагноз страшнее другого.
Гастроскопия: когда назначают, сколько длится процедура, как у ней подготовиться и зачем делать биопсию
— Поговорим о гастроскопии. Сделать эту процедуру, которую по-обывательски называют «глотнуть зонд», бывает не всегда просто. С какими сложностями вы сталкиваетесь и как их решаете?
— Есть пациенты, у которых сильно выражен рвотный рефлекс или они психологически не готовы к этому исследованию. Некоторые бывают настолько напряжены, что они в принципе не могут пройти исследование без наркоза. В таких случаях выручает внутривенная анестезия. Пациент спит, врач делает процедуру. Все проходит спокойно.
— А кто решает, делать ли анестезию?
— Пациент вместе с врачом. Бывает, на первичном приеме человек не знает, что у него может быть подобная реакция. И, когда он приходит на исследование, напряженное состояние может стать сюрпризом для всех. Чтобы не навредить пациенту, мы останавливаем процедуру и даем рекомендацию на поднаркозную эндоскопию. Перед ней пациент должен обследоваться и подготовиться. В нашей клинике проблем с этим нет.
— Сколько времени длится процедура под анестезией?
— Столько же, сколько и без нее. Осмотр желудка, например, длится около 7 минут.
Некоторые пациенты просят: «Сделайте мне по-быстрому». Но это неправильный подход. Ее надо делать столько, сколько нужно, чтобы осмотреть все зоны желудка, сделать сканирование в узком спектре освещения, оценить состояние слизистой, выявить подслизистые образования, сужения или сдавления желудка и так далее. При быстром осмотре грубую патологию выявить можно, но для всего, что менее заметно, нужен более детальный осмотр.
— Какие правила перед процедурой гастроскопии должен соблюдать пациент?
— В первую очередь, он должен быть натощак. Из желудка пища уходит в среднем через шесть часов — от 4-х до 8-ми. Есть у пациентов есть сужения или язвенные рубцы, тогда этот период растягивается до 12 часов.
Обычно мы рекомендуем не есть после 18 часов накануне вечером, пить можно. Утром — ни пить, ни есть. Желудок должен быть пустым.
— Чем опасен завтрак или легкий перекус перед процедурой?
— Во-первых, остатки пищи мешают исследованию. Во-вторых, они действительно небезопасны для пациента. Если происходит рвота, человек может случайно вдохнуть пищу, из-за чего развивается пневмония..
Врачи с опытом могут отличить только что съеденную пищу от той, которая находилась в желудке много часов, как бы противно это ни звучало для обывателя. Мы видим, что некоторые люди забывают о правиле и надеются «как-нибудь проскочить». Но это действительно опасно, особенно, если они вводят в заблуждение анестезиолога. Если под наркозом у пациента происходит незамеченная рвота, это чревато даже смертью.
Поэтому у нас есть правило: если мы заходим с зондом в желудок и видим, что там есть пища, то сразу же достаем эндоскоп и прекращаем исследование, потому что это опасно не только для здоровья, но и для жизни пациента.
— Всегда ли при гастроскопии делают биопсию? От чего это зависит?
— При обычной эндоскопии, если мы не видим показаний для расширенной биопсии, материал берется из двух зон: из антрального отдела и тела желудка. Это необходимо для того, чтобы оценить наличие хеликобакторных инфекций и атрофии (истончение слизистой желудка), которая в будущем может привести к злокачественному процессу.
Всегда ли проводится биопсия? Мы настаиваем, чтобы это было всегда. Исключение — когда пациенты находятся на препаратах, которые снижают свертываемость крови. Иначе это может привести к кровотечению.
Бывает, мы не делаем биопсию при отказе пациента. У него есть такое право.
Колоноскопия: как перебороть страх, зачем делать анестезию, как готовиться к исследованию
— С 50 лет белорусы попадают под скрининговую программу колоректального рака и должны проходить колоноскопию. Верно?
— Да. С 2014-го по 2018-й год на базе нашего центра проводилась научно-исследовательская работа. Это была большая программа скрининга и вторичной профилактики колоректального рака в Беларуси, для которой мы взяли лучший мировой опыт. Ее итогом стало создание приказа, благодаря которому в стране внедряется скрининг рака толстой кишки.
Причем из всех локализаций рака этот скрининг можно назвать самым сложным — в части его организации и проведения.
— Хотя бы из-за психологического барьера. Одно дело — взять кровь из вены, другое — сделать колоноскопию, при которой зонд вводится через задний проход. Кроме этого, исследуется кал на скрытую кровь. Это значит, нужно самостоятельно взять образец. Для многих это труднопереступаемый психологический барьер.
Плюс к этому, для проведения колоноскопии кишку необходимо подготовить — отмыть ее от кала. Это тоже не всегда просто. Если кто-то готовился, поймет сразу. Если нет, то вот как это выглядит: нужно выпить 4 литра препарата и пережить спровоцированную диарею.
Уговорить людей на эти процедуры непросто. Когда мы работали над программой, каждый пятый человек отказывался от бесплатного участия в ней.
— Человек в 50 лет, который подпадает под скрининг колоректального рака, проходит колоноскопию. Если ничего не выявлено, когда нужно делать ее в следующий раз?
— Первичная колоноскопия делается в 50 лет. По ее результатам определяется, через сколько нужно провести процедуру в следующий раз.
Если кишка абсолютно чистая, врач ничего не обнаружил — следующую колоноскопию необходимо делать через 10 лет. Если находятся полипы, то период зависит от их количества и морфологического состояния. В среднем — от 3 до 5 лет.
Каждый год колоноскопию делают лишь тем, у кого есть генетическая предрасположенность к раку толстой кишки. Этих пациентов всего 10 процентов.
Молниеносного течения рака не бывает. Доказано наукой: если в кишке ничего не найдено, если ее слизистая чистая, без аденом, то за 10 лет человек от рака не умрет. И даже если через 10 лет что-то появится, то он будет курабельным, поддающимся лечению. Этот стандарт придумали не мы — его практикуют в США и Европе.
— Ваш коллега, онкохирург Юрий Слободин говорит о том, что сейчас темпы развития колоректального рака такие, что он может выйти на первое место. Вы тоже наблюдаете эту тенденцию?
— Конечно. У каждого третьего пациента мы выявляем аденому (полип). Это сильный показатель для оценки работы эндоскописта в частности и эндоскопического отделения в целом. Если он на уровне ниже 20 процентов, значит, эндоскопист работает некачественно.
Наш средний показатель по скрининговой программе, то есть среди пациентов, которым не нужно было делать колоноскопию по показаниям, — около 35 процентов. Что интересно, примерно такой же показатель и в группе пациентов 45-50 лет.
— Полипы — это предшественники колоректального рака?
— По-другому их называют аденомами. Считается, что это промежуточная стадия между здоровой слизистой и раком. У аденомы есть две степени дисплазий: низкая и высокая. Следующий шаг — это рак.
— Если пациенту нет 50 лет, по каким показаниям ему могут назначить колоноскопию?
— Когда у человека есть необъяснимые запоры, поносы, выделение крови с калом, снижение гемоглобина или находят объемные новообразования в брюшной полости, метастазы без первичного очага.
— Всегда ли колоноскопия проходит под анестезией?
— Есть группа пациентов, которым можно сделать колоноскопию действительно безболезненно. Но, к сожалению, далеко не всем.
Я уже 22 года работаю врачом-эндоскопистом и не раз вступал в дискуссию с более молодыми коллегами, которые говорят, что «да, можно всем без наркоза». На что я отвечаю так: «К вам просто не пришел пациент, которому вы не смогли ее сделать». Я провел более 11 тысяч колоноскопий и, наверное, имею права сказать это.
Большинству пациентов нужно делать колоноскопию под анестезией или под седацией. Пациент должен быть спокоен на процедуре. Тогда, соответственно, будет спокоен и доктор. Всё вместе это означает, что уровень диагностики получится выше. Когда врач устает от нервозности пациента, у него замыливается глаз. Это повышает вероятность не заметить мелкую патологию. Иногда помогают медсестры. Наши уже настолько опытные, что порой они видят полипы раньше врача. Я счастлив, что работаю с такими коллегами. И это совершенно не унижает мое достоинство как врача.
— То есть анестезию применяют в тех случаях, когда невозможно провести процедуру без психологического напряжения?
— Скажем так: у нас около 90 процентов процедур проходят под внутривенной анестезией. Это самый высокий показатель. Мы первыми наладили такой поток. У нас есть палата пробуждения и все условия, чтобы пациент был защищен, а мы могли делать процедуру безболезненно.
При первой колоноскопии я не могу спрогнозировать, как поведет себя пациент. И не смогу дать гарантию, что «вот этого пациента я сделаю без боли, а этого — с болью». С анестезией я точно знаю, что пациент будет спокоен.
А в целом, пациентов, которые пишут в интернете, что колоноскопия — это ужасно больно, процентов 5-10. Человек, которому сделали процедуру и ему было не больно, вряд ли начнет писать отзывы и станет распространяться, что ему делали колоноскопию.
— Сколько длится эта процедура?
— Все зависит от навыка и уровня квалификации специалиста. Как и везде, на одну и ту же работу разным людям нужно разное количество времени.
Я могу выполнить колоноскопию за период от 20 до 40 минут. Но это не значит, что все могут так. Можно сделать и за 15 минут, если кишка подготовлена и она анатомически не изменена. Японский стандарт — 5 минут туда, не менее 10 минут обратно. Больше можно, и это приветствуется. Как ни парадоксально звучит, но при наличии опыта и замечательной аппаратуры время на процедуру у нас увеличивается. Потому что реально мы видим более сложные вещи, которые незаметны на эндоскопах предыдущих поколений. Если мы находим мелкие полипы, которые не вызывают сомнений о наличии инвазивного рака, то сразу же их удаляем. То есть пациент не уходит на второй круг — с повторной подготовкой к колоноскопии, четырьмя литрами препарата и так далее.
Если сомнения насчет полипов есть, берем биопсию, чтобы исследовать образование на наличие раковых клеток.
— Правильно ли я понимаю, что полип рано или поздно преобразуется в рак?
— Не всегда. По данным разных источников, доброкачественное новообразование толстой кишки преобразуется в злокачественное в 8-15 процентах случаев. Но если мы нашли аденому, то ее нужно убирать. Оставлять ее даже с 8-15-процентным риском мы не будем.
— Из-за чего доброкачественное новообразование становится злокачественным? Просто потому, что у него такой «жизненный цикл»? Или на это могут повлиять какие-то факторы?
— Факторов масса. Первое — питание. Сегодня мы не можем представить нашу жизнь без «химии». Все, что мы съели, в конечном итоге превращается в кал. Естественно, все съеденные вещества будут отдаваться по ходу движения в желудочно-кишечном тракте. Дольше всего они задерживаются в толстой кишке. Соответственно, там они больше всего проявляют свою агрессию.
Если мы станем питаться продуктами, в которых меньше вредных химических веществ, вероятность получить какие-либо новообразования будет меньше. Если же постоянно закидывать в свой кишечник копчености, жиры и тому подобное, то ситуация окажется обратной.
Кстати, у курильщиков очень высокий риск рака толстой кишки. Как это объяснить, пока сам не знаю. Но при исследованиях в группах курильщиков заболеваемость раком толстой кишки выше.
Вообще, рак толстой кишки шагает по планете семимильными шагами. В 2014-м году мы готовили статью, в которой были данные, что ежегодно от рака толстой кишки в мире умирает 600 тысяч человек. Через пять лет это число преодолело отметку в 800 тысяч. И это при наличии скрининговых программ во многих странах мира. Заболеваемость и смертность растет. Хотя есть страны, среди них США, в которых снижается и смертность от рака толстой кишки, и заболеваемость.
— У вас в отделении есть возможность вести запись самого исследования. Для чего?
— Во-первых, чтобы при необходимости пересмотреть запись с хирургом и спланировать медицинскую тактику.
Также мы можем записать исследование и показать его, на случай, если возникнут вопросы, что мы что-то не увидели.
Бывает, пациенты едут еще куда-то консультироваться. Например, в Израиль. Они берут записи и показывают их другим врачам.
— Что можно причислить к осложнениям при эндоскопических исследованиях и операциях?
— У эндоскопии есть два грозных осложнения: это кровотечения и перфорации.
У меня были перфорации даже на самых маленьких полипах, когда я не ожидал, что это произойдет. Мы анализировали ситуации, находили причины. В медицине нужно относится с уважением к любой патологии, потому что когда врач начинает думать, что он стал кем-то больше, чем просто врач и человек, то происходит нечто грозное.
Всегда нужно помнить, что мы простые люди, которые могут ошибиться на ровном месте. В любой момент нужно быть к этому готовым. Наиболее ценная клиника и наиболее ценный врач тот, который умеет не просто оперировать, а выходить из сложных ситуаций. Специально мы их не провоцируем, но, если что-то случилось, это становится ценнейшим опытом. Как в авиации, все инструкции написаны кровью. У нас примерно так же.
— Эндоскопия — это больше, чем думают даже ваши коллеги, сказали вы вначале. Она дает больше возможностей и меньше осложнений.
— И переносится легче, и пациенты восстанавливаются быстрее, чем при хирургическом вмешательстве.
Ведь, например, при холецистите дольше заживает не место удаленного желчного пузыря, а разрезанный живот. Лапороскопические и миниинвазивные операции позволяют этого избежать.
— Как принимается решение: человека оперирует хирург либо с ним будет работать врач-эндоскопист?
— Хирургам мы всегда успеем отдать. Поэтому по максимум работаем с пациентом, делаем все возможное с арсеналом инструментов, которые у нас есть.
Если же видим, что у нас больше нет возможности продолжать эндоскопическое лечение, то отдаем пациента хирургам.
— Какие операции делают врачи-эндоскописты?
— В первую очередь, подслизистые десекции. Если нет инвазии — проникновения в мышечную пластинку слизистой, то можно удалить и злокачественную опухоль. В основном идет борьба с опухолями, в которых есть дисплазия высокой степени, то есть когда остается один шаг до злокачественной опухоли, но она еще мягкая и ее можно отслоить. Но работать нужно ювелирно. Впрочем, как и в любом своем деле.