Что такое атрофический кольпит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лантухова Э. С., гинеколога со стажем в 16 лет.
Определение болезни. Причины заболевания
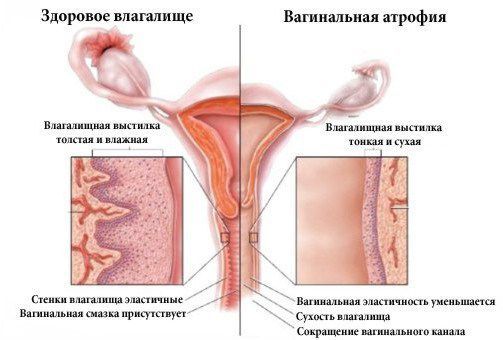
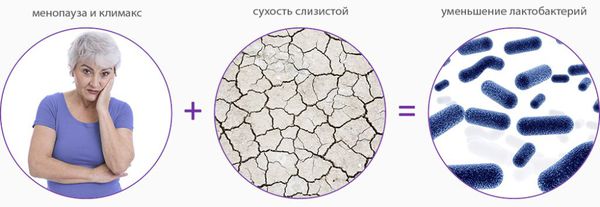
Атрофический кольпит (вагинальная атрофия, генитоуринарный синдром) — это состояние влагалища, которое характеризуется атрофическими изменениями (истончением слизистой, сухостью, нарушением защитных функций тканей), и связано с дефицитом воздействия эстрогенов и других гормонов на слизистые. Чаще всего возникает в менопаузе.
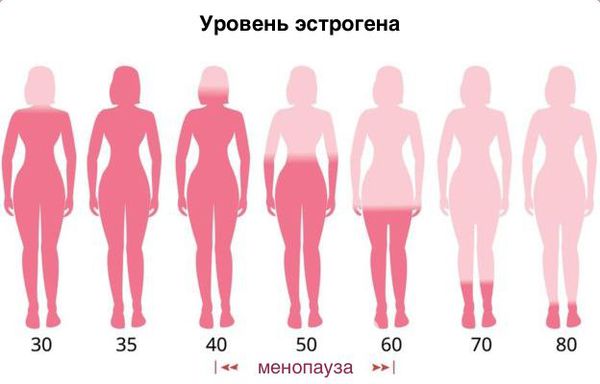
Основная причина развития генитоуринарного синдрома — возрастное снижение эстрогенов в пре- и постменопаузе. Схожие симптомы могут испытывать женщины репродуктивного возраста по следующим причинам:
Симптомы атрофического кольпита
Самый ранний симптом недостаточности эстрогенов — снижение увлажнённости влагалища, замечаемое при половом акте. Другие частые симптомы атрофического кольпита (вагинальной атрофии):
Симптомами атрофического цистоуретрита (эстрогендефицитных атрофических изменений в уретре и мочевом пузыре) являются:
Симптомы атрофического цистоуретрита могут быть изолированными или сочетаться с недержанием мочи при напряжении.
Патогенез атрофического кольпита
В основе развития атрофических изменений при данном заболевании лежит изменение гормонального фона.
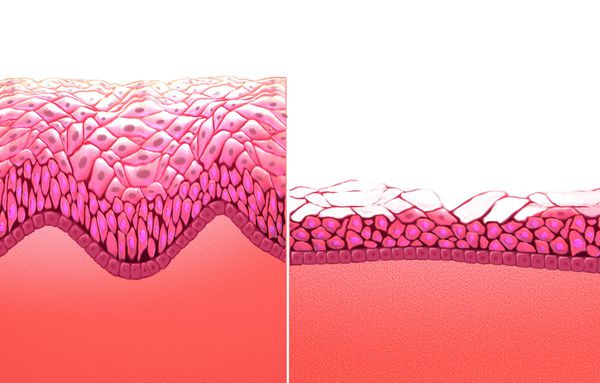
Дефицит эстрогенов блокирует деление эпителиальных клеток стенки влагалища, в результате чего угнетается клеточная пролиферация (увеличение числа клеток и рост ткани) и образование гликогена — питательной среды для лактобактерий. Это приводит к почти полному исчезновению этих бактерий и нарушениям влагалищного микробиома, так как именно кисломолочные бактерии поддерживают оптимальный уровень pH и подавляют рост патогенной и условно-патогенной флоры. В дальнейшем изменение баланса микроорганизмов ведёт к развитию воспалительных процессов.
Поскольку рецепторы к эстрогенам содержатся в эндотелии сосудов (сосудистой стенке) и нервных клетках, при заболевании снижается кровообращение, развивается ишемия тканей, появляются симптомы жжения, зуда и боли.
В связи с единым эмбриональным происхождением мочеполовой системы данные изменения затрагивают не только влагалище, но и уретру, мочевой пузырь, мышцы и связки тазового дна.
Классификация и стадии развития атрофического кольпита
Различают три степени тяжести урогенитальных расстройств:
Осложнения атрофического кольпита
При отсутствии лечения генитоуринального синдрома возможно развитие выраженных изменений. К осложнениям заболевания относятся:
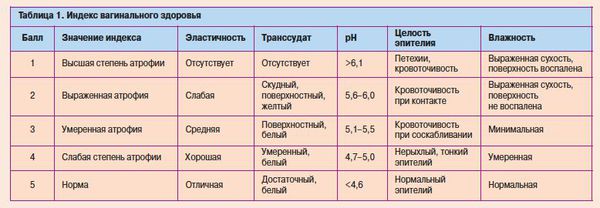
Диагностика атрофического кольпита
К объективной диагностике атрофического вагинита относятся:
При урологических симптомах проводят общий анализ мочи, посевы мочи, УЗИ почек и мочевого пузыря, КУДИ (комплексное уродинамическое исследование), консультацию уролога. Для исключения кожных заболеваний при необходимости требуется консультация дерматолога.
Лечение атрофического кольпита
При наличии воспаления на фоне атрофии первым этапом проводится санация (устранение возбудителя инфекции), а затем — мероприятия по восстановлению микрофлоры и слизистой.
Лечение симптомов атрофии должно быть дифференцированным и индивидуальным.
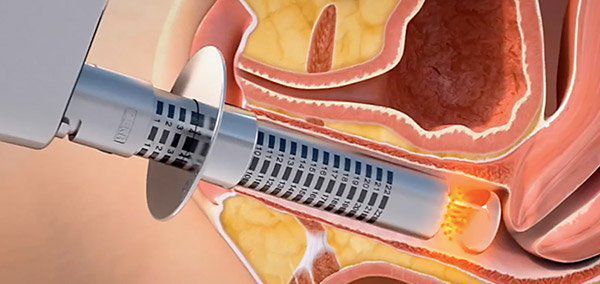
Урогенитальные расстройства являются независимым показанием к назначению гормональной терапии. Лучше всего атрофические изменения нивелируют эстрогены для местного применения (эстриол). Препараты эстриола для местного применения имеют минимальную системную абсорбцию (концентрация в плазме не превышает 20 пг/мл), а положительный эффект наступает быстро — через 2-3 недели. При этом у гормональной терапии не выявлено негативного влияния на эндометрий при длительном наблюдении (от 6 до 24 месяцев).
К новым методам лечения умеренной и тяжёлой диспареунии относится одобренный FDA селективный модулятор эстрогеновых рецепторов — оспемифен для приема внутрь, но он имеет ряд противопоказаний и побочных действий.
С целью лечения недержания мочи могут быть использованы инъекции препаратов на основе гиалуроновой кислоты. Востребована и биоревитализация гиалуроной кислотой, в результате которой происходит увлажнение слизистой оболочки, повышение тонуса мышц, усиление либидо. Данные методики имеют временный эффект, так как с течением времени происходит расщепление гиалуроновой кислоты ферментом нашего организма.
Эффективно применение собственной плазмы крови человека, то есть тромбоцитарной аутологичной плазмы — биологического стимулятора процессов регенерации.
Особой популярностью в настоящее время в профилактике и лечении вагинальной атрофии, недержании мочи и опущения стенок влагалища пользуются лазерные технологии (интимный лазерный фототермолиз).
Методика безопасна, безболезненна, имеет короткий курс реабилитации, проводится амбулаторно. В результате происходит улучшение состояния кожи и тонуса мышц, слизистая оболочка восстанавливает эластичность и натуральную лубрикацию, увеличивается её толщина и мягкость за счёт процессов неоколлагенеза и новой васкуляризации.
Прогноз. Профилактика
При выраженных нарушениях (III-IV степени выпадения половых органов, когда опущение выходит за пределы половой щели, появлении изъязвлений, пролежней, свищей, сращений слизистой, а также при отсутствии желаемого результата от консервативной терапии) проводится хирургическое лечение, однако оно в некоторых случаях может быть не полностью эффективным, иметь рецидивы и осложнения. Для улучшения прогноза на этапах подготовки к оперативным вмешательствам и после операции проводится консервативная гормональная терапия.
Профилактика развития генитоуринарного синдрома основывается на систематических осмотрах и своевременном назначении гормональной заместительной терапии после наступления менопаузы.
Вагинит
Симптомы и признаки кольпита
В группе риска состоит прекрасная половина человечества в возрасте от 18 до 45 лет. Самая распространенная форма кольпита – молочница. В области влагалища начинается зуд и неприятные выделения. Вагинит сам по себе не проходит. Болезнь подлежит тщательному лечению.
Последствия кольпита не всегда самые плохие. В ряде случаев, симптоматика проходит и женщина успокаивается. Но это значит, что заболевание зашло глубоко внутрь. В какой-то период времени признаки вагинита вернутся. Своевременная проверка у специалиста позволит избежать последствий.
Причины кольпита
Интимная область требует постоянного ухода и тщательного осмотра.
Причинами чаще выступают условно-патогенные или инфекционные микроорганизмы: грибки, вирусы, бактерии.
Классификация кольпитов
Недуг начинает развиваться в самом влагалище. Сначала появляются водянистые выделения в сопровождении слабого запаха. Этот этап развития называют первичным кольпитом, который практически не беспокоит женщин. На втором этапе болезнь принимает острую форму. Представительницы прекрасного пола ощущают заметное ухудшение самочувствия. Начинается зуд, жжение, боли.
Бактериальный вагинит
В здоровом влагалище наблюдается баланс между нормальной и патогенной микрофлорой. Сдвиг в щелочную сторону способствует резкому снижению выработки молочной кислоты лактобактериями. Преобладание условно-патогенных микроорганизмов вызывает бактериальный вагинит.
Кандидоз (молочница)
Самая распространенная разновидность кольпита – кандидоз. Слизистая оболочка заражается дрожжеподобными грибками. Наблюдается у женщин репродуктивного возраста. Иногда встречается у девочек и даже у мужчин. Поражается крайняя плоть и головка полового члена. Представители сильного пола, как правило, являются переносчиками молочницы. Кандидоз сложно поддается лечению. Обладает устойчивостью к терапии.
Хронический вагинит
Если долгое время не лечить кольпит, он принимает хроническую форму. В большинстве своем это относится к молочнице. Грибок адаптируется во влагалище и перестает беспокоить женщину. Выделения становятся обычного цвета, запаха практически нет. При этом беспокоит зуд после интимной близости, пробежки, быстрой ходьбы. Впоследствии возникает склонность к рецидивам.
Специфический вагинит
Развитие кольпита происходит под влиянием бактерий трихомонадов: хламидиоз, гонорея, трихомониаз, сифилис. Микроорганизмы передаются половым путем. В редких случаях паразитов можно подхватить бытовым способом. Симптомы проявляются на третьи сутки. Начинаются гнойные выделения с неприятным запахом. Ощущаются боли внизу живота. Такие пациенты сразу идут в поликлинику на прием.
Аллергический вагинит
Данная форма кольпита развивается от соприкосновения интимных органов со средствами, имеющими аллерген в составе: мыло личной гигиены, презервативы, прокладки, тампоны, местные контрацептивы.
Атрофический вагинит
Дефицит эстрогена у женщин приводит к старению половых органов. Эпителий влагалища становится тонким. Наблюдается покраснение стенок и сухость слизистой. Ощущение боли, дискомфорта во время мочеиспускания и полового акта.
Вагинит при беременности
Для будущей мамы кольпит является особо опасным. Безобидные выделения могут инфицировать околоплодные воды, что приводит к серьезным последствиям. Беременная женщина не всегда справляется с вынашиванием малыша. Прогрессирование патологии пагубно скажется на развитии ребенка. В этом случае необходимо нейтрализовать вагинит. Помогут натуральные средства.
Диагностика кольпита
Обследование предусматривает поход к гинекологу. Доктор берет обычный мазок. Далее идет беседа на тему гигиены и близких отношений с партнером. Социальное благополучие в семье – один из способов быстро вылечить кольпит.
Полная диагностика происходит последовательно:
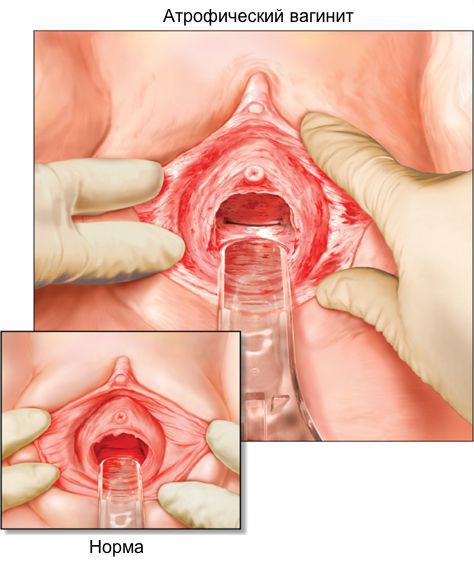
Визуальный осмотр показывает, насколько изменился цвет шейки матки. Воспалительный процесс характеризуется ярко-алым цветом, выделениями различной консистенции, наличием гноя во влагалище.
Бактериологический посев
Данный способ предусматривает посев микрофлоры влагалища в специальных условиях. Далее определяется чувствительность микроорганизмов к антибиотикам. Выявленный возбудитель подсаживается в разные сектора, которые содержат препараты разных групп. Подготовка анализа происходит 7 дней.
Там, где антибиотик погиб, ставят минус. Там, где все без изменений, ставят плюс. Результатом метода является выявление бактерий следующих групп: энтерококки, гонококки, трихомонада, цитробактер, семигнойная палочка, стрептококки, стафилококки, гарднерелла, кишечная палочка, протей, лептотрикс.
Кольпоскопия
Прибор состоит из линз с освещением. Перед процедурой пьют таблетку ибупрофена для обезболивания. Пациентка ложится на кресло. Прибор располагается на 15-20 см от шейки матки. С помощью линз внутренняя часть просматривается в 40-кратном увеличении. Выявляется наиболее патогенная зона, из которой берется мазок.
Прохождение данной методики ограничено по следующим параметрам: менструация, период после родов, после аборта, 1-2 месяца после прижигания эрозии шейки матки или хирургического вмешательства. Перед процедурой проконсультируйтесь с врачом.
ПЦР – полимеразная цепная реакция
Метод основан на выявлении кровяных антител в соотношении с микроорганизмами и инфекцией, порождающих вагинит. Для анализа берут венозную кровь натощак или мазок. Анализы готовы через 2-3 дня. С помощью ЦПР определяют антитела к возбудителям кольпита: хламидии, вирус герпес, паппиломавирус, цитомегаловирус, ВИЧ, гарднереллы, микоплазма, уреаплазма. ЦПР – универсальная методика, не имеющая противопоказаний.
Лечение кольпита
Вылечить вагинит самостоятельно не представляется возможным. Лечение болезни лучше предоставить профессионалам. Врач проведет диагностические исследования, на основании которых назначит терапию. Лечение должно быть комплексным, а воздействие направлено на основного возбудителя воспаления: назначаются антибактериальные, противовирусные, гормональные препараты, антибиотики, иммуномодуляторы. Вопрос о сочетании нескольких видов лекарств решается в процессе обследования.
Инновационные лекарственные средства позволяют избавиться от кольпита и благотворно влияют на интимную сферу. Не нарушая деятельности хороших микроорганизмов слизистой, ведут борьбу с патогенной флорой. Препараты не всасываются в кровь. Нет противопоказаний для будущих мам.
Распространенные лекарственные средства против грибка:
Вылечить кольпит возможно с одновременным применением местных препаратов. Назначают антисептические растворы и дезинфицирующие средства. Внутреннюю часть влагалища промывают растворами борной кислоты, перманганата калия, пищевой соды. Терапия длится до 2-х недель.
Лечение вагинита должно быть направлено на устранение сопутствующих болезней. В противном случае терапия будет не эффективной.
Что сопровождает кольпит?
Комплексная терапия предполагает избавление от заболеваний, которые сопровождают вагинит. По результатам анализов и проведенному осмотру, доктор направляет пациента к профильным специалистам. Если есть проблемы с лишним весом или повышен уровень сахара, то проверяется эндокринная система.
Назначаются препараты, поддерживающие баланс щитовидной железы и укрепляющие иммунитет: витамины, минералы, пробиотики, сорбенты, иммуностимуляторы и препараты, способствующие усвоению глюкозы в крови.
Если кольпит возникает по причине менопаузы, в первую очередь, лечат состояние климакса. Назначают гормональные лекарственные средства, витаминные и пищевые добавки. Рекомендуют заниматься спортом в прохладном помещении.
При неврозах используют нейролептики, успокоительные таблетки, снотворное. При аллергии – гипоаллергенные препараты. Нефролог и уролог назначат антибиотики и лекарства от почечной недостаточности. Дополнительное лечение возможно только под наблюдением врачей!
Возможные осложнения вагинита
Несвоевременное лечение грозит неблагоприятными последствиями для женского организма. Острое течение болезни переходит в хроническую вялотекущую форму. Такой кольпит сложно лечится. У женщин наблюдаются рецидивы. Качество жизни заметно снижается.
Появились симптомы – срочно обращайтесь к специалисту!
Народная медицина
На практике применяют народные средства, снимающие воспаление. Рекомендуется сначала проконсультироваться с лечащим врачом. Травы назначают преимущественно беременным женщинам. Ожидаемого терапевтического эффекта не будет, но уйдет зуд и воспаление.
Альтернативные средства смягчают влагалище, создавая состояние комфорта.
Показания и противопоказания
Показателем выздоровления для пациентки служит диагностика. Пройдем обследование и убедимся, что кольпит отступил.
Что показано во время лечения:
От чего стоит отказаться:
После пройденного курса необходимо применять препараты, позволяющие полностью восстановить микрофлору влагалища. В этих целях назначают дополнительные лекарственные средства: Ацилак, Бификол, Лактобактерин.
Специалисты рекомендуют пройти санаторно-курортное лечение. Терапия в санаториях предусматривает различные ванны и грязи для улучшения состояния женских органов.
Профилактика
Контролировать состояние микрофлоры – значит периодически посещать доктора. Кольпит может возвращаться в виде рецидивов.
Женщинам рекомендуется покупать белье из хлопка. Если есть шелковые и трусики-танго в гардеробе, используйте их, но только по мере необходимости. Натуральные ткани позволяют телу дышать, что немаловажно в профилактике недуга.
Врачи, занимающиеся лечением этой болезни
Лечением кольпита занимается врач-гинеколог. На приеме специалист производит ряд действий:
Вагинит нередко сопровождается заболеваниями мочеполовой системы. В консультировании больного принимают участие нефролог и уролог. Важно выявить очаг кольпита. И только после этого приступать к терапии.
Выявить причину помогут доктора АО «Медицина» (клиника академика Ройтберга). Вы можете выбрать специалиста из списка врачей.
Стоимость первичного приема, исследований, лечения
АО «Медицина» в Москве занимается лечением различных заболеваний. Гинекология – одно из приоритетных направлений. Процедуры проводятся как амбулаторно, так и в условиях стационара. В клинике работают гинекологи со большим стажем работы, зарекомендовавшие себя как лучшие специалисты.
Врач проведет консультацию, поставит диагноз, назначит лечение. Современные методы исследования дают положительный результат. В клинику АО «Медицина» можно обратиться в выходные и праздничные дни. Мы делаем все, чтобы пациент почувствовал себя комфортно. Запишитесь на прием к специалисту!
Консультация гинеколога
На первом приеме врач, используя современные технологии, быстро продиагностирует кольпит. Вы узнаете, к какой разновидности относится недуг. А по результатам комплексного обследования врач выявит сопутствующие болезни, провоцирующие вагинит. И найдет верное решение – лечение, подходящее именно вам!
Стоимость услуг
В таблице ниже приведена таблица, содержащая цены на первичный осмотр у специалиста, а также стоимость диагностических процедур, которые могут понадобиться для определения метода лечения. Поскольку к лечению каждого пациента необходимо подходить индивидуально, то и общая стоимость лечения будет варьироваться в зависимости от того, какова цена на каждую процедуру, требующуюся именно Вам.
Преимущества лечения в клинике АО «Медицина»
АО «Медицина» имеет ряд наград в области качества представляемых услуг. Клиника «Медицина» – призер конкурса EFQM Awards 2012 и первая в России «пятизвездочная» клиника. Актуальными направлениями деятельности нашей клиники являются педиатрия, стоматология, гинекология, проктология, кардиология, восстановительная медицина и др.
В клинике проводят новые формы лечения: патология позвоночника, сна, памяти. Работают центры кардиохирургии, эндопротезирования, нейрореабилитации, офтальмохирургии, онкологии.
В клинике трудятся более 300 врачей различных специальностей: гинекологи, урологи, нефрологи, аллергологи, эндокринологи и многие другие. Клиника АО «Медицина» является базой кафедры терапии и семейной медицины РНИМУ им. Н.И. Пирогова. Консультации проводят опытные специалисты и доктора наук.
Кольпит: симптомы, лечение трихомонадного, атрофического кольпита
Кольпит или вагинит — это воспалительное гинекологическое заболевание, локализующееся во влагалище. Патология занимает первое место по распространенности в гинекологической практике. Оно встречается у женщин всех возрастов, а также у девушек, не живущих половой жизнью и девочек.
Разновидности воспалений и симптоматика
Кольпит имеет различную природу происхождения. В зависимости от этого различаются их проявления, диагностика и выбор терапевтической схемы.
К ним относятся инфицирование гонококками, сифилисом, хламидиями, микоплазмой, палочкой Коха.
Неспецифическим считается кольпит, который развивается из-за снижения иммунитета или приема определенных препаратов, убивающих полезную микрофлору (например, антибиотики). В таком случае небольшое количество бактерий, существующих в половых путях здорового человека, значительно увеличиваются в численности и приводят к воспалению.
Патологический процесс вызывается стафилококком, кишечной, синегнойной палочкой, гарднереллой, стрептококком. И дрожжевым, вызываемым грибками кандида. Бактериальные кольпиты бывают первичными, когда патогенная микрофлора развивается в половых путях. И вторичными, когда инфекция попадает во влагалище со стороны матки или придатков или с половых губ, уретры.
Атрофический кольпит развивается при наступлении климактерического периода когда количество женских половых гормонов неизбежно снижается. Количество полезных лактобактерий, защищающих слизистую внутренних половых органов, также уменьшается. Создаются благоприятные условия для развития патогенной микрофлоры во влагалище. При атрофическом кольпите слизистая влагалища становится бледно-желтой, на ней появляются геморрагические пятна. Подслизистые ткани сморщиваются, что приводит к сужению просвета влагалища (иногда он сужается настолько, что стенки сращиваются). Это приводит к активизации патогенной микрофлоры. Заболевание протекает вяло, практически бессимптомно. Иногда женщин беспокоит ощущение стянутости, сухости во влагалище. При интимной близости или при осмотре на гинекологическом кресле с помощью зеркала ощущается болезненность, нередко начинается скудное кровотечение.
Возникающие после проведения соответствующих процедур.
Характеризуются беловатым налетом на слизистой влагалища.
С образованием на слизистой сосочкоподобных уплотнений.
Сопровождается отечностью и покраснением слизистой.
Развивается на фоне сильных повреждений слизистой и тяжело протекающих инфекций. Характеризуется отмиранием (некрозом) тканей. Заканчиваются образованием рубцовой ткани, сужением влагалища.
Очень редкая форма кольпита. Вызывается микробами, выделяющими газ. В результате образуются желтые пузырьки, наполненные газом.
Вызывает воспаление венерическое заболевание. Развивается на 5–10 сутки после заражения от полового партнера. Женщину беспокоят сильные боли внизу живота, зловонные выделения с пеной, жжение, зуд. Вызывает заболевание жгутиковая бактерия. Она очень активна и может подниматься из влагалища в маточные трубы и матку, провоцируя серьезное воспаление.
Гонорейный кольпит сопровождается гнойными слизистыми выделениями, часто с кровью, болью, жжением. Симптоматика проявляется через 2–5 дней после заражения половым путем.
Помимо этого вагиниты бывают:
Острые кольпиты характеризуются яркими симптомами и продолжаются меньше месяца. Подострые длятся около 3 месяцев. Хронические – более полугода. Рецидивирующее проявляются периодическими обострениями. Латентные протекают без выраженной симптоматики.
Симптоматика и причины заболевания
Симптоматика воспалительного процесса о влагалище зависит от причины воспаления, от его формы и течения.
Вызывают воспаление следующие факторы:
В результате одной или нескольких причин во влагалище нарушается естественная микрофлора, возникает дисбактериоз. В нем поселяются болезнетворные бактерии (стрептококки, стафилококки, гарднереллы), которые и вызывают воспаление.
Для всех форм характерны беловатые выделения (бели). Они могут быть с гноем или с кровью. В острой стадии бели выделяются обильно. Их легко отличить от обычных вагинальных выделений по неприятному запаху, необычному окрасу с примесями и консистенцией. Симптоматика дополняется жжение и зудом, особенно во время мочеиспускания, болями при половом контакте. Часто присоединяется цистит, боли низу живота, спине.
Острая форма не сопровождается повышением температуры. Это характерно для гонорейного и трихомонадного кольпита.
При переходе кольпита в хроническую стадию симптоматика становится более сглаженной. Зуд и жжение беспокоят реже. Но появляются очаговые или множественные расширения сосудов, стенки влагалища уплотняются и становятся шероховатыми.
Установить диагноз «кольпит» может врач-гинеколог после сбора анамнеза, осмотра на гинекологическом кресле и по результатам клинических исследований. При осмотре с помощью зеркал виден отек слизистой оболочки влагалища. При возрастном кольпите слизистая бледно-розовая, истонченная с многочисленными точечными кровоизлияниями. В зависимости от причины, вызвавшей воспаление, на слизистой может быть гнойный налет, кровоточивость.
Для лабораторных анализов врач берет мазки со стенок влагалища, поверхности шейки матки, из уретры. Делают бактериологический посев и мазки на флору, сдают кровь на гормоны, проводят УЗИ матки, придатков, яичников, мочевого пузыря, показывающих воспаление в этих органах.
При кольпите в мазке количество лейкоцитов в норме или чуть больше, но не критично. А вот при трихомонадном кольпите их количество превышено значительно. При бактериальном выявляют клетки ороговевшего эпителия покрытые коккобациллами.
Для диагностики используют ПЦР-тест. Это информативный и очень быстрый метод определения возбудителя воспаления.
Используется и кольпоскопия – детальный осмотр шейки матки с помощью микроскопа. Позволяет выявить малейшие признаки воспаления.
Лечение кольпита зависит от причины, которая его вызвала. Используются антибактериальные препараты, физиотерапия, аппликации на основе мазей, спринцевание с кислой средой. Устраняют по возможности и заболевания, которые способствовали развитию воспаления. Обязательно на время лечения прекратить интимную жизнь. Обычно требуется пара недель, но в сложных случаях срок продлевают.
Медикаментозная терапия назначается в каждом случае индивидуально, в зависимости от результатов лабораторных анализов. При гонококковом кольпите прописывают антибиотики из цефалоспоринового ряда. Для лечения трихомонадного кольпита выбирают нитроимидазолы. Осложненный кольпит требует лечение антибиотиками широкого спектра действия.
Местное лечение заключается в спринцеваниях слабокислыми растворами, использование антимикробных мазей и суппозиториев. Одновременно назначают комплексы витаминов и минералов, иммуномодуляторы, фитотерапия.
Используется при кольпите физиотерапия:
При атрофическом кольпите лечение специфическое. Развитие воспалительного процесса связано со снижение функции яичников, поэтому требуется гормональная терапия. Подбирают ее индивидуально в каждом конкретном случае.
Восстановить микрофлору влагалища после лечения антигрибковыми или антибактериальными препаратами помогают эубиотики (молочнокислые бактерии, быстро населяющие слизистую, восстанавливая кислотность микрофлоры и препятствуя развитию патогенных микроорганизмов).
Лечить кольпит нужно обязательно. В противном случае возникают осложнения. Воспалительный процесс затрагивает канал шейки матки, придатки, развивается цервицит, эрозия шейки матки, эндометрит, спайки и даже бесплодие (если случай запущенный). При своевременном и правильном лечении кольпит полностью исчезает. Хроническая форма требует повторного курса лечения с другими препаратами и обязательной профилактикой.