Кольцевидная гистология гранулема что это такое
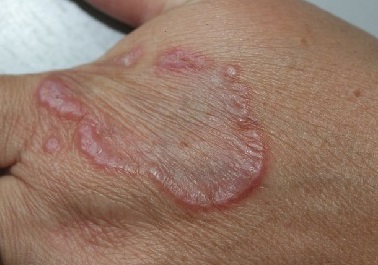
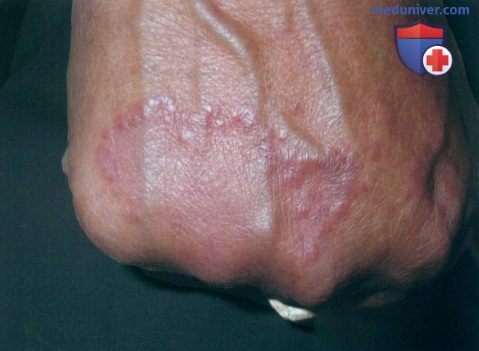
а) Пример из истории болезни. 39-летняя женщина обратилась к врачу по поводу выступающих кольцевидных очагов на тыльной поверхности правой кисти. Ранее, не установив точного диагноза, терапевт назначил ей местные стероиды и противогрибковые средства, которые оказались неэффективны. При последующем обращении к дерматологу на основании типичной клинической картины была диагностирована кольцевидная гранулема и рекомендовано внутриочаговое введение стероидов. В течение последующих недель пациентка отметила улучшение, однако через месяц на другой руке стали появляться новые высыпания.
Были выполнены дополнительные инъекции, и хотя месяц спустя очаги регрессировали, на правой руке вновь возникли высыпания.
Во время следующего посещения новые очаги наблюдались также на стопе у пациентки. Был установлен диагноз диссеминированной кольцевидной гранулемы и начато системное лечение.
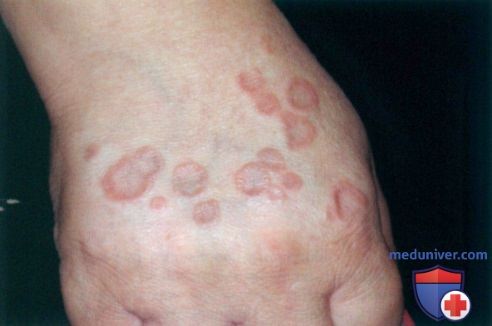
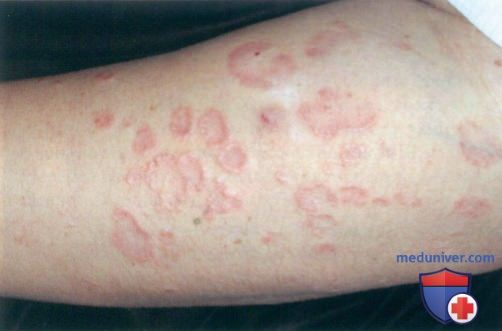
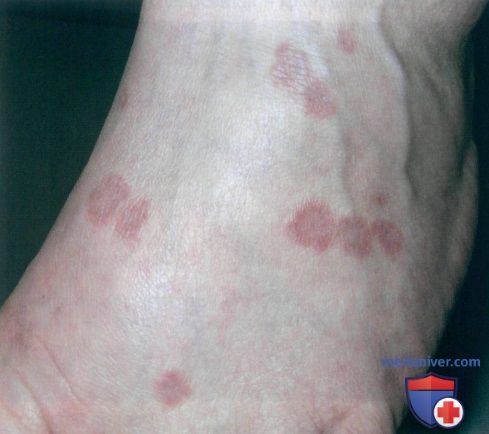
б) Распространенность (эпидемиология):
• Кольцевидная гранулема у женщин возникает в два раза чаще, чем у мужчин.
• Выделяются четыре разновидности (типа) кольцевидной гранулемы: локализованная, диссеминированная или генерализованная, перфорирующая и подкожная.
• Из этих разновидностей чаще всего встречается локализованный тип.
в) Этиология (причины), патогенез (патология):
• Приобретенное воспалительное кожное заболевание неизвестного происхождения.
• Заболевание может разрешаться самостоятельно, по может персистировать в течение многих лет.
• Сообщается о случаях кольцевидной гранулемы, возникшей вследствие травмы, злокачественной опухоли и вирусных инфекций (в том числе, вызванных вирусом иммунодефицита человека).
• Одним из предполагаемых патогенетических механизмов кольцевидной гранулемы является реакция гиперчувствителыюсти замедленного типа в результате Th-1 лимфоцитарной дифференциации макрофагов. Эти макрофаги становятся эффекторными клетками, которые экспрессируют фактор некроза опухоли альфа (TNF-a) матричные металлопротеиназы. Активированные макрофаги являются ответственными за деградацию матрикса дермального коллагена.
• Недавно была установлена связь между высокой экспрессией онкогена gil-l и гранулематозными очагами на коже, включая кольцевидную гранулему.
д) Типичная локализация на теле. Все типы кольцевидной гранулемы отличаются друг от друга характерным распределением очагов. В частности, диссеминированная форма кольцевидной гранулемы отличается от локализованной только тем, что высыпания могут поражать туловище и шею и в большей степени выражены на открытых действию солнечного света участках.
• Диссеминированный или генерализованный тип чаще отмечается у взрослых, причем заболевание начинается на конечностях и может распространяться на туловище и шею.
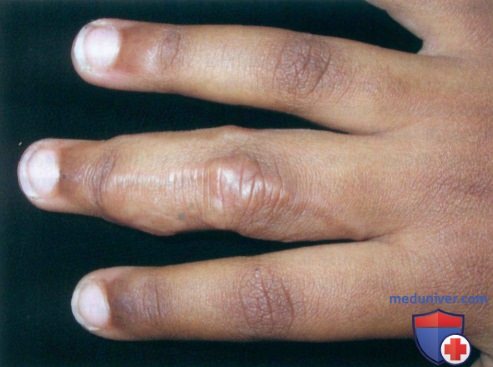
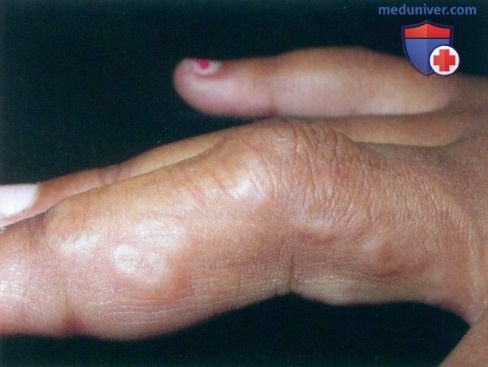
• Перфорирующий тип встречается у детей и молодых взрослых, у которых регистрируются от одной до сотни кольцевидных папул размерами 1-4 мм, иногда сливающихся между собой с образованием типичной кольцевидной бляшки. Хотя эта форма может появляться на любом участке поверхности тела, чаще всего поражаются конечности, особенно кисти и пальцы. Нередко из папулы выделяется густая, кремообразная или прозрачная вязкая жидкость.
• Для подкожного типа характерен быстрый рост очагов, безболезненность, подкожные или дермальные узлы на конечностях, волосистой части кожи головы и в области лба. Подкожной кольцевидной гранулемой чаще всего страдают дети в возрасте около четырех лет. Глубокое расположение очагов проявляется их выбуханием и отсутствием выраженных поверхностных признаков.
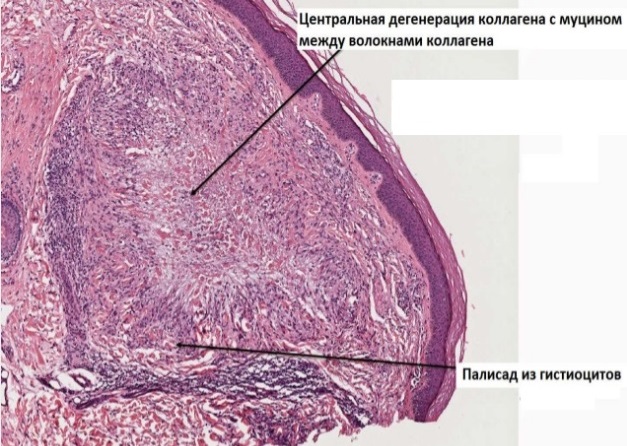
е) Анализы при заболевании. Нередко диагноз кольцевидной гранулемы устанавливается только по клинической картине, и необходимость в биопсии отсутствует. Исключением могут стать случаи подкожной кольцевидной гранулемы необычного внешнего вида. При гистологическом исследовании выявляется ограниченная дегенерация коллагена в дерме, окруженная гранулематозным воспалением. Признаки повреждения эпидермиса отсутствуют.
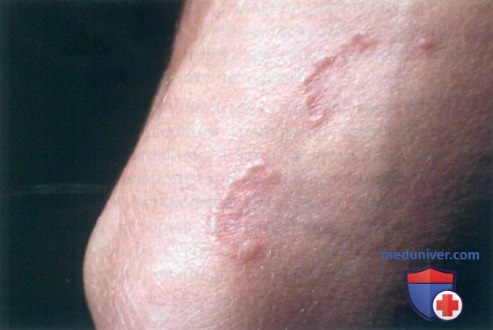
ж) Дифференциальная диагностика кольцевидной гранулемы:
• Очаги дерматофитии гладкой кожи имеют возвышенные шелушащиеся края и могут появляться на любых участках поверхности тела. При микроскопическом исследовании с КОН выявляются гифы с множественными разветвлениями.
• Центробежная кольцевидная эритема обычно развивается на бедрах и голенях. Диаметр очагов может увеличиваться от 2 до 5 мм в день, в пределах расширяющегося очага может наблюдаться шелушение2. Биопсия помогает дифференцировать это заболевание от кольцевидной гранулемы.
• Нумулярная экзема, как правило, развивается на конечностях, но всегда ассоциируется с шелушащимися бляшками и интенсивным зудом.
• Розовый лишай часто имеет кольцевидные высыпания с воротничковым шелушением. Очаги являются более плоскими и имеют шелушение, которое при кольцевидной гранулеме отсутствует.
Ревматоидные узлы могут имитировать проявления подкожной кольцевидной гранулемы. Эти узлы в большинстве случаев наблюдаются на локтях, пальцах и других суставах у пациентов с болью в суставах и другими клиническими признаками артрита.
Редактор: Искандер Милевски. Дата обновления публикации: 6.4.2021
Кольцевидная гранулема
Общие сведения
Кольцевидная гранулема представляет собой доброкачественное хроническое и рецидивирующее прогрессирующее кожное заболевание. Очаги поражения отличаются кольцевидной формой узелков на фоне деструкции коллагеновых волокон и гранулематозных воспалительных реакций. Они могут возникать вне зависимости от пола и возраста.
Гранулема считается попыткой организма ограничить либо изолировать инфекционный, воспалительный процесс, инородное тело, возможно посредством неспецифической иммунологической реакции.
Патогенез
Патологический процесс может длиться несколько месяцев, а то и несколько лет. Начинается он предположительно с лимфоцитарной иммунной реакции, приводящей к активации макрофагов и деградации соединительной ткани, опосредованной цитокинами, что приводит к формированию лентикулярной папулы, имеющей ясно выраженное несколько атрофичное западение в центральной части, которая разрастается с ремитирующей прогрессией, то ускоряясь, то замедляясь в росте.
Сама кольцевидная гранулема — это бляшка размером 5 кв.см и более, несколько возвышающаяся над поверхностью здорового кожного покрова и только в центре выравнивающаяся по тону с ним. Кожа легко собирается в складки, но вокруг запавшего участка есть плотное, восковидное блестящее бордовое или слегка розоватое кольцо либо полулуние, представляющее собой не очень широкий валик (до 2-3 мм). Он может состоять из отдельных сероватых папул с розоватыми венчиками, не спаянными с подлежащими слоями кожи.
Бляшка кольцевидной гранулемы
Кольца резко очерчены, внутренними краями спускаются в запавшие центральные участки. Благодаря пальпации в толще эпителия можно обнаружить похожее на опухоль новообразование, которое постепенно переходит в окружающие покровы. В своей структуре оно имеет эпителиоидные клетки и фибробласты, которые по периферии окружены преимущественно лимфоидными клетками, а также реже встречающимися — плазматическими и тучными клетками. Расположение круглоклеточного инфильтрата — по основному ходу сосудов, сопровождается формированием из аргентофильных волокон мощных сплетений. Разделение узлов происходит благодаря трабекулам и коллагеновым волокнам. Центральные части – это ярко выраженные очаги некроза и разрушения эластических волокон. Стенки сосудов постепенно утолщаются, наблюдается пролиферация эндотелия, которая может привести к закупорке отдельных сосудов.
Кольцевидные гранулемы могут располагаться в глубоких слоях собственно кожи и даже в подкожножировой клетчатке. Они ощущаются как своеобразного вида узелки, напоминающие плотноватые горошины или фасолины, не изменяющие строение кожи на поверхности.
Классификация
В зависимости от расположения и других особенностей гранулемы бывают:
Гистология палисадниковая форма кольцевидной гранулемы
Причины
В настоящий момент происхождение гранулемы кольцевидной или по-другому — анулярной считается невыясненным. Предполагают, что в основе гранулематозного процесса могут быть аллергические реакции или изменения реактивности тканей, вызванные стрессом, генетическими факторами или течением таких хронических заболеваний как:
Развитие заболевания может быть ассоциировано с болезнями соединительной ткани, сахарным диабетом и нарушениями углеводного обмена.
Патологии более подвержена рубцовая ткань, места укусов животных и насекомых, места татуировок.
Симптомы
Кольцевидные гранулемы обычно локализируются:
Течение заболевания не сопровождается субъективными болезненными ощущениями или дискомфортом.
Анализы и диагностика
Изначально необходимо изучение клинических проявлений заболевания и сбор данных анамнеза.
Подтвердить диагноз кольцевидной гранулемы помогают гистологические исследования биопсии кожи. Дифференциальный диагноз проводят с эритематозом, красным плоским лишаем и саркоидом Бека.
Лечение кольцевидной гранулемы
Лечение может проводиться с использованием рентгеновских лучей, фотоактивных веществ, мышьяка, мазей с высоким содержанием топических стероидов (например, Псоридерм). Помимо этого, больному может понадобиться:
Лечение кольцевидной гранулемы у детей носит наиболее щадящий характер. Любые медицинские препараты следует применять с осторожностью и только после консультации с семейным врачом. Может быть рекомендовано применение Интерферона или других иммуномодуляторов.
Содержание
Дерматология в России
Зарегистрируйтесь!
Если Вы врач, то после регистрации на сайте Вы получите доступ к специальной информации.
Если Вы уже зарегистрированы, введите имя и пароль (форма в верхнем правом углу или здесь).
Обновление: этиология, диагностика и лечение кольцевидной гранулемы
Обновление: этиология, диагностика и лечение кольцевидной гранулемы
1. Введение
Термин «кольцевидная гранулема » (КГ) был введен Рэдклифф-Крокер в 1902 году. Однако, прошло более века, а этиология по-прежнему остается неизвестной и отсутствуют методы лечения этого заболевания, опирающиеся на принципы доказательной медицины. Целью данного доказательного обзора является представление обновленной информации об этиологии, диагностике и лечении КГ с акцентом на литературу XXI века.
Поиски статей в биомедицинской литературе, написанных на английском языке были выполнены с помощью поисковой системы медицинского центра Университета Питтсбурга с условиями » кольцевидная гранулема (КГ); КГ этиологии; КГ диагноз; лечения КГ; распространеная КГ; подкожная КГ; перфорация КГ; КГ и сахарный диабет; КГ и злокачественные новообразования; КГ и заболевания щитовидной железы, и КГ-инфекция «. Полнотекстовые статьи и тезисы статей были получены, а имеющиеся списки литературы были исследованы с соответствующими дополнительными статьями, которые искали на основе информации из цитат.
2. Клинические проявления
Кожные проявления КГ полиморфны ввиду множества вариантов заболевания: локализованного, диссеминированного, подкожного и перфорирующего. Локализованная КГ чаще располагается на тыле рук и / или ног. Локализованные КГ встречаются чаще всего у пациентов в возрасте до 30 лет с преобладанием женщин 2:1 и не зависят от расовой принадлежности. Эта форма составляет около 75% случаев КГ. К диссеминированной КГ, встречающейся примерно у 8-15% пациентов с ГА, относят одновременное присутствие по меньшей мере десяти поражений на коже. Диссеминированная КГ чаще возникают у больных среднего возраста и старше. Недавнее ретроспективное исследование 54 корейских пациентов с диссеминированной КГ показало, что эта форма возникала преимущественно у пациентов моложе 10 лет или старше 40 лет с небольшим преобладанием мужчин. Подкожная КГ, также известная как псевдоревматоидные узелки Развивается примерно в 5% случаев. Обычно наблюдается на кистях или пальцах, но может быть просто травматическим вариантом локализованной кольцевидной гранулемы. Как минимум 50 % таких пациентов — дети или молодые взрослые. Папулы имеют пробку в центре, выделяют желатиноподобное содержимое, а затем образуют корки и очаги с пупковидным вдавлением в центре. Поздние могут завершаться атрофическими гипо- и гиперпигментированными рубцами. Типичная клиническая картина диссеминированной перфорирующей кольцевидной гранулемы представляет собой папулы, которые развиваются в более крупные бляшки.
3. Этиология и болезни общества
О сочетании КГ и злокачественных новообразований сообщалось много раз, в том числе о сочетании КГ с аденокарциномой легких, раком шейки матки, простаты, молочной железы, с грибовидным микозом, лимфомой Ходжкина, неходжкинской лимфомой и хроническим миеломоноцитарным лейкозом. В 2003 году Ли и др. описали 16 случаев злокачественных новообразований и КГ и пришли к выводу, что у пожилых пациентов скрининг на основной злокачественной опухоли необходим, хотя их обзор не обнаружил статистически значимую связь между злокачественными новообразованиями и КГ.
4. Диагностика
4.1 Дифференциальный диагноз
4.2 Диагностика и гистологические особенности
Гистология имеет важное значение для диагностики КГ и классически характеризуется кожной гранулемой с центральной дегенерацией коллагена, присутствием муцина, и лимфогистиоцитозным инфильтратом. Наличие муцина является ключевой отличительной гистологической особенностью КГ от других неинфекционных гранулем. Саркоидоз характеризуется неказеозными эпителиоидными гранулемами с тонким инфильтратом и отсутствием муцина. Липоидный некробиоз отличается от КГ диффузным вовлечением дермы с горизонтальными слоями гранулемы и дегенерацией коллагена, присутствием клеток плазмы, и отсутствием муцина. Некроз, как правило, более заметен при локализованной КГ, чем при диссеминированной.
4.3 Диагностические тесты
Учитывая информацию о возможных ассоциациях КГ с системными заболеваниями, при клиническом подозрении дерматолог может рассмотреть вопрос о дальнейшем дообследовании пациента на такие заболевания как сахарный диабет, новообразования, болезни щитовидной железы и дислипидемию. Кроме того, все пациенты, особенно пожилого и преклонного возраста, подлежат скринингу на злокачественные новообразования.
5. Лечение
Пациентов с локализованной КГ можно проинформировать, что эта форма КГ часто спонтанно излечивается и примерно 50% из этих случаев проходят в течение 2-х лет. Таким образом, лечение не всегда необходимо. Однако пациенты часто заинтересованы в лечении локализованной КГ, что вызвано симптоматикой или желанием устранить косметический недостаток. Нелокализованные формы КГ могут быть более сложными для лечения. Выбор лечения должен быть индивидуальным у каждого пациента на основе сопутствующих заболеваний, результатов клинических анализов, лекарственных взаимодействий, предшествующих процедур, степени удаленности проживания от клиники и репродуктивного статуса.
5.1 Лечение локализованной кольцевидной гранулемы
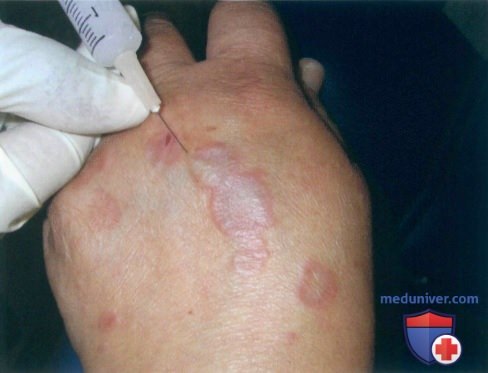
При локализованной КГ чаще назначаются топические кортикостероиды высокой потенции, интрафокальное введение кортикостероидов, хотя не было никаких исследований, определяющих эффективность или оптимальный режим дозирования для этих методов лечения. В целом, эти методы лечения хорошо переносятся, но пациенты должны быть проконсультированы на риск атрофии, пигментации и стрий. Триамцинолон является широко используемым для интрафокального введения кортикостероидом, часто в дозе 5 мг / мл или в меньших дозах, чтобы попытаться свести к минимуму риск побочных эффектов. Криохирургия является еще одним вариантом для локализованной КГ. Однако, существует лишь одно проспективное исследование криохирургии, в котором 25 из 31 пациентов имели разрешение поражений после терапии жидким азотом или закисью азота. Оптимальная продолжительность, количество циклов, и частота криохирургии не были определены. Криохирургия несет риск пигментных изменений, рубцов и локализованной боли во время лечения. Топический такролимус 1% мазь применяется два раза в день, как сообщается, с успехом при локализованных формах, но также сообщалось, что не удалось достигнуть успеха в терапии трех педиатрических больных. 3 пациента успешно пролечены внутриочаговыми инъекциями рекомбинантного интерферона-гамма, но оптимальная дозировка и частота не были определены.
5.2. Лечение диссеминированной кольцевидной гранулемы
Большинство публикаций, посвященных лечению диссеминированной КГ, отображают исследования в небольших группах. Единственное двойное слепое, плацебо-контролируемое исследование диссеминированной КГ не показывает разницу между йодидом калия и плацебо у восьми пациентов. Имеется сообщение о местном лечении диссеминированной КГ 1% мазью такролимус и 1% кремом пимекролимус, наносимыми на очаги два раза в день. Тем не менее, для достижения эффекта при диссеминированной КГ как правило необходимо проведение системной терапии. К наиболее частым системным методам лечения по итогам обзора работ, опубликованных с года 2000г. по настоящее время, можно отнести сложные эфиры фумаровой кислоты (СЭФК), изотретиноин, биологические агенты и фототерапию. С 2001 года использование СЭФК сообщалось в качестве успешного лечения в шести исследованиях в виде монотерапии и в сочетании с ПУВА. Однако, СЭФК не доступны в США.
Брейер и др. сообщили ретроспективное исследование 13 пациентов, получавших СЭФК в различных дозах с улучшением у восьми пациентов. У двух пациентов не было никаких улучшений, у трех пациентов пришлось прекратить лечение из-за побочных эффектов (желудочно-кишечного тракта и эозинофилии). В ретроспективном исследовании Вебером и соавт., у шесть из восьми пациентов наблюдалось улучшение при различных дозах СЭФК. Побочные эффекты включали желудочно-кишечные симптомы (тошнота, диарея, боль в животе), потребовавшие прекращения в двух пациентов, а также были отклонения в показателях крови у четырех пациентов, которые не требовали прекращения лечения. Наконец, ретроспективное исследование с восьмью пациентами Эберлейном-Konig и др. показало улучшение у семи пациентов, но с неблагоприятными эффектами у шести пациентов. Использование СЭФК обычно осложняется желудочно-кишечными побочными эффектами и требует регулярного мониторинга показателей крови во время терапии. Изотретиноин фигурировал несколько раз, как успешное лечение в дозах 0,5-1 мг / кг / день при диссеминированной КГ, но в двух случаях отмечалось отсутствие эффекта. 1% крем пимекролимуса был успешно использован в сочетании с изотретиноином у одного пациента.
Этретинат, другой системный ретиноид, также был эффективен в одном отчете, но он не доступен в США. Использование системных ретиноидов ограничивается неблагоприятным профилем эффекта и необходимостью частого контроля показателей крови, функции печени и уровня липидов. Пациенты должны быть проконсультированы о рисках возможного неблагоприятного воздействия и тератогенности. Два сообщения посвящены случаям внутривенного введения инфликсимаба при диссеминированной КГ, с улучшением на 4 неделе после начала лечения.
Адалимумаб также показал быстрый ответ в нескольких клинических случаях, часто в течение 2-6 недель в начальной подкожной дозе 80 мг, и далее по 40 мг каждые 2 недели. Этанерцепт показал смешанные результаты, и первоначальный отчет одного пациента улучшается с течением 12-недельного лечения. Однако, у четырех пациентов эффекта не было, улучшение было в двух пациентов и ухудшение болезни в двух других пациентов. Эфализумаб указывался в одном сообщении с улучшением КГ после 12 недель лечения.
Ретроспективное исследование 33 пациентов, получавших ПУВА (оральный псорален) показало улучшение у 66% пациентов. Однако, у большинства из этих пациентов рецидив наступил в течение 2 лет. Старые исследования ПУВА при диссеминированной КГ показали полное излечение у одного пациента после 53 процедур, у 4 пациентов в среднем через 26 процедур и еще у 4 пациентов, получавших высокие дозы ПУВА 5 раз в неделю в течение 3 недель. Сообщалось также об эффективном лечении ПУВА у 11-годовалого ребенка. Применение ПУВА ограничивается необходимостью частых посещений клиники и повышенным риском развития рака кожи. Применение NB-UVB у двух пациентов привело к умеренному улучшению. PDT метил аминолевулинат (MAL) был эффективен у 3 пациентов после в среднем 4,57 процедур, выполняемых через каждые 2 недели.
6. Заключение
КГ является распространенным заболеванием, с которыми сталкиваются дерматологи. КГ имеет неясную этиологию с отсутствием доказательной базы в лечении. Диагноз КГ лучше всего подкреплять данными гистологического исследования. У пациентов с диссеминированной КГ необходимо провести обследование, исключающее такие системные заболевания, как сахарный диабет, новообразования, болезни щитовидной железы, системные инфекции и дислипидемии. Большинство упоминаемых в публикациях методов лечения опираются на тематические доклады и небольшие ретроспективные исследования, и в будущем существует необходимость для рандомизированных контролируемых исследований для более точного определения наиболее эффективных методов лечения и разработки оптимальных схем лечения. Лечение диссеминированной КГ должно быть индивидуализированным для каждого пациента с учетом клинических анализов, сопутствующих заболеваний, лекарственных взаимодействий, соблюдения рекомендаций, профилей неблагоприятных эффектов и репродуктивного статуса.
Кольцевидная гранулема
Кольцевидная гранулема – это хроническое доброкачественное заболевание кожи, клинически проявляющееся кольцевидно расположенными папулами (узелками), а патоморфологически – гранулематозным воспалением.
Этиология и эпидемиология. Причина заболевания неизвестна, 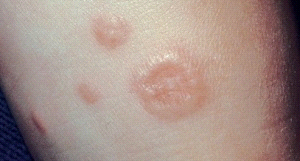
Клинические проявления. Мелкие плотные узелки, слегка возвышающиеся над уровнем кожи группируются в кольца или полукольца разной величины, чаще в виде множественных фигур. Центральная часть колец несколько западает. Элементы имеют цвет нормальной кожи, иногда с бледно-розовым, серовато-красным оттенком. Преимущественная локализация — тыльная поверхность кистей и стоп, часто около суставов. У детей нередко наблюдается атипичная локализация — на лице, туловище, ягодицах. Очаги поражения могут быть как единичными, так и множественными. В некоторых случаях кожный процесс может носить распространенный и генерализованный характер. Кольцевидная гранулема обычно не имеет чешуек (шелушения) на поверхности и субъективно не беспокоит.
Кольцевидная гранулема может проявляться в виде подкожных очагов (чаще встречается у детей), представляющих собой плотные узлы, безболезненные при пальпации. Типичная локализация — передняя поверхность голеней, пальцы кистей и волосистая часть головы. Кожа над узлами не изменена.
Диагностика. Диагноз кольцевидной гранулемы обычно устанавливается на основании данных клинической картины, но может быть подтвержден при биопсии кожи.
Лечение. Обычно используют сильнодействующие топические (местные) кортикостероиды, препараты такролимуса. Иногда лечение не требуется, может наблюдаться спонтанный регресс высыпаний. У больных с более распространенными или беспокоящими высыпаниями можно ускорить регресс путем наружного применения активных местнодействующих кортикостероидов под окклюзионную повязку на ночь. Есть сообщения об успешности использования ПУВА-терапии (терапия псораленом с облучением ультрафиолетом А), изотретиноина, дапсона и циклоспорина в лечении распространенного заболевания. В публикациях последних лет появились указания на эффективность ингибиторов ФНО-альфа (например, инфликсимаба, адалимумаба), импульсного и эксимерного лазеров и фракционного фототермолиза при лечении диссеминированных и резистентных высыпаний.
Поставить правильный диагноз, определить необходимый объем обследования, а также назначить адекватную терапию при кожных заболеваниях, Вам помогут специалисты СПб ГБУЗ КВД №4.