Компонент системы комплемента с3 что это
СЗ – ключевой компонент комплемента, участвующий в классическом и альтернативном пути активации системы комплемента. Он играет важную роль в реализации опсонизирующей функции крови, процессов хемотаксиса (движения микроорганизмов в ответ на химический раздражитель), фагоцитоза (захватывания клетками крови крупных частиц) и цитолиза (разрушения клеток).
Бета1-С-глобулин, фактор А в альтернативном пути активации системы комплемента.
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Система комплемента – это каскад из 20 белков – ферментов плазмы крови, обеспечивающих иммунную реакцию в ответ на взаимодействие антигена с антителом. Эта система отвечает за фагоцитоз, разрушение чужеродных бактерий и поддерживает различные воспалительные реакции. Активация каскада комплемента может осуществляться классическим путем, при котором стимулирующим фактором является взаимодействие антигена с антителом, или альтернативным путем, когда в роли этих факторов выступают полисахариды, эндотоксины или иммуноглобулины. Независимо от исходного стимулирующего фактора, конечным продуктом активации системы комплемента является сложный белок, способный разрушать мембраны клеток, содержащих чужеродные антигены. Девять главных компонентов комплемента обозначены как С1-С9. Для выявления нарушений в системе комплемента и оценки ее функциональной целостности обычно проводится определение двух компонентов – С3 и С4.
С3-компонент синтезируется в различных тканях и органах и составляет до 70 % от всех белков комплемента. Он участвует как в классическом (активируется комплексами антигена с IgG, IgM), так и в альтернативном пути активации (активируется комплексами антигена с IgA, IgE, Fab-фрагментами Ig, полисахаридными антигенами бактерий).
С3 – это ключевой компонент комплемента, участвующий в обеспечении неспецифической устойчивости (резистентности) организма к бактериальной инфекции. Под влиянием С3 повышается проницаемость сосудистой стенки и лейкоциты перемещаются к очагу воспаления, происходит их дегрануляция, в результате чего высвобождается большое количество биологически активных веществ. Фиксация С3-компонента комплемента на клеточной стенке бактерий (опсонизация) приводит к усилению фагоцитоза. Кроме того, С3-компонент играет важную роль в развитии аутоиммунных заболеваний: он входит в состав иммунных комплексов. Снижение уровня С3 может приводить к ослаблению опсонизирующей функции крови, фагоцитоза и цитолиза.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Снижение уровня СЗ может быть связано с нарушением его синтеза или усилением катаболизма, а также адсорбцией на иммунных комплексах при аутоиммунных и иммунокомплексных заболеваниях. В остром периоде инфекции уровень СЗ повышается, а в период выздоровления – нормализуется, поэтому он может рассматриваться как острофазовый белок. Снижение С3 наряду со снижением С4 свидетельствует об активации классического пути (что может наблюдаться, например, при вирусном гепатите, начале формирования иммунных комплексов). Снижение С3 при нормальном С4 свидетельствует о врождённом дефиците С3 или инактиватора С3b либо об активации альтернативного пути.
Причины повышения уровня C3:
Причины снижения уровня C3:
Компонент системы комплемента с3 что это
Общая информация об исследовании
Система комплемента – это каскад из 20 белков – ферментов плазмы крови, обеспечивающих иммунную реакцию в ответ на взаимодействие антигена с антителом. Эта система отвечает за фагоцитоз, разрушение чужеродных бактерий и поддерживает различные воспалительные реакции. Активация каскада комплемента может осуществляться классическим путем, при котором стимулирующим фактором является взаимодействие антигена с антителом, или альтернативным путем, когда в роли этих факторов выступают полисахариды, эндотоксины или иммуноглобулины. Независимо от исходного стимулирующего фактора, конечным продуктом активации системы комплемента является сложный белок, способный разрушать мембраны клеток, содержащих чужеродные антигены. Девять главных компонентов комплемента обозначены как С1-С9. Для выявления нарушений в системе комплемента и оценки ее функциональной целостности обычно проводится определение двух компонентов – С3 и С4.
С3-компонент синтезируется в различных тканях и органах и составляет до 70 % от всех белков комплемента. Он участвует как в классическом (активируется комплексами антигена с IgG, IgM), так и в альтернативном пути активации (активируется комплексами антигена с IgA, IgE, Fab-фрагментами Ig, полисахаридными антигенами бактерий).
С3 – это ключевой компонент комплемента, участвующий в обеспечении неспецифической устойчивости (резистентности) организма к бактериальной инфекции. Под влиянием С3 повышается проницаемость сосудистой стенки и лейкоциты перемещаются к очагу воспаления, происходит их дегрануляция, в результате чего высвобождается большое количество биологически активных веществ. Фиксация С3-компонента комплемента на клеточной стенке бактерий (опсонизация) приводит к усилению фагоцитоза. Кроме того, С3-компонент играет важную роль в развитии аутоиммунных заболеваний: он входит в состав иммунных комплексов. Снижение уровня С3 может приводить к ослаблению опсонизирующей функции крови, фагоцитоза и цитолиза.
Для чего используется исследование?
Когда назначается исследование?
С3 компонент комплемента
СЗ – ключевой компонент комплемента, участвующий в классическом и альтернативном пути активации системы комплемента. Он играет важную роль в реализации опсонизирующей функции крови, процессов хемотаксиса (движения микроорганизмов в ответ на химический раздражитель), фагоцитоза (захватывания клетками крови крупных частиц) и цитолиза (разрушения клеток).
?1С-глобулин, фактор А в альтернативном пути активации системы комплемента.
Иммуноферментный анализ (ИФА).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Система комплемента – это каскад из 20 белков – ферментов плазмы крови, обеспечивающих иммунную реакцию в ответ на взаимодействие антигена с антителом. Эта система отвечает за фагоцитоз, разрушение чужеродных бактерий и поддерживает различные воспалительные реакции. Активация каскада комплемента может осуществляться классическим путем, при котором стимулирующим фактором является взаимодействие антигена с антителом, или альтернативным путем, когда в роли этих факторов выступают полисахариды, эндотоксины или иммуноглобулины. Независимо от исходного стимулирующего фактора, конечным продуктом активации системы комплемента является сложный белок, способный разрушать мембраны клеток, содержащих чужеродные антигены. Девять главных компонентов комплемента обозначены как С1-С9. Для выявления нарушений в системе комплемента и оценки ее функциональной целостности обычно проводится определение двух компонентов – С3 и С4.
С3-компонент синтезируется в различных тканях и органах и составляет до 70 % от всех белков комплемента. Он участвует как в классическом (активируется комплексами антигена с IgG, IgM), так и в альтернативном пути активации (активируется комплексами антигена с IgA, IgE, Fab-фрагментами Ig, полисахаридными антигенами бактерий).
С3 – это ключевой компонент комплемента, участвующий в обеспечении неспецифической устойчивости (резистентности) организма к бактериальной инфекции. Под влиянием С3 повышается проницаемость сосудистой стенки и лейкоциты перемещаются к очагу воспаления, происходит их дегрануляция, в результате чего высвобождается большое количество биологически активных веществ. Фиксация С3-компонента комплемента на клеточной стенке бактерий (опсонизация) приводит к усилению фагоцитоза. Кроме того, С3-компонент играет важную роль в развитии аутоиммунных заболеваний: он входит в состав иммунных комплексов. Снижение уровня С3 может приводить к ослаблению опсонизирующей функции крови, фагоцитоза и цитолиза.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Референсные значения: 0,9 — 1,8 г/л.
Снижение уровня СЗ может быть связано с нарушением его синтеза или усилением катаболизма, а также адсорбцией на иммунных комплексах при аутоиммунных и иммунокомплексных заболеваниях. В остром периоде инфекции уровень СЗ повышается, а в период выздоровления – нормализуется, поэтому он может рассматриваться как острофазовый белок. Снижение С3 наряду со снижением С4 свидетельствует об активации классического пути (что может наблюдаться, например, при вирусном гепатите, начале формирования иммунных комплексов). Снижение С3 при нормальном С4 свидетельствует о врожденном дефиците С3 или инактиватора С3b либо об активации альтернативного пути.
Причины повышения уровня C3:
Причины снижения уровня C3:
Что может влиять на результат?
Большой период от взятия крови до выполнения исследования (более 2 часов), гемолиз (разрушение эритроцитов) пробы крови, хилезная сыворотка (очень густая кровь).
Кто назначает исследование?
Иммунолог, ревматолог, терапевт.
Литература
Подписка на новости
Оставьте ваш E-mail и получайте новости, а также эксклюзивные предложения от лаборатории KDLmed
Компоненты комплемента С4, С3
Норма и расшифровка
В лаборатории Lab4U можно сдать анализы на определение С4 компонента комплемента и других показателей защитных функций иммунной системы с высоким качеством и по доступной цене.
Норма содержания в крови С3 составляет 0,9-1,8 г/л, для С4 показатели сохраняются в рамках 0,1 – 0,4 г/л.
Понижение уровней С3 происходит на фоне разнообразных воспалительных процессов (в особенности аутоиммунного происхождения) или при дефектах системы комплемента. Повышение его возможно при застое желчи и желчно-каменной болезни, а также при наличии инфекционного процесса.
С4 компонент комплемента бывает снижен только если активация системы комплемента проходила классическим путём. Что касается С3, то он задействован в обоих путях активации, поэтому его уровень будет понижен либо изолированно, либо совместно с С4.
Повышение уровня С4 характерно для злокачественных новообразований и лимфом, а понижение – для красной волчанки, гломерулонефрита, употребления цитостатиков и иммунодепрессантов.
Тестирование комплемента может использоваться:
• Для диагностики причины повторяющихся микробных инфекций (например, стрептококковая пневмония, Neisseria менингитидис, Neisseria гонорея), отека Квинке или воспаления.
• Для диагностики и контроля за активностью и лечением острых и хронических проявлений аутоиммунных заболеваний, таких как системная красная волчанка (СКВ) и ревматоидный артрит.
• Для контроля болезней и состояний, развитие которых связано с формированием иммунных комплексов (гломерулонефрит, сывороточная болезнь и васкулит).
Система комплемента: молекулярные основы и клиническое значение
Система комплемента — комплекс белков, постоянно присутствующих в крови, которые выполняют ряд важнейших функций. На данный момент комплекс насчитывает более трех десятков белковых молекул, среди которых основные белки — С1, С2, …, С9, а также ряд белков-регуляторов. Комплемент принято относить к факторам врожденного иммунитета, выполняющим защитную функцию, однако при определенных обстоятельствах сбой работы системы комплемента может стать звеном патогенеза некоторых заболеваний.
Вначале разберем механизмы работы системы комплемента, после чего рассмотрим их клиническое значение.
Активация системы комплемента
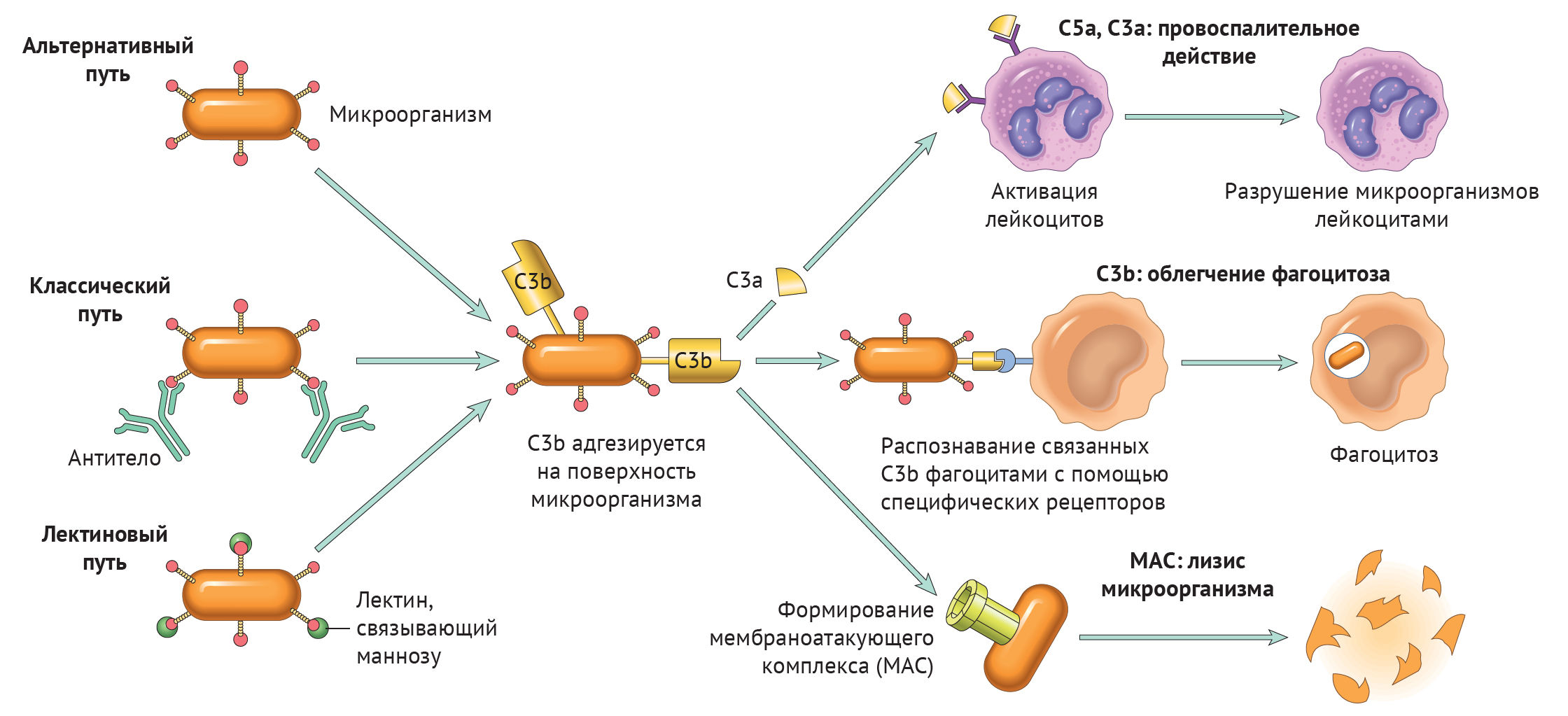
Существует три пути активации данной системы: классический, альтернативный и лектиновый. Все они приводят к ключевому событию: формированию С3-конвертазы.
В классическом варианте комплемент активируется через IgG и IgM, которые формируют иммунные комплексы с антигенами. Комплекс С1 (состоящий из q, r и s субъединиц) связывается с Fc-фрагментом иммуноглобулина. Происходит активация C1, комплекс приобретает протеолитическую активность и активирует C4 и C2. Последние формируют ключевой ферментативный комплекс — С3-конвертазу.
При альтернативном пути активация комплемента происходит без участия антител. Инициируют его поверхностные молекулы микробов и их внеклеточные структуры — например, углеводороды, полисахариды и т. д. С3 в клетках постоянно (даже когда нет активации системы комплемента) претерпевает диссоциацию на С3а и С3b, но в очень малых количествах.
Когда в клетке появляется инициирующий фактор (предположим, это бактерия), С3b связывается с ее поверхностными молекулами. К этому комплексу присоединяются другие молекулы-регуляторы: фактор В, фактор D, пропердин. Так появляется еще одна форма С3-конвертазы.
Лектиновый путь активируется через лектин, связывающий маннозу (фактор врожденного иммунитета — MBL) или группу лектинов Ficolin, которые связывают молекулы на поверхности патогенов — дрожжей, бактерий, паразитов и вирусов. MBL и Ficolin постоянно циркулируют в крови в виде MBL-ассоциированного комплекса (MASP). Когда MASP связывается с вышеназванными молекулами, комплекс претерпевает изменения конформации и активирует уже знакомый путь C4 и C2, что приводит к формированию С3-конвертазы, как и в классическом случае.
Итак, вне зависимости от пути активации различия оканчиваются на формировании ключевого фермента — С3-конвертазы. Последняя расщепляет С3 на два фрагмента: С3а и С3b. Отметим, что С3b выполняет функцию опсонина, С3а — анафилотоксин, способный воздействовать на тучные клетки с высвобождением гистамина.
Однако С3b также способен присоединиться к С3-конвертазе и модифицировать ее, превратив в С5-конвертазу. Этот фермент проделывает то же самое с С5, образуя С5а и С5b. По аналогии, С5а — анафилотоксин, С5b — опсонин.
И снова С5b присоединяется к С5-конвертазе, вовлекая в каскад С6–С9 с формированием т. н. мембраноатакующего комплекса (MAC) [1].
.
Таким образом, систему комплемента можно разделить на три функциональные группы: анафилотоксины, опсонины и мембраноатакующий комплекс — МАС.
.

Анафилотоксины
В здоровом организме роль анафилотоксинов по большому счету этим и ограничивается. Однако в случае реакций гиперчувствительности данные молекулы могут стать ключевым звеном патогенеза. Одним из наиболее ярких примеров является бронхиальная астма.
Эпителий и гладкомышечные клетки дыхательных путей содержат рецепторы к анафилотоксинам — C3aR и C5aR. При аллергических реакциях происходит активация системы комплемента, который в свою очередь активирует иммунокомпетентные клетки (ИКК), среди которых — нейтрофилы, эозинофилы, макрофаги, дендритные клетки. Последние под влиянием стимула (например, аллергена) способны в свою очередь вновь активировать комплемент — так замыкается порочный круг.
Помимо поддержания системного воспаления, анафилотоксины ответственны и за ремоделирование дыхательных путей. Под их влиянием происходит гиперплазия мерцательного эпителия и гладкомышечных клеток, неоваскуляризация и фиброзирование паренхимы [3,4].
Также анафилотоксины играют важную роль в патогенезе синдрома системного воспалительного ответа (SIRS). При сепсисе, когда микробы в больших количествах попадают в кровоток, происходит системная активация цитокинов, хемокинов и, конечно, системы комплемента. Повышение концентрации анафилотоксинов при сепсисе, к слову, считается неблагоприятным прогностическим фактором [5].
В случае с сепсисом и SIRS анафилотоксины становятся звеном патогенеза. Наибольшая роль в данной ситуации принадлежит С5а. Предположительно, избыточный синтез этого белка приводит к дисфункции нейтрофилов, апоптозу лимфоидных клеток, способствует развитию кардиомиопатий, ДВС-синдрома и полиорганной недостаточности.
В связи с этим постепенно разрабатываются препараты, ингибирующие синтез С5а. На биологических моделях было показано, что блокада данного фактора действительно улучшает прогноз при сепсисе и SIRS [6].
Данный комплекс может формироваться на поверхности грамотрицательных бактерий и напрямую участвовать в их уничтожении (более всего действие МАС направлено против Neisseria). Описаны также случаи образования МАС на поверхности грамположительных бактерий, паразитов и мембране собственных клеток. Состоит он из последних 5 белков комплемента: С5 — С9.
Специфического рецептора, инициирующего образование комплекса, нет. Белки комплемента адгезируются на наружной поверхности клеточной стенки бактерии, после чего комплекс приобретает ферментативную активность и перфорирует мембрану. Нарушается концентрация ионов и воды — клетка погибает [7].
Недавние исследования показывают, что у МАС имеется и провоспалительное — «сублитическое» — действие. При образовании комплекса на поверхности нейтрофилов или макрофагов происходит локальная утечка провоспалительных медиаторов, а в случае атаки мезангиальных клеток и микроглии — высвобождение цитокинов. Также МАС вызывает образование инфламмасомы путем активации Nod-подобного рецептора [8].
Не допустить образование МАС на собственных клетках помогает рецептор CD59. Генетический дефект CD59 приводит к появлению пароксизмальной ночной гемоглобинурии [7]. А поскольку МАС способен поддерживать системное воспаление, он также вовлекается в патогенез различных воспалительных заболеваний (см. ниже).
Возрастная макулярная дегенерация
Возрастная макулярная дегенерация (ВМД) — основная причина слепоты у пациентов старше 50 лет в цивилизованных странах. В макуле (как и во всей сетчатке) происходят дистрофически-дегенеративные процессы, вследствие чего нарушается способность фокусировать свет в определенной точке, в результате исчезает ясность и четкость зрения. Существует две формы ВМД: влажная (быстро прогрессирующая, экссудативная) и сухая (атрофическая форма). Иногда выделяют рубцовую форму, которая скорее является завершающей стадией заболевания.
Одним из ключевых звеньев этиопатогенеза ВМД является дефект фактора комплемента H — одного из основных регуляторов системы комплемента. Функция его заключается в ингибировании С3-конвертазы (если точнее — является кофактором для протеазы, которая осуществляет катализ С3-конвертазы). Существует несколько форм гена фактора Н, один из наиболее известных — Y402H, который существенно повышает риск развития ВМД. Есть и другие, более редкие варианты [9].
В случае влажной формы ВМД происходит неоваскуляризация сетчатки — аномальное разрастание сосудов под действием VEGF (фактор роста эндотелия сосудов). В опытах было показано, что высвобождение VEGF и неоваскуляризация невозможны без действия MAC [10].
Также в обоих вариантах ВМД важная роль приписывается локальному хроническому воспалению под воздействием системы комплемента. Установлена взаимосвязь между активацией комплемента (особенно по альтернативному пути) и риском развития ВМД [10].
Разумеется, эти данные невозможно было проигнорировать, вследствие чего начали разрабатывать ингибиторы факторов системы комплемента для предотвращения ВМД. На данный момент существуют и моноклональные антитела (анти-фактор D, Экулизумаб), и рекомбинантный фактор Н, и антагонисты различных белков системы комплемента, но пока ни один из них не рекомендован для лечения ВМД [10].
Болезнь Альцгеймера
Воспалительный процесс в нервной ткани сегодня рассматривается как основное патогенетическое звено в развитии БА и других нейродегенеративных заболеваний. Также существуют данные, что прием противовоспалительных препаратов (НПВС) существенно снижает риск развития БА [11].
Однако помимо воспалительных цитокинов, важная роль в развитии локального воспаления принадлежит и системе комплемента. В ликворе пациентов с болезнью Альцгеймера обнаруживается повышенная концентрация С3 в сравнении со здоровыми пациентами. Также активность системы комплемента у пациентов с БА существенно выше [12].
Наследственный ангионевротический отек
НАО — редкое и потенциально фатальное заболевание, этиологическим фактором которого является генетический дефект (НАО 1 типа) или дисфункция (НАО 2 типа) ингибитора С1-компонента комплемента (iС1). В норме iС1 — регулятор, который блокирует весь путь активации системы комплемента. При его дефиците происходит гиперактивация начальных компонентов комплемента, следствием чего является повышение проницаемости сосудов, что приводит к различным отекам.
Проявляется НАО в основном в возрасте после 20 лет отеками конечностей, реже — шеи и лица, которые длятся 1–3, максимум — 7 дней, после чего самостоятельно проходят. Сначала пациент может их даже не замечать, однако со временем частота и выраженность отеков нарастают, может происходить отек слизистой ЖКТ, что проявляется болью, тошнотой, иногда — клиникой острого живота. Наиболее опасен отек гортани, который может сопровождаться асфиксией.
Но ситуация с лечением не так уж и плоха. Ингибитор С1 можно вводить внутривенно для профилактики приступов, для купирования — подкожно [13,14].
Пароксизмальная ночная гемоглобинурия
ПНГ — редкое заболевание, в основе которого лежит клональная экспансия гемопоэтических клеток с мутацией PIGA. Результатом данной мутации является недостаточность ГФИ-заякоренных белков, а именно — CD55 и CD59 (гликозилфосфатидилинозитол или ГФИ-якорь — гликопептид, присоединяющийся к белкам в процессе посттрансляционных модификаций).
Проявляется заболевание гемолитической анемией, костномозговой недостаточностью, тромбофилией.
В норме CD55 ингибирует С9-компонент и предотвращает формирование МАС, а CD59 — ингибирует образование С3-конвертазы и предотвращает протеолиз С3-компонента.
Патогенез начинается с внутрисосудистого гемолиза, который происходит ввиду дефицита CD55. На поверхности эритроцитов с мутацией формируется С3-конвертаза, которая запускает дальнейший синтез МАС. Образование последнего ничего не сдерживает из-за дефекта CD59. МАС перфорирует мембрану эритроцита, и клетка погибает.
Все клинические проявления — гемоглобинурия, анемия (апластическая), тромбоз/эмболия, гастроинтестинальные и неврологические симптомы, так или иначе, являются следствием данного механизма [15,16].
В качестве лечения используется трансплантация гемопоэтических клеток, гемотрансфузии, симптоматическая и поддерживающая терапия. Также достаточно перспективным является использование ингибиторов системы комплемента, например, Экулизумаба (Солириса), который, по данным некоторых публикаций, устраняет все значимые симптомы заболевания [15].
Однако по данным Кохрейна, доказательную базу Экулизумаба нельзя назвать достаточной [17].
Атипичный гемолитико-уремический синдром
Для АГУС характерными симптомами являются гемолитическая анемия, тромбоцитопения и почечная недостаточность с уремией. Этиологией данного заболевания могут быть различные генетические дефекты регуляторов системы комплемента.
Зачастую это мутация CFH, отвечающего за экспрессию уже знакомого читателю фактора Н. Таких мутаций существует более 80, они могут быть наследственными или спорадическими. Также встречаются мутации генов, ответственных за фактор В, С3-компонент комплемента, тромбомодулин и др. [18].
В лечении АГУС также может быть использован экулизумаб [19], однако и здесь ощущается нехватка доказательной базы. В основном же терапия АГУС осуществляется с помощью гемотрансфузий/плазмообмена, диализа, почечной трансплантации — и снова ни одна из названных процедур не способна избавить пациента от болезни [18]. Таким образом, наиболее перспективна разработка ингибиторов системы комплемента и проведение РКИ с их участием.
Помимо перечисленных заболеваний, система комплемента принимает непосредственное участие в патогенезе аутоиммунных кожных заболеваний [20], воспалительных заболеваний почек [21], разнообразных аллергических и аутоиммунных заболеваний.
Разработка ингибиторов комплемента уже сегодня является перспективным направлением, а некоторые препараты данной группы (экулизумаб) уже могут применяться в ряде случаев.
Источники: