Компрессия переднего субарахноидального пространства позвоночника что это
Основными причинами грыжи межпозвоночного диска являются остеохондроз, статические нагрузки (долго сидеть или стоять) и динамические нагрузки (поднятие тяжести, резкие наклоны, повороты и другие травмы). Если целостность наружных волокон фиброзного кольца сохранена, выбухание диска обозначается, как «выпячивание, или протрузия диска». Со временем выступающая часть диска подвергается фиброзной перестройке, истончается и при нагрузке приводит к выпадению грыжи диска в позвоночный канал.
По направлению выпадения межпозвоночные грыжи подразделяют на передне-боковые, которые располагаются за пределами передней полуокружности тел позвонков, отслаивают и прободают переднюю продольную связку, задне-боковые грыжи дисков прободают заднюю половину фиброзного кольца по средней линии (медианные позвоночные грыжи грыжи), близ неё (парамедианные) или сбоку (латеральные). Задне-боковые межпозвонковые грыжи представляют наибольшую угрозу содержимому позвоночного канала, сдавливая спинной мозг, сосуды и нервы с развитием нижних парезов и параличей.
Срединные (медианные) грыжи позвоночника часто имеют большие размеры, нередко прободают заднюю продольную связку, располагаясь эпидурально, могут проникать через твёрдую мозговую оболочку в субарахноидальное пространство. Медианные грыжи дисков сдавливают дуральный мешок и спинной мозг на шейном и грудном уровнях и конский хвост на поясничном, что служит причиной тетрапареза (паралич с уровня шейного отдела) и парапареза (паралич с уровня пояснично- крестцового отдела) с тазовыми расстройствами, такими, как задержка или недержание мочи и кала, седловидная анестезия половых органов с развитием импотенции у мужчин или снижения тонуса вплоть до опущения стенок влагалища. Сексуальные расстройства в виде снижения эрекции с ранней эякуляцией у мужчин, а у женщин снижение тонуса влагалища с развитием семейных сексуальных дисгамий могут возникать и на ранних стадиях развития позвоночной протрузии и грыжи.
Грыжа диска позвоночника в большинстве случаев осложняется асептическим воспалительным процессом в эпидуральном и субарахноидальном пространствах с хроническим болевым синдромом и полиморфными неврологическими симптомами выпадения функций.
Типичные парамедианные грыжи позвоночника двух нижних поясничных дисков вызывают компрессию соответственно корешков L5 и S1 в местах их выхода из дурального мешка. Крупные парамедианные грыжи являются причиной двухстороннего болевого синдрома с поражением ниже расположенных корешков и конского хвоста с развитием, иногда в течение нескольких часов, паралича нижних конечностей.
Грыжа позвоночника проявляется целым комплексом симптомов и определяется не как отдельное заболевание, а как целая группа вертеброгенных (точнее дискогенных) расстройств. Сложность этиопатогенеза позвоночной грыжи и многообразие симптоматики требует высокой квалификации и практического опыта врача-вертебролога в лечении этой сложной патологии.
Специальной проблемой дегенеративных поражений межпозвонковых дисков являются грыжи тел позвонков (грыжи Шморля), которые возникают вследствие внедрения пульпозного ядра в губчатую ткань площадок тел позвонков через дефекты в гиалиновых пластинках в результате их конституциональной неполноценности. Центральные и боковые грыжи Шморля редко вызывают деформации позвоночника и протекают бессимптомно. Часто они диагносцируются лишь при возникновении патологического перелома поражённого грыжей Шморля позвонка. Передние грыжи Шморля образуются на верхних площадках второго и третьего поясничных позвонков и приводят к ограничению объёма движений и хроническим болям в пояснице.
Задние грыжи Шморля могут за счёт отслоения задней продольной связки, её утолщения и обызвествления способствовать развитию стеноза позвоночного канала с неврологическими двигательными нарушениями нижней половины туловища.
Срединные (медианные) грыжи шейного отдела позвоночника вызывают компрессию вентральной поверхности спинного мозга и расположенной здесь передней спинальной артерии. Чаще грыжи возникают в нижне-шейном отделе позвоночника, хотя есть наблюдения сдавливания спинного мозга грыжей на уровне зубовидного отростка с летальным исходом. Считается, что в этих случаях происходит перемещение грыжевого материала в краниальном направлении под задней продольной связкой.
Синдром рассеянного склероза при грыжах дисков проявляется слабостью и скованностью в ногах. Это вариант характерен для высоких грыж дисков, течение неблагоприятное, через несколько месяцев или лет присоединяются парезы рук, не грубые тазовые расстройства (слабость сфинктеров, снижение эрекции) и атаксия.
Грыжи дисков шейного отдела позвоночника часто являются причиной сдавливания или окклюзии позвоночной артерии на уровне C2-C6, что может привести к острому нарушению мозгового кровообращения головного мозга и инсульту. Особенно показательна в плане осложнений грыжа шейного отдела позвоночника с локализацией грыжи между третьим и четвертым шейными позвонками.При выпадении грыжи этой локализации происходит поражение за счет компрессии нервного корешка, контролирующего тонус диафрагмы.Вследствие этого происходит релаксация диафрагмы, ателектаз легкого на стороне поражения, кишечник «выдавливается» в грудную полость со смещением органов средостения и развитием сердечно-сосудистых осложнений.
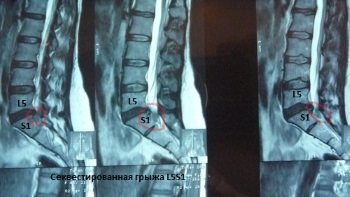
Грыжи поясничного отдела позвоночника в большинстве случаев возникают, как задне-боковые (парамедианные). Особо опасна секвестированная грыжа L5S1 с каудально (направленная вниз в крестцовый канал) расположенным фрагментом, вызывающая компрессию конского хвоста с развитием в течение нескольких часов нарушений мочеиспускания и дефекации. При краниально расположенном секвестре грыжи L5S1 так же быстро может развиться ущемление корешка L4 или L5 с развитием паралича стопы и, так называемой, «конской стопы», именуемой в народе «шлёп-ногой».
Довольно часто грыжи поясничного отдела позвоночника осложняются острыми нарушениями кровообращения в корешке или нижних отделах спинного мозга. Типичным примером ишемии спинного мозга может служить так называемый паралитический ишиас, когда у больного исчезает боль в ноге (например после мануальной терапии), а наступает паралич разгибателей стопы и возможные тазовые расстройства.
Вызванный грыжами дисков длительный спазм корешковых артерий, венозный застой с хронической ликворной гипертензией могут стать причиной миелопатии (поражения спинного мозга) со слабостью в ногах, нарушением глубокой чувствительности и атаксией.
Лечение грыжи позвоночника, во избежание осложнений, обязательно должно быть своевременным. Не редки случаи, когда вопрос о качестве жизни на многие годы решается в первые дни и недели после возникновения симптомов и постановки диагноза межпозвоночной грыжи.
Пример МРТ шейного отдела позвоночника
МР-томография шейного отдела позвоночника
Передне-задний размер позвоночного канала от 10мм (С5-С6) до 11,5 мм – анатомически узкий. Отмечается выпрямление шейного лордоз, формирование левостороннего сколиоза 2ст. Атлантодентальная дистанция нормальная (до 3 мм).
Структура и высота тел позвонков не изменены. Контуры тел позвонков деформированы за счет краевых остеофитов. Отмечается артроз дугоотростчатых сочленений.
Интенсивность МР-сигнала от межпозвонковых дисков и их высота умеренно снижены – проявление дегидратации.
В шейном отделе позвоночника определяются множественные циркулярные протрузии дисков шейных сегментов с формированием:
Спинной мозг, включая краниовертебральный переход, имеет правильное расположение, однородную структуру, ровные контуры, нормальный диаметр.
ЗАКЛЮЧЕНИЕ по снимку МРТ шейного отдела позвоночника: МР-картина остеохондроза и спондилоартроза шейного отдела позвоночника. Множественные циркулярные протрузии межпозвонковых дисков шейных сегментов с формированием задних грыж на уровне C5-C6.
Анатомически узкий позвоночный канал.
Об авторе
Корешковый синдром поясничного отдела
Причины
Любые морфологические образования или патологические процессы, которые приводят к компрессионному воздействию на нервный корешок, могут стать причиной корешкового синдрома.
Основными причинами поясничной радикулопатии являются:
У пациентов моложе 50 лет наиболее частой причиной корешкового синдрома в поясничном отделе позвоночника является грыжа межпозвоночного диска. После 50 лет корешковая боль часто вызвана дегенеративными изменениями позвоночника (стеноз межпозвоночного отверстия).
Факторы риска развития поясничной радикулопатии:
Симптомы
Симптомы, возникающие в результате корешкового синдрома (радикулопатии), локализуются в зоне иннервации конкретного корешка.
Паттерны боли
Начало появления симптомов у пациентов с пояснично-крестцовой радикулопатией (корешковым синдромом) часто бывает внезапным и включает боль в пояснице.
Сидение, кашель или чихание могут усугубить боль, которая распространяется от ягодицы по задней поверхности голени, лодыжки или стопы.
Необходимо быть бдительным при наличии определенных симптомов (красных флажков). Такие красные флажки могут означать более тяжелое состояние, требующее дальнейшего обследования и лечения (например, опухоль, инфекция). Наличие лихорадки, потери веса или ознобов требует тщательного обследования.
Возраст пациента также является фактором при поиске других возможных причин симптоматики у пациента. Лица моложе 20 лет и старше 50 лет подвержены повышенному риску возникновения более серьезных причин боли (например, опухоли, инфекции).
Диагностика
Первичный диагноз корешкового синдрома пояснично-крестцового отдела позвоночника выставляется на основании симптоматики истории болезни и данных физического обследования (включая тщательное изучение неврологического статуса). Тщательный анализ моторной, сенсорной и рефлекторной функций позволяет определить уровень поражения нервного корешка.
Если пациент сообщает о типичной односторонней иррадиирущей боли в ноге и есть один или несколько положительных результатов неврологического теста, то тогда диагноз радикулопатии очень вероятен.
Тем не менее, существует ряд состояний, которые могут проявляться схожими симптомами. Дифференциальную диагностику необходимо проводить со следующими состояниями:
Для постановки клинически достоверного диагноза, как правило, требуются инструментальные методы диагностики:
Лечение
Лечение корешкового синдрома пояснично-крестцового отдела позвоночника будет зависеть от тяжести симптоматики и клинических проявлений. Чаще всего, используется консервативное лечение, но в определенных случаях бывает необходимо хирургическое лечение.
Консервативное лечение:
Иглорефлексотерапия. Этот метод широко используется в лечении корешкового синдрома в пояснично-крестцовом отделе позвоночника и помогает как снизить симптоматику в остром периоде, так и входит в комплекс реабилитации.
Хирургическое лечение
Оперативные методы лечения корешкового синдрома в пояснично-крестцовом отделе позвоночника необходимы в тех случаях, когда есть устойчивость к консервативному лечению или имеются симптомы, свидетельствующие о выраженной компрессии корешка такие как:
Некоторые хирургические процедуры, используемые для лечения поясничной радикулопатии:
Прогноз
В большинстве случаев удается лечить корешковый синдром в пояснично-крестцовом отделе позвоночника консервативно (без хирургического вмешательства) и восстановить трудоспособность. Продолжительность лечения может варьироваться от 4 до 12 недель в зависимости от тяжести симптомов. Пациентам обязательно необходимо продолжать в домашних условиях выполнять упражнения для улучшения осанки, а также на растяжение, усиление и стабилизацию. Эти упражнения необходимы для лечения состояния, вызвавшего корешковый синдром.
Расширение субарахноидального пространства на МРТ
Важную роль в защите и питании мозга играют мозговые оболочки. Всего их насчитывается три: мягкая, твердая и паутинная. Пространство между мягкой и паутинной мозговыми оболочками называется субарахноидальным. В нём постоянно происходит циркуляция ликвора – спинно-мозговой жидкости. Функции ликвора заключаются обеспечении структур мозга полезными веществами, вывод продуктов распада, а также защита мозга от травматических повреждений.
В результате некоторых неблагоприятных процессов происходит расширение субарахноидального пространства. Это приводит к возникновению недостаточности питания структур мозга, что может вызвать нарушения в его работе, что в свою очередь скажется на функционировании отдельных частей организма.
Какие процессы могут привести к расширению субарахноидального пространства? К ним принято относить следующие:
Подобные нарушения часто происходят у детей раннего возраста. В результате расширения субарахноидального пространства вследствие родовой травмы, сильной гипоксии или врожденных патологий в развитии головного мозга, происходит неравномерное образование жидкости, нарушаются процессы ее оттока, что приводит к развитию гидроцефалии и водянки головного мозга.
Поэтому при появлении у ребенка (а также и у взрослых) перечисленных ниже симптомов необходимо обязательно пройти диагностику. К таким симптомам относится:
Диагностика расширения субарахноидального пространства
При появлении подобных симптомов необходимо обязательно пройти диагностику и исключить такой диагноз как расширение субарахноидального пространства. Различают 3 стадии процесса: легкую, среднюю и тяжелую, когда расстояние между оболочками достигает величины более 4 см.
У новорожденных и детей первого года жизни при диагностике используется метод нейросонографии (ультразвуковое исследование через мягкие ткани родничка).
Взрослым людям установить подобный диагноз можно только посредством магнитно-резонансной томографии, которая позволяет получить четкие послойные снимки всех внутренних структур головного мозга. С их помощью можно выделить разные виды оболочек и оценить расстояние между ними, сравнив его с нормой. Кроме этого на томограмме будут видны очаговые и диффузные изменения, вызванные недостатком питания, сдавлением тканей при расширении желудочков мозга и местами усиленного скопления жидкости.
Публикации в СМИ
Сдавление спинного мозга
Сдавление спинного мозга — сочетание неврологических симптомов, обусловленных смещением и деформацией вещества спинного мозга каким-либо объёмным образованием или смещённым позвонком при позвоночно-спинномозговой травме.
Этиология • Переднее сдавление: тело сломанного или вывихнутого позвонка, костные отломки, выпавшие фрагменты межпозвонкового диска • Заднее сдавление обусловлено сломанной дужкой позвонка или разорванной жёлтой связкой, инородным телом • Внутреннее сдавление: гематомиелия (см. Гематомиелия), детрит в очаге размягчения с отёком-набуханием спинного мозга • В позднем периоде: рубцово-спаечные процессы, арахноидальные кисты или спайки, эпидурит, абсцесс.
Клиническая картина (близка к таковой при ушибе спинного мозга) • Отсутствует период светлого промежутка, грубый неврологический дефицит развивается в момент травмы • Отсутствует первичное разрушение вещества спинного мозга. Нарушение функций возникает в значительной степени вследствие расстройства кровообращения спинного мозга • Синдром нарушения проводимости спинного мозга •• Вялый парез или паралич мышц с арефлексией •• Отсутствие чувствительности ниже уровня повреждения •• Расстройство функций тазовых органов • Сегментарные расстройства (в зависимости от уровня поражения).
Диагностика • Поясничная пункция с исследованием проходимости субарахноидального пространства и регистрацией частичной или полной блокады ликворных путей • Спондилография (рентгенография позвоночника в двух проекциях) — смещение позвонков или их отломков и деформация позвоночного канала • КТ, МРТ, миелография.
Лечение оперативное. Объём вмешательства зависит от уровня и характера сдавления.
Прогноз • При своевременном и адекватном лечении возможно восстановление утраченных функций, способности к самообслуживанию • В большинстве случаев сдавление спинного мозга вызывает инвалидизацию пациентов, стойкую утрату трудоспособности.
Осложнения • Нейротрофические (пролежни, расстройства ЖКТ, терморегуляции) • Гнойно-воспалительные (менингит, эпидурит, паравертебральный абсцесс).
Синоним. Компрессия спинного мозга
МКБ-10. G95.2 Сдавление спинного мозга неуточнённое
Код вставки на сайт
Сдавление спинного мозга
Сдавление спинного мозга — сочетание неврологических симптомов, обусловленных смещением и деформацией вещества спинного мозга каким-либо объёмным образованием или смещённым позвонком при позвоночно-спинномозговой травме.
Этиология • Переднее сдавление: тело сломанного или вывихнутого позвонка, костные отломки, выпавшие фрагменты межпозвонкового диска • Заднее сдавление обусловлено сломанной дужкой позвонка или разорванной жёлтой связкой, инородным телом • Внутреннее сдавление: гематомиелия (см. Гематомиелия), детрит в очаге размягчения с отёком-набуханием спинного мозга • В позднем периоде: рубцово-спаечные процессы, арахноидальные кисты или спайки, эпидурит, абсцесс.
Клиническая картина (близка к таковой при ушибе спинного мозга) • Отсутствует период светлого промежутка, грубый неврологический дефицит развивается в момент травмы • Отсутствует первичное разрушение вещества спинного мозга. Нарушение функций возникает в значительной степени вследствие расстройства кровообращения спинного мозга • Синдром нарушения проводимости спинного мозга •• Вялый парез или паралич мышц с арефлексией •• Отсутствие чувствительности ниже уровня повреждения •• Расстройство функций тазовых органов • Сегментарные расстройства (в зависимости от уровня поражения).
Диагностика • Поясничная пункция с исследованием проходимости субарахноидального пространства и регистрацией частичной или полной блокады ликворных путей • Спондилография (рентгенография позвоночника в двух проекциях) — смещение позвонков или их отломков и деформация позвоночного канала • КТ, МРТ, миелография.
Лечение оперативное. Объём вмешательства зависит от уровня и характера сдавления.
Прогноз • При своевременном и адекватном лечении возможно восстановление утраченных функций, способности к самообслуживанию • В большинстве случаев сдавление спинного мозга вызывает инвалидизацию пациентов, стойкую утрату трудоспособности.
Осложнения • Нейротрофические (пролежни, расстройства ЖКТ, терморегуляции) • Гнойно-воспалительные (менингит, эпидурит, паравертебральный абсцесс).
Синоним. Компрессия спинного мозга
МКБ-10. G95.2 Сдавление спинного мозга неуточнённое