Важным показателем качества жизни детского населения является
Журнал в базах данных
GoogleАкадемия
Импакт-фактор журнала в РИНЦ равен 0,982.
C 2017 года редакция публикует материалы Документационного Центра Всемирной Организации Здравоохранения.
New approach to definition of children’ health using a technique of an estimation of quality of life
E.V. Bahadova
Federal Public Health Institute
| В работе представлены новые подходы к изучению здоровья детей с применением методики оценки качества жизни. Приведены повозрастные параметры качества жизни современной популяции детей 0-17 лет (для новорожденных, детей первого года жизни, 2-4, 5-7, 8-12 и 13-17 лет) на примере 7097 детей из разных регионов России, которые могут служить в качестве нормативных. Определены также показатели качества жизни детей, проживающих в городах и сельской местности, в различных социально-средовых условиях, детей с девиантным поведением и из неблагополучных семей. Сравнение физического, психо-эмоционального и социального функционирования детей с различными отклонениями в здоровье с аналогичными популяционными данными даст возможность объективизации и количественного определения видов и степени отклонений в показателях здоровья и выявления этих отклонений в начальной стадии их развития. | In the work, new approaches to studying children’s health using a technique of estimation of quality of life are submitted. Parameters of quality of life for different age groups of the present children’s population of 0-17 years (for newborns, children of the first year of life, 2-4, 5-7, 8-12 and 13-17 years) are given calculated using 7097 children from different regions of Russia as an example. They can serve as standards. Parameters of quality of life for children living in cities and countryside, in various social and environmental conditions, as well as among children with deviational behavior from unfortunate families are determined also. Comparison of physical, psycho-emotional and social functioning of children with various deviations in health with similar data in population as a whole will enable quantitative and objective definition of kinds and a degree of deviations in parameters of health and revealing these deviations at an initial stage of their development |
Сегодня российское население, находящееся в периоде стабилизации общественного устройства, продолжает испытывать чрезмерные нагрузки и воздействие целого ряда агрессивных факторов − физических, химических, экологических, средовых, психосоциальных, биологических, а также болезней, обусловленных экзогенными и эндогенными факторами, и их сочетанным влиянием. Количество детей, нуждающихся в медико-биологической и социальной адаптации, постоянно растет. С одной стороны, в связи с развитием медицинской науки и техники наблюдается улучшение диагностики и качества медицинской помощи матери и ребенку, что способствует выживаемости детей, с другой, появляются новые проблемы: обеспечение качества жизни выживших, ранняя выявляемость и своевременная коррекция возможной патологии.
Вопрос о новых принципах определения здоровья детей сегодня стоит достаточно остро. Разработанное ранее и применяемое до настоящего времени в медицинских кругах и детских образовательных учреждениях понятие «группы здоровья», хотя и используется повсеместно, подвергается учеными и практиками серьезной критике. Согласно мнению ведущих физиологов, мерилом здоровья ребенка является степень адаптивности детского организма, его возможности приспосабливаться к меняющимся условиям внешней и внутренней среды организма.
В соответствии с представлениями И.М. Воронцова (1986) и Ю.Е. Вельтищева (1994), состояние здоровья детей следует оценивать по четырем критериям:
Исходя из этих представлений, чем моложе ребенок, тем в силу своей незрелости и большей зависимости от условий пренатального развития и постнатального выхаживания, у него меньше шансов считаться здоровым.
В нашей стране при оценке популяционного и индивидуального здоровья; здоровья отдельных возрастных групп и контингентов, а также при анализе их динамических изменений и оценки лечебно-профилактической работы детских медицинских учреждений, для определения потребностей в специализированных группах и кадрах используют методику распределения детей по стандартным пяти группам здоровья (по С.М. Громбаху, 1973).
По С.М. Громбаху, [4] показателями здоровья детей служат:
I группа – здоровые дети с нормальным физическим и психическим развитием, не имеющие уродств, увечий, функциональных отклонений;
II группа –дети, у которых отсутствуют хронические заболевания, но имеются некоторые функциональные и морфологические отклонения;
III группа – дети с хроническими заболеваниями в состоянии компенсации, с сохраненными функциональными возможностями;
IV группа – дети, больные хроническими заболеваниями в состоянии субкомпенсации, со сниженными функциональными возможностями;
V группа – дети, больные хроническими заболеваниями в стадии декомпенсации, со значительно сниженными функциональными возможностями.
Подобное деление, как считал сам С.М. Громбах, и считает один из ведущих педиатров страны академик РАМН Ю.Е. Вельтищев, достаточно условно, особенно с позиции современной концепции непрерывности (континуума) здоровья. Из-за нечеткости принятых критериев динамика здоровья детей по принятым на сегодня группам здоровья прослеживается плохо. Автор этого метода в последние годы своей жизни высказывался о целесообразности перехода от групп здоровья к медико-социальным группам.
В этом плане наиболее перспективным является новый подход к решению вопроса здоровья и определения степени «нездоровья» – с позиций определения «качества жизни» – по субъективному восприятию его показателей со стороны ребенка или его родителей.
Наличие риска болезни или само заболевание при нахождении ребенка в разных условиях среды не однозначно: в плохих условиях проживания, при низком социальном и экономическом статусе семьи, в дисфункциональных семьях «нездоровье» может сопровождаться нарушением качества его жизни в разной степени и тем способствовать прогрессированию болезни и отягчению ее последствий для дальнейшей жизни. И, наоборот, – в хороших условиях среды, при достаточном питании, уходе и медицинском обслуживании, при использовании навыков здорового образа жизни проявления болезни могут уменьшаться, компенсироваться и даже вообще не сказываться в виде ограничения качества жизни ребенка.
Определенный уровень физического и материального благополучия, безопасности и здоровья является необходимым базисом для полного удовлетворения жизнью. На этом физическом базисе мы строим разумные отношения, социальные контакты, личные инициативы, которые и обеспечивают ощущение полноценности бытия, что и есть квинтэссенция качества жизни.
В определении качества жизни есть важный для индивидуума аспект – это субъективность показателей со стороны взрослого или ребенка. В диаде «здоровье-нездоровье» личность может занимать активную или пассивную позицию, и регулировать субъективное восприятие качества жизни. Для ребенка дело обстоит значительно сложнее, так как он еще сильно зависим от средовых и семейных факторов, не в состоянии регулировать многие процессы, в том числе социальные и психологические. Поэтому субъективное восприятие ребенком особенностей своего функционирования, здоровья и качества жизни является серьезным моментом для выявления особенностей его медико-биологической и социальной адаптации.
Определению понятия качества жизни, методологии его оценки и опыту применения этой методики в медицинской практике посвящены монографии А.А. Новик и Т.И. Ионовой (1999, 2002).
В них авторы излагают Концепцию исследования качества жизни в медицине, которая была разработана экспертами Межнационального центра исследования качества жизни. Основными элементами данной концепции являются: определение понятия и составляющих концепции качества жизни; методология исследования; основные направления применения данной методики в медицине [5].
Согласно этой концепции, качество жизни – это «интегральная характеристика физического, психологического, эмоционального и социального функционирования больного, основанная на его субъективном восприятии».
Оценка качества жизни, сделанная самим больным, является ценным и надежным показателем его общего состояния. Данные о качестве жизни, наряду с традиционным медицинским заключением, сделанным врачом, позволяют составить полную и объективную картину болезни.
Большинство авторов выделяют субъективные и объективные критерии качества жизни. К объективным критериям принято относить физическую активность и трудовую реабилитацию. Субъективные показатели качества жизни отражают эмоциональный статус, удовлетворенность жизнью и самочувствие больного. Оценка качества жизни пациента может производиться двумя основными способами: другим человеком, чаще всего лечащим врачом (объективный подход); либо путем самооценки (субъективный подход). Мотивом к разработке субъективных подходов явились результаты исследований, показавшие недостаточное понимание врачом адаптивных или реабилитационных потребностей пациента, в результате чего взгляды врача могут не соответствовать установкам больного.
Наиболее целесообразным представляется сочетание объективного подхода, отражающего социально приемлемые нормы жизни, и субъективного подхода, который позволяет оценить собственные характерные для данного индивида параметры жизнедеятельности и предпочтения пациента. В соответствии с потребностями клиники разрабатываются и апробируются опросники для взрослых и детей.
В настоящее время существует более 400 методик, позволяющих оценить различные аспекты качества жизни, связанные со здоровьем отдельных людей и популяции в целом (по совокупности индивидуальных данных). Условно все методики можно разделить на общие и специфические (созданные специально для оценки качества жизни пациентов с определенными заболеваниями).
Опросники для детей (PedsQL tm 4,0 Generic Core Scales – общий опросник оценки качества жизни в педиатрии – и др.) дифференцируются по возрастам. Существуют опросники для детей 2-4 лет, 5-7 лет, 8-12 лет и 13-17 лет (в раннем возрасте опрашивается мать, в среднем – и мать и ребенок, а в старшем – только ребенок). В качестве составных блоков в эти опросники входят разделы по физическому, психологическому и социальному функционированию. Имеются вариации и по разным странам.
Метод исследования качества жизни в педиатрии получил наиболее интенсивное развитие в течение последних 10 лет. Ведущие международные центры исследования качества жизни детей расположены в Сан-Диего и Бостоне (США), в Лионе (Франция), в Гамбурге (Германия), Эдмонтоне (Канада), в Лейдене (Южная Голландия, Нидерланды).
Для комплексной индивидуальной оценки состояния здоровья детей нами по образцу доступных в интернете общих опросников для детей на базе отделения охраны материнства и детства ФГУ ЦНИИОИЗ были разработаны возрастные опросники для детей от рождения до 18 лет с учетом особенностей российской действительности [7].
В отличие от иностранных образцов нами были созданы, наряду с блоками физического, психо-эмоционального, социального функционирования и умственного развития с оценкой обучаемости, блоки оценки заболеваемости и социального статуса семьи ребенка, что совершенно необходимо в условиях современной России.
Четыре первых блока содержат по пять признаков, характеризующих соответствующие проблемы (физического, психо-эмоционального, социального и интеллектуального плана) и пять вариаций оценки каждого признака (никогда не встречается; почти никогда не наблюдается; выражен редко, иногда, часто).
Блок заболеваемости построен из четырех составных частей, включающих:
Блок оценки социального статуса семьи также состоит из четырех частей:
В этих блоках балльная стоимость признаков различна в соответствии с градуировкой их тяжести.
Отличием данной системы оценки качества жизни ребенка от известных нам иностранных аналогов является то, что нами разработаны специальные опросники для новорожденных и детей первых двенадцати месяцев жизни, что обусловлено необходимостью учета комплексной оценки здоровья (качества жизни, заболеваемости и социального статуса семьи) как определяющего фактора «старта жизни», во многом определяющего последующее развитие ребенка и его заболеваемость.
Опросник для регистрации состояния здоровья с учетом качества жизни ребенка в периоде новорожденности, помимо социального статуса семьи и заболеваемости ребенка, содержит следующие блоки:
Характеристика здоровья ребенка при рождении:
Функционирование в период адаптации (первые 7дней):
Психо-неврологическое функционирование ребенка:
Медико-социальное функционирование матери ребенка:
В связи с особенностями заболеваемости новорожденного ребенка этот раздел опросника также имеет свои особенности и содержит сведения о:
Болезнях перинатального периода:
Выявленных нарушениях слуха и зрения;
Наличии врожденных аномалий развития:
Впервые также разработан опросник для оценки здоровья и качества жизни детей первых 12-ти месяцев. Особенность этого опросника в том, что в блоках физического, психо-эмоционального, социального и умственного функционирования оценка осуществляется в двух плоскостях – в виде оценки развития по возрастным периодам (1-3, 4-6, 7-8, 9-10, 11-12 месяцев) и имеющимся проблемам со здоровьем по тем же разделам и в те же возрастные интервалы.
Используя разработанные возрастные опросники, нами было проведено масштабное анкетирование родителей (в ранних возрастах) и детей (в старших возрастах) во всех регионах России. Общее количество опрошенных на предмет оценки качества жизни составили 7079 детей. Анализ этих данных позволил оценить возрастные популяционные показатели, которые могут служить ориентировочным нормативом для оценки последующих групповых и индивидуальных исследований качества жизни. При формировании возрастных опросников и при трактовке возрастных популяционных данных учитывались возрастные особенности, в том числе, критические периоды, возникающие в процессе роста и развития ребенка.
Популяционные возрастные показатели качества жизни детей.
В качестве медико-биологических параметров адаптивных возможностей детей были выбраны показатели физического и умственного функционирования, а социальной адаптации – собственно параметры социальной адаптации (поведение, адекватное обстоятельствам, контакты с детьми и взрослыми, самостоятельность действий) и особенности функционирования психо-эмоциональной сферы.
Учитывались оценочные баллы, характеризующие наличие проблем по каждому из учитываемых видов функционирования. И чем выше бал, тем больше проблем и нарушений функционирования.
Суммарный показатель качества жизни во всех возрастах есть результат суммирования в каждом конкретном возрасте четырех слагаемых качества жизни.
Нормативный показатель качества жизни (как суммарный, так и по четырем его составляющим – физического, психо-эмоционального, социального и умственного функционирования) рассчитывался по всем детям, у которых оценивалось качество жизни, за исключением детей-инвалидов. Эти показатели являются условно «нормативными» для популяции и имеют свое значение для каждого возрастного периода. (Табл. 1).
Популяционные показатели качества жизни детей в возрастном аспекте
Показатели здоровья детей и подростков в России
Демографические показатели детей и подростков
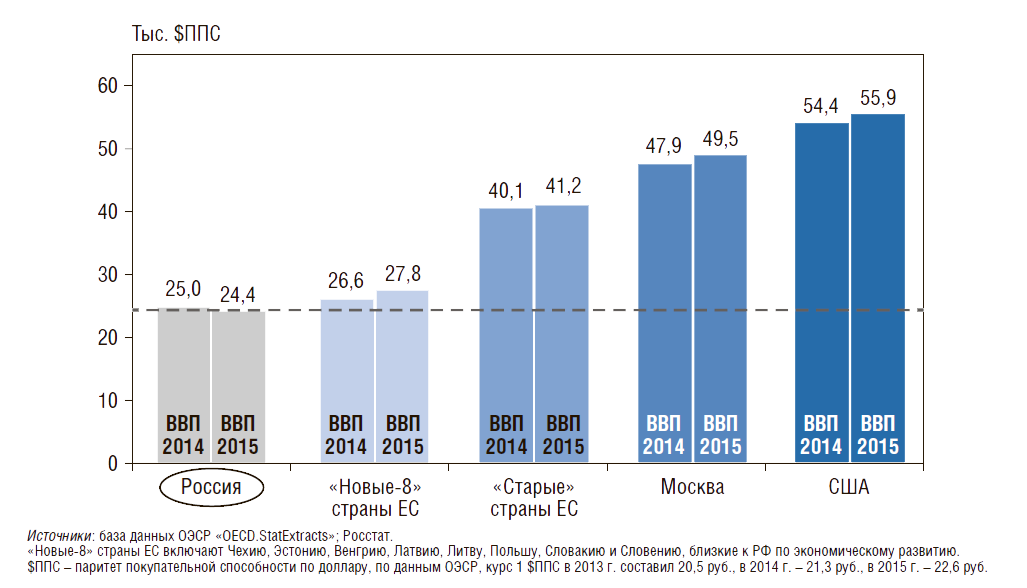
Демографические показатели и показатели здоровья российских детей и подростков сравниваются в динамике с аналогичными показателями в «новых-8» странах Евросоюза (ЕС) – близких к России по уровню экономического развития, т.е. имеющих сопоставимый валовой внутренний продукт (ВВП) на душу населения в долларах США по паритету покупательной способности (ППС) (рис. 1). Для более правильного сопоставления все рассматриваемые в статье показатели по «новым-8» странам ЕС берутся средневзвешенными, с учетом численности населения, «новые-8» страны ЕС включают Венгрию, Латвию, Литву, Польшу, Словакию, Словению, Чехию и Эстонию.
Рисунок 1. Валовой внутренний продукт на душу населения
Коэффициент рождаемости
На рис. 2 показана динамика коэффициента рождаемости (число родившихся живыми на 1 тыс. населения в год) в России и в странах ЕС. В нашей стране с 1987 по 1999 г. коэффициент рождаемости уменьшился более чем в 2 раза (с 17,2 до 8,3), однако затем начал постепенно расти и достиг в 2015 г. 13,3 родившихся на 1 тыс. населения, превысив данный показатель в странах ЕС. Во многом эта положительная динамика связана с демографической политикой и мероприятиями, реализованными в национальном проекте «Здоровье» в 2005–2009 гг., а не только с увеличением числа женщин детородного возраста (Вишневский А.Г., 2008). Однако наблюдаемый в последние годы положительный рост не позволяет достичь уровня 1980 г., когда коэффициент рождаемости в нашей стране составлял 15,9. Следует отметить, что по сравнению с 1980 г. число родившихся живыми на 1 тыс. населения в год в России сократилось на 16%, а в «новых-8» странах ЕС – на 43%, в «старых» странах ЕС – на 22%. На сегодняшний день коэффициент рождаемости в России в 1,3 раза выше, чем в «новых-8» странах ЕС.
Рисунок 2. Динамика общего коэффициента рождаемости в России, в «новых» и «старых» странах Евросоюза с 1980г.
Число родившихся живыми на 1 тыс. населения
Коэффициент фертильности
Общий коэффициент фертильности (число детей, рожденных одной женщиной репродуктивного возраста) представлен на рис. 3. Этот коэффициент показывает, сколько в среднем детей родила бы одна женщина на протяжении всего репродуктивного периода (т.е. от 15 до 50 лет) при сохранении повозрастной рождаемости на уровне того года, для которого вычисляется показатель.
В отличие от общего коэффициента рождаемости его величина не зависит от возрастного состава населения и характеризует средний уровень рождаемости в данном календарном году. Из представленных данных следует, что с конца 1980-х гг. этот коэффициент в России постепенно снижался, а с 2000 г. наметилась положительная тенденция в увеличении данного показателя до значения 1,78. Начиная с 2005 г. коэффициент фертильности растет, и в 2015 г. он был на 28% выше, чем в «новых-8» странах ЕС. Однако в России пока еще не удалось достичь уровня 1980 г. – 1,89 (снижение на 6%). За этот же период в «новых-8» странах ЕС коэффициент фертильности сократился на 36%, в «старых» странах ЕС – на 9%. На сегодняшний день коэффициент фертильности в России в 1,3 раза выше, чем в «новых-8» странах ЕС.
Рисунок 3. Динамика общего коэффициента фертильности в России, в «новых» и «старых» странах Евросоюза с 1980г.
Среднее число детей, рожденных одной женщиной репродуктивного возраста (15–50 лет)
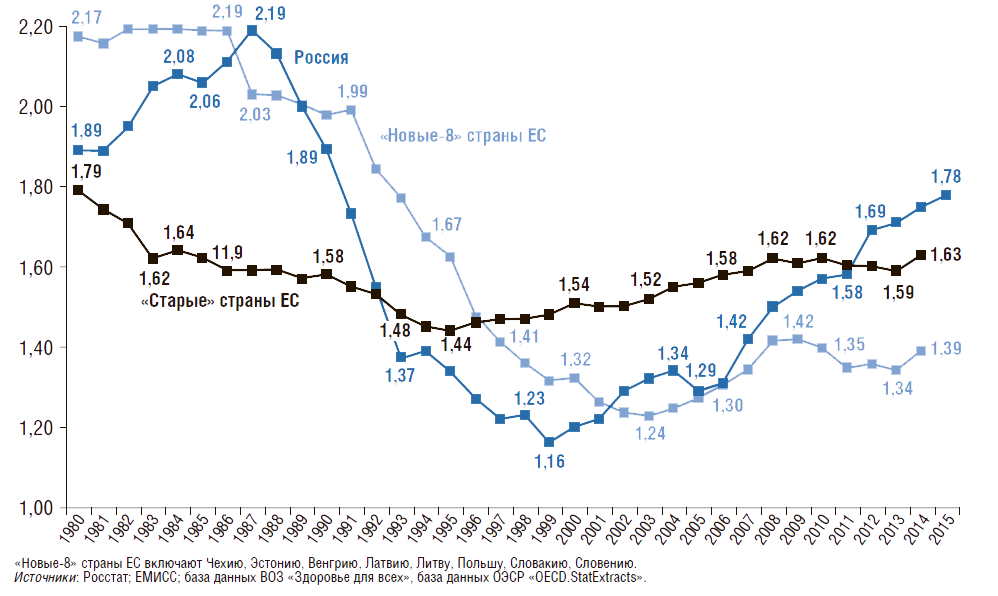
Чтобы обеспечить воспроизводство населения страны, коэффициент фертильности должен равняться 2,14. Снижение рождаемости в России связано с двумя факторами: с одной стороны, с распадом СССР и ухудшением социально-экономических условий для рождения второго и последующего детей, с другой – с поведенческим фактором семей, вызванным урбанизацией, ростом образовательного уровня женщин и т.д. Последний фактор имеет место в большинстве развитых стран и странах с переходной экономикой.
Коэффициент младенческой смертности
На рис. 4 представлена динамика коэффициента младенческой смертности – число умерших в возрасте до 1 года на 1 тыс. родившихся живыми. Наименьшее значение коэффициента младенческой смертности в 2015г. было в «старых» странах ЕС – 3,3. По сравнению с 1980 г. коэффициент младенческой смертности снижается во всех странах: в России – на 70%, в «новых-8» странах ЕС – на 80%, в «старых» странах ЕС – на 73%.
Рисунок 4. Динамика коэффициента младенческой смертности в России, в «новых» и «старых» странах Евросоюза с 1980г.
Число умерших в возрасте до 1 года на 1 тыс. родившихся живыми
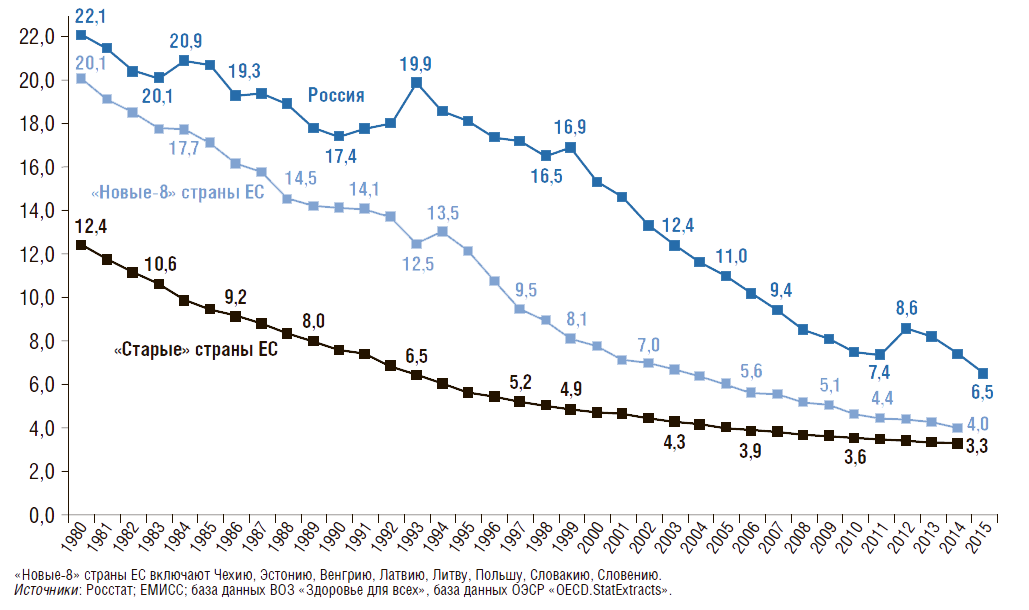
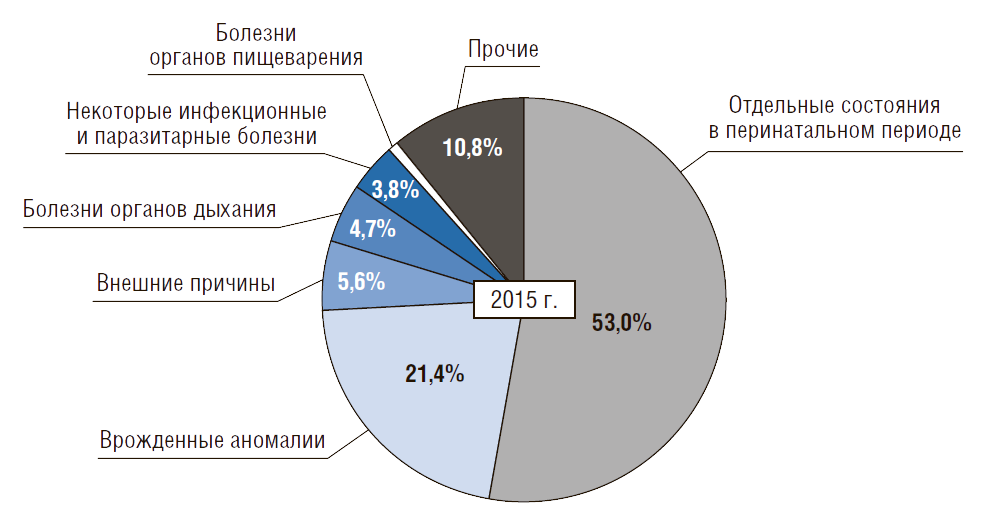
Однако в 2015 г. в России он был в 1,6 раза выше, чем в «новых-8» странах ЕС. В структуре причин младенческой смертности более 2/3 случаев смерти приходится на перинатальный период и врожденные аномалии, т.е. на заболевания, связанные со здоровьем матери (рис. 5).
Около 15% причин приходится на внешние причины, болезни органов дыхания и пищеварения, а также на инфекционные болезни.
Рисунок 5. Причины младенческой смертности в России
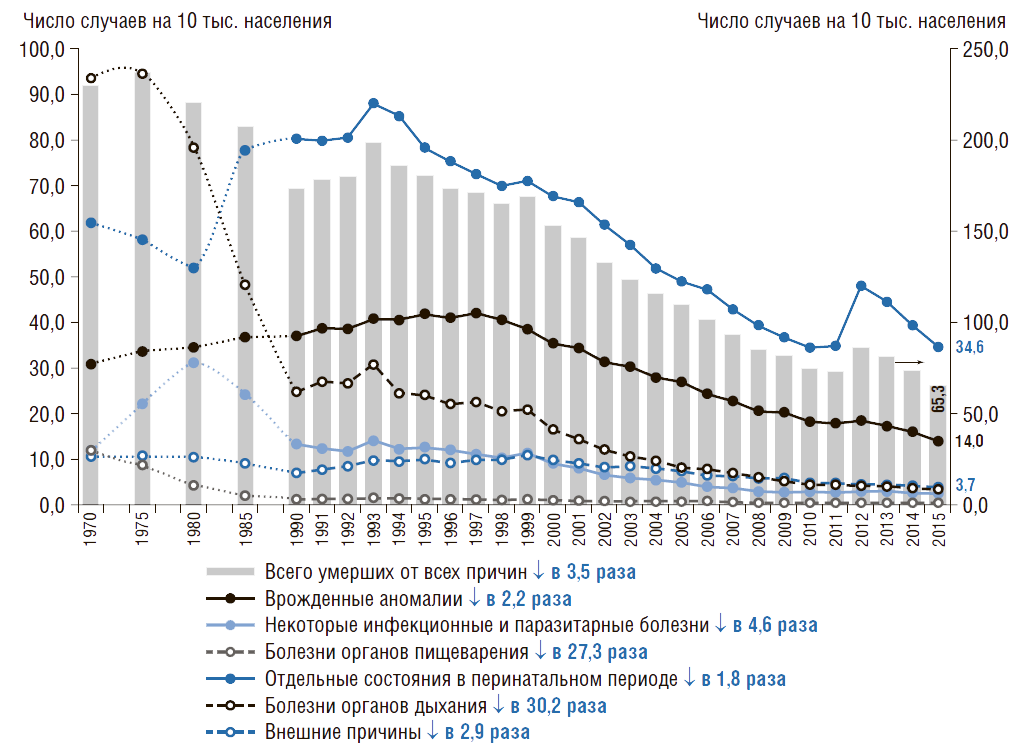
В России с 1970 по 2015 г. младенческая смертность снижается по всем классам причин смертности (рис. 6). Рассматривая причины смертности в динамике можно отметить, что наименее интенсивно снижается младенческая смертность от отдельных состояний в перинатальном периоде. С 1970 г. младенческая смертность от болезней органов дыхания снизилась в 30,2 раза, а от болезней органов пищеварения – в 27,3 раза, от инфекционных болезней – в 4,6 раза.
Рисунок 6. Динамика причин младенческой смертности в России
Коэффициент перинатальной смертности
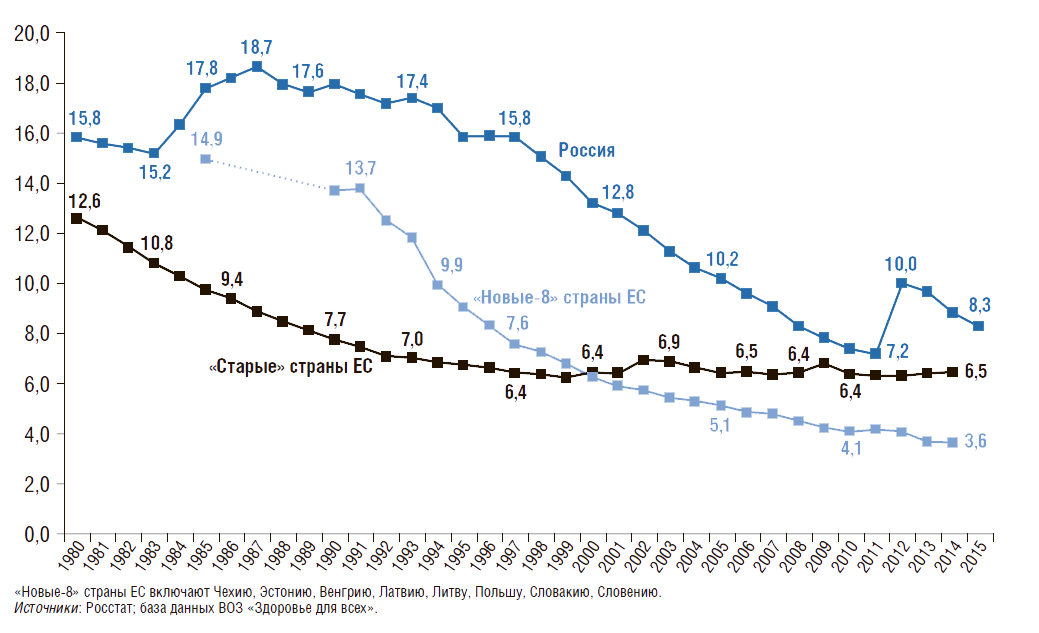
Как уже было отмечено выше, более 50% случаев смерти в структуре причин младенческой смертности связаны с отдельными состояниями в перинатальный период. Перинатальная смертность включает случаи мертворождения, а также ранней младенческой смертности, т.е. до 7 полных суток от рождения, на 1 тыс. родившихся живыми и мертвыми. Динамика этого показателя в России, в «новых-8» и «старых» странах ЕС с 1980 г. представлена на рис. 7.
По сравнению с 1980 г. коэффициент перинатальной смертности снижается во всех странах: в России – на 47%, в «новых-8» странах ЕС – на 76%, в «старых» странах ЕС – на 48%. Однако в 2015 г. в России он был в 2,3 раза выше, чем в «новых-8» странах ЕС. На рис. 7 также виден скачок роста показателя в 2012г. Это связано с тем, что с 2012г. в России введены новые критерии, рекомендованные Всемирной организацией здравоохранения, согласно которым в статистике перинатальной смертности учитываются все плоды массой от 500 г или сроком от 22 полных недель гестации, а также новорожденные до 7 дней.
Рисунок 7. Динамика коэффициента перинатальной смертности в России, в «новых» и «старых» странах Евросоюза с 1980г.
Число умерших на 1 тыс. родившихся живыми и мертвыми
Коэффициент смертности детей по возрастным группам
В России за последние 25 лет коэффициенты смертности снижаются во всех группах детей и подростков (рис. 8). Наиболее интенсивное сокращение наблюдается в возрастных группах от 0 до 9 лет – в 2,4–2,5 раза, от 10 до 19 лет – в 1,3–1,4 раза.
Рисунок 8. Число умерших на 1 тыс. населения соответствующего пола и возраста в России
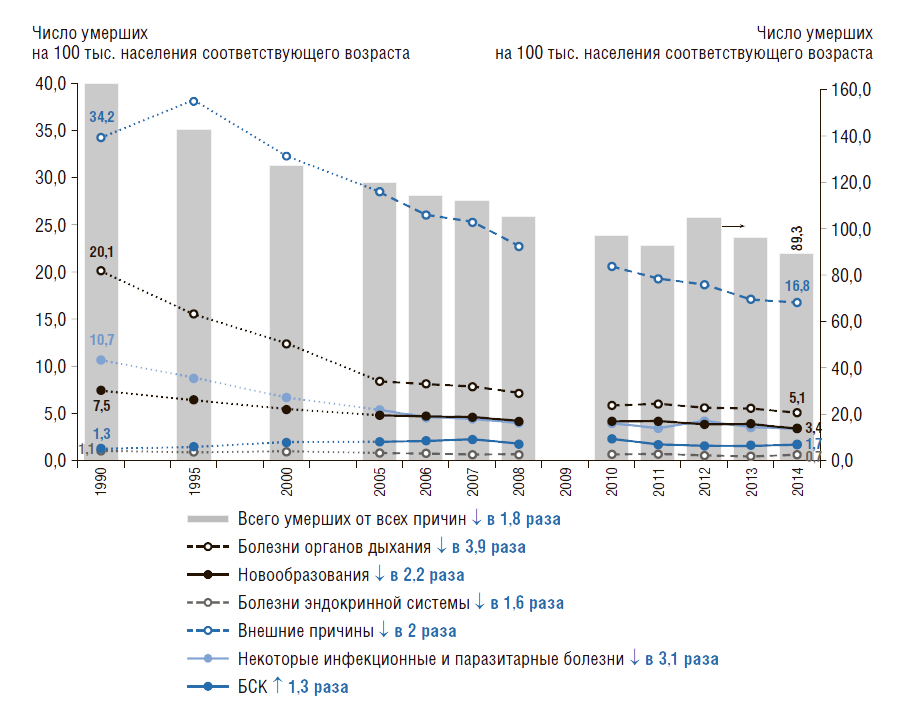
Динамика структуры причин смертности детей (в возрасте 0–14 лет) в России показана на рис. 9. Она снижается по всем причинам смертности, кроме болезней системы кровообращения, которая выросла в 1,3 раза. Сократить смертность от болезней органов дыхания удалось в 3,9 раза, от инфекционных болезней – в 3,1 раза. В 2,2 раза снизился коэффициент смертности детей от новообразований, от внешних причин – в 2 раза.
Рисунок 9. Динамика структуры причин смертности детей в России
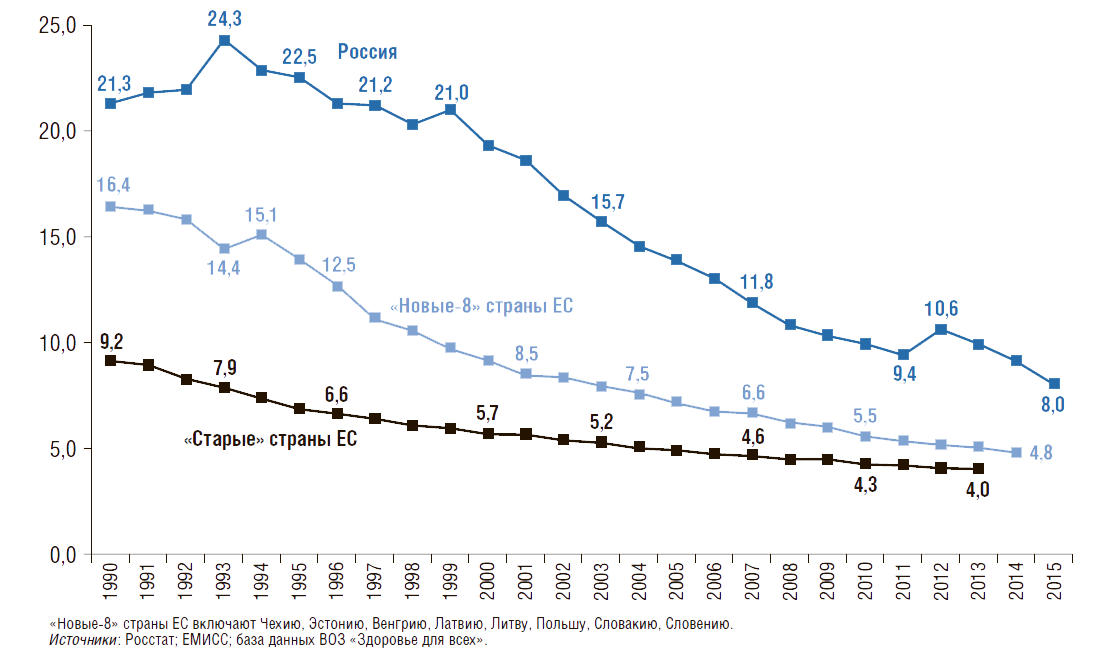
Задача снижения смертности в возрасте до 5 лет включена в Цели развития тысячелетия. В России с 1990 по 2015 г. число умерших детей в возрасте до 5 лет снизилось более чем на 60% (рис. 10), в «новых-8» странах ЕС – на 71%, в «старых» странах ЕС – на 57%. Однако, значение данного показателя в 2015 г. в России было в 1,7 раза выше, чем в «новых-8» странах ЕС.
Рисунок 10. Динамика числа умерших детей в возрасте до 5 лет в России, в «новых» и «старых» странах ЕС с 1990г.
Число умерших в возрасте до 5 лет на 1 тыс. родившихся живыми
Показатели здоровья детей и подростков
Показатели здоровья детей (0–14 лет)
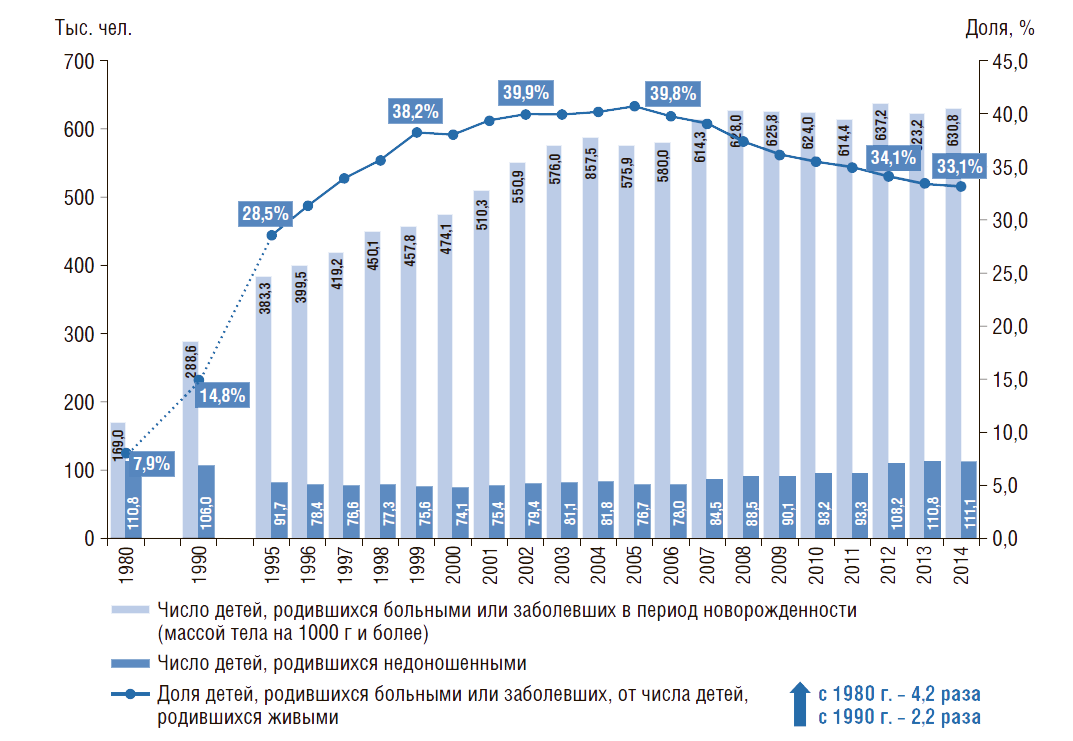
В России с 1980 по 2014 г. доля детей, родившихся больными или заболевших в период новорожденности, выросла в 4,2 раза (рис. 11). Число детей, родившихся недоношенными (темный столбик на рис. 11), за рассматриваемый период практически не изменилось. Однако в 1990-е гг. наблюдалось снижение числа детей, родившихся недоношенными, но с 2000 г. число таких детей увеличилось в 1,5 раза.
Рисунок 11. Динамика доли детей, родившихся больными или заболевших в период новорожденности в России
Первичная заболеваемость детей в России с 1990 по 2015 г. выросла практически по всем классам болезней (кроме инфекционных болезней и болезней нервной системы). Первичная заболеваемость от новообразований увеличилась в 4,6 раза, от врожденных аномалий – в 4,1 раза, от болезней костно-мышечной системы и соединительной ткани – в 4 раза, от болезней системы кровообращения – в 3,8 раза и т.п. (рис. 12).
Рисунок 12. Структура первичной заболеваемости детей (0–14 лет) в России
Число случаев на 100 тыс. детей соответствующего возраста
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8.png)
Структура общей заболеваемости детей в России в 2015 г. представлена на рис. 13. Наиболее распространенным случаем заболевания среди детей является общая заболеваемость от болезней органов дыхания (54,8%), болезни органов пищеварения – 5,9%, болезни глаза – 5,4%, внешние причины – 4,7%, болезни кожи – 4,4% и т.п.
Рисунок 13. Структура общей заболеваемости детей (0–14 лет) в России в 2015г.
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8%20%D0%B2%202015%20%D0%B3..png)
Общая заболеваемость детей по классам болезней в России с 2005 по 2015 г. выросла на 1% (рис. 14). Наиболее интенсивный рост наблюдается от врожденных аномалий – на 27%, от болезней органов дыхания – на 12%. Также увеличилась общая заболеваемость от болезней нервной системы (на 10%), болезней уха (на 3%). С 2005 по 2015 г. общая заболеваемость сократилась по следующим классам болезней: отдельные состояния перинатального периода – на 32%, инфекционные болезни – на 17%, болезни органов пищеварения – на 15%, болезни эндокринной системы – на 10%.
Рисунок 14. Динамика общей заболеваемости детей (0–14 лет) в России
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8.png)
Показатели здоровья подростков (15–17 лет)
Рисунок 15. Структура первичной заболеваемости подростков (15–17 лет) в России
Число случаев на 100 тыс. подростков соответствующего возраста
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8.png)
Структура общей заболеваемости подростков в России в 2015 г. представлена на рис.16. Так же, как и среди детей, у подростков наиболее распространенным заболеванием являются болезни органов дыхания – 33,8%. По 7–10% в структуре общей заболеваемости занимают болезни костно-мышечной системы, внешние причины, болезни органов пищеварения и болезни глаза. Примерно по 5% приходится на болезни мочеполовой системы, болезни кожи и болезни нервной системы.
Рисунок 16. Структура общей заболеваемости подростков (15–17 лет) в России в 2015г.
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8%20%D0%B2%202015%20%D0%B3..png)
Общая заболеваемость подростков по классам болезней в России с 2005 по 2015 г. выросла на 22% (рис. 17). Рост наблюдается по всем классам болезней, кроме инфекционных. Наиболее интенсивно возросла общая заболеваемость от новообразований – на 73%, внешних причин – на 42%, болезней уха – на 39%, болезней нервной системы – на 35% и т.п.
Рисунок 17. Динамика общей заболеваемости подростков (15–17 лет) в России
Число случаев на 100 тыс. населения соответствующего возраста
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8.png)
Детская инвалидность
В структуре причин первичной детской инвалидности (0–17 лет) в России в 2015 г. преобладали психические расстройства (25,8%) и болезни нервной системы (23,9%) (рис.18).
Рисунок 18. Структура причин первичной детской инвалидности (0–17 лет) в Росси в 2015г.
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%20%D0%B2%202015%20%D0%B3..png)
Врожденные аномалии составили 17,7%, болезни эндокринной системы – 6,8%, болезни уха – 5,6%. Динамика первичной детской инвалидности (0–17 лет) в России по классам болезней представлена на рис.19.
Рисунок 19. Динамика первичной детской инвалидности (0–17 лет) в России по классам болезней
Число заболеваний, обусловивших инвалидность, на 10 тыс. детей соответствующего возраста
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8%20%D0%BF%D0%BE%20%D0%BA%D0%BB%D0%B0%D1%81%D1%81%D0%B0%D0%BC%20%D0%B1%D0%BE%D0%BB%D0%B5%D0%B7%D0%BD%D0%B5%D0%B9.png)
С 2000 по 2014 г. наблюдается рост детской инвалидности от болезней эндокринной системы на 43%, от психических расстройств – на 30%, от болезней системы кровообращения – на 24%, от новообразований – на 19% и т.п. По некоторым классам болезней произошло снижение первичной детской инвалидности: внешние причины – на 60%, болезни мочеполовой системы – на 56%, болезни органов дыхания – на 52% и т.п.
Показатели, определяющие мощность педиатрической службы
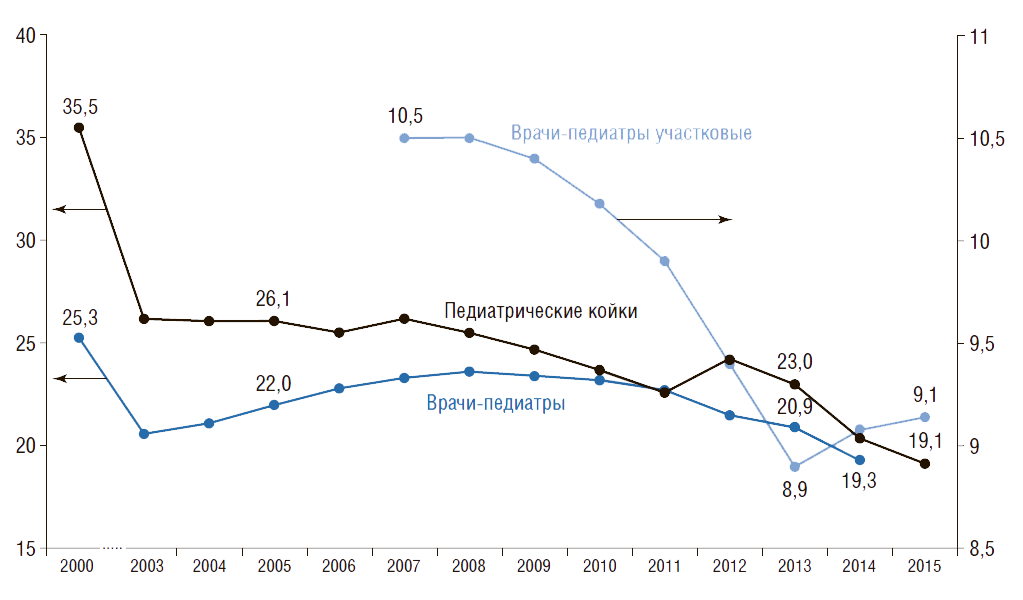
На рис.20 показана динамика показателей обеспеченности детского населения педиатрическими койками и педиатрами (с аспирантами, клиническими ординаторами, интернами), а также врачами-педиатрами участковыми. Видно, что в России с 2000 по 2015 г. обеспеченность педиатрическими койками сократилась в 1,9 раза (с 35,5 до 19,1), педиатрами – в 1,3 раза (с 25,3 до 19,3).
Рисунок 20. Динамика показателей работы педиатрической службы в России
Обеспеченность на 10 тыс. населения соответствующего возраста
Выводы
1. В России с 1980 по 2015 г. показатель младенческой смертности снизился на 70%, перинатальной смертности – на 47%. Однако по сравнению с «новыми-8» странами ЕС в России коэффициент младенческой смертности в 1,6 раза выше, коэффициент перинатальной смертности – в 2,3 раза выше. Это говорит о наличии существенных резервов в улучшении данных показателей.
2. В России с 1990–1991 по 2015 г. показатели первичной заболеваемости детей и подростков резко возросли практически по всем классам болезней.
3. В структуре причин детской инвалидности (0–17 лет) преобладают психические расстройства (26%) и болезни нервной системы (24%). Эти причины являются предотвратимыми и управляемыми методами своевременной профилактики, лечения и реабилитации.
4. В России с 2000 по 2015 г. факторы, определяющие мощность педиатрической службы сократились: обеспеченность детского населения педиатрами – в 1,3 раза, педиатрическими койками – в 1,9 раза. С 2007 г. обеспеченность врачами-педиатрами участковыми сократилась на 13%. Сегодня их дефицит превысил 10 тыс. врачей от установленных нормативов
5. Для улучшения показателей здоровья детей и подростков необходимо предпринять меры по совершенствованию работы педиатрической службы – привести мощности педиатрической службы в соответствие с потребностями детского населения в профилактической и медицинской помощи.